6-3.痛みやつらさのコントロール
がん患者さんでは、痛み、食欲不振や吐き気・嘔吐、便秘や下痢、呼吸困難など、不快な症状が現れることがあります。これらの症状に適切に対処することによって、ご本人の感じるつらさを和らげていくことができます。
がんの進行に伴って、これらの症状が重くなったり頻度が増えたりする場合がありますが、在宅療養でも症状を緩和する治療を積極的に受けることができます。
6-3-1.痛みへの対応
![]() 最期を迎えようとしているがん患者さんは、強い痛みに悩まされると聞きます。痛みはできるだけ取り除いてあげたいです。
最期を迎えようとしているがん患者さんは、強い痛みに悩まされると聞きます。痛みはできるだけ取り除いてあげたいです。
![]() 痛みは、ご本人にとっても最も大きな心配ごとと言えるかもしれません。でも今は、痛みに対する治療やケアが進歩していますので、あまり心配なさらなくて大丈夫です。がんの痛みは「がん性疼痛」と呼ばれ、がんを患われた方の70%が経験されますが、このうち80%は適切な鎮痛薬の使用によって軽減できると言われています。
痛みは、ご本人にとっても最も大きな心配ごとと言えるかもしれません。でも今は、痛みに対する治療やケアが進歩していますので、あまり心配なさらなくて大丈夫です。がんの痛みは「がん性疼痛」と呼ばれ、がんを患われた方の70%が経験されますが、このうち80%は適切な鎮痛薬の使用によって軽減できると言われています。
![]() そうなのですね。
そうなのですね。
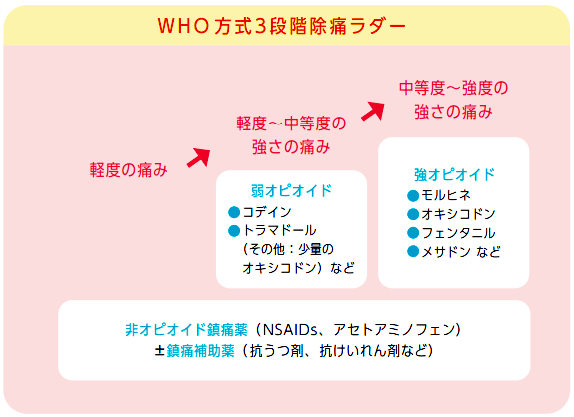
![]() 痛みの程度に応じて鎮痛薬を使い分けるWHO(世界保健機関)方式の治療(WHO方式3段階除痛ラダー)のように(下図)、まずはNSAIDsやアセトアミノフェン(非オピオイド鎮痛薬)と呼ばれる痛み止めを使い、それでも痛みが治まらなければ、医療用麻薬として弱オピオイド、強オピオイドを使いますが、その方の状態に応じて、初めから少量の強オピオイドを使って痛みをコントロールしていくことも多くなってきています。薬の種類によって取り扱い方法などが異なりますので、在宅医や薬剤師からの説明をよく聞いて上手に使い、痛みをしっかり取り除いていきましょう。
痛みの程度に応じて鎮痛薬を使い分けるWHO(世界保健機関)方式の治療(WHO方式3段階除痛ラダー)のように(下図)、まずはNSAIDsやアセトアミノフェン(非オピオイド鎮痛薬)と呼ばれる痛み止めを使い、それでも痛みが治まらなければ、医療用麻薬として弱オピオイド、強オピオイドを使いますが、その方の状態に応じて、初めから少量の強オピオイドを使って痛みをコントロールしていくことも多くなってきています。薬の種類によって取り扱い方法などが異なりますので、在宅医や薬剤師からの説明をよく聞いて上手に使い、痛みをしっかり取り除いていきましょう。

![]() 在宅支援チームは痛みの緩和に積極的に取り組んでいます。ご本人が痛みを感じているようでしたら、遠慮なく相談しましょう。一方で、多少の痛みが残っている程度のほうが、感覚が保たれるので活動している実感がある、という方もいらっしゃいます。ご本人が望む痛みの緩和の程度を理解し尊重することも時には必要です。
在宅支援チームは痛みの緩和に積極的に取り組んでいます。ご本人が痛みを感じているようでしたら、遠慮なく相談しましょう。一方で、多少の痛みが残っている程度のほうが、感覚が保たれるので活動している実感がある、という方もいらっしゃいます。ご本人が望む痛みの緩和の程度を理解し尊重することも時には必要です。
![]() 痛みが強ければ麻薬も使うのですね……。その場合、中毒とかにならないのでしょうか。
痛みが強ければ麻薬も使うのですね……。その場合、中毒とかにならないのでしょうか。
![]() 中毒になるから避けたい、増やしたくないとおっしゃる方が多いのですが、それは誤解です。医師の指示のもとで適切に使用すれば、医療用麻薬(オピオイド鎮痛薬)で中毒、つまり依存症になることはありません。
中毒になるから避けたい、増やしたくないとおっしゃる方が多いのですが、それは誤解です。医師の指示のもとで適切に使用すれば、医療用麻薬(オピオイド鎮痛薬)で中毒、つまり依存症になることはありません。
![]() そうなのですか。
そうなのですか。
![]() はい。ただ、どんなお薬もそうですが、副作用はあります。たとえば、吐き気や便秘、眠気などですが、これらについても対策が可能ですので、副作用の症状やケア方法について、在宅医や看護師、薬剤師から納得いくまで説明を聞くとよいと思います。
はい。ただ、どんなお薬もそうですが、副作用はあります。たとえば、吐き気や便秘、眠気などですが、これらについても対策が可能ですので、副作用の症状やケア方法について、在宅医や看護師、薬剤師から納得いくまで説明を聞くとよいと思います。
![]() わかりました。
わかりました。
![]() また、医療用麻薬を使ったからといって、それが死期を早めることもありません。がんと診断されて間もない時期でも痛みがあれば抗がん剤を使用しながら医療用麻薬を使うこともありますし、痛みが和らぐことで食欲が増したり、よく眠れるようになったり、有益なことが多いのです。
また、医療用麻薬を使ったからといって、それが死期を早めることもありません。がんと診断されて間もない時期でも痛みがあれば抗がん剤を使用しながら医療用麻薬を使うこともありますし、痛みが和らぐことで食欲が増したり、よく眠れるようになったり、有益なことが多いのです。
![]() わかりました。痛みに対して、薬以外に何かできることはありますか。
わかりました。痛みに対して、薬以外に何かできることはありますか。
![]() いろいろあります。心身のリラックスや、姿勢(体位)を工夫することも、痛みを和らげるのに役立ちます。リラックスの方法として代表的なものは、好きな音楽を聴くことやアロマセラピー、呼吸法、マッサージなどですね。いくつか試してみて、ご本人が心地よいと感じるものを見つけるとよいと思います。
いろいろあります。心身のリラックスや、姿勢(体位)を工夫することも、痛みを和らげるのに役立ちます。リラックスの方法として代表的なものは、好きな音楽を聴くことやアロマセラピー、呼吸法、マッサージなどですね。いくつか試してみて、ご本人が心地よいと感じるものを見つけるとよいと思います。
![]() 娘がアロマセラピーに詳しいので、早速相談してみます。
娘がアロマセラピーに詳しいので、早速相談してみます。
![]() それは頼もしいですね。姿勢(体位)の工夫については、体の動かし方や楽な姿勢の保ち方を看護師や理学療法士から教えてもらうのもよいですね。介護保険を利用して借りている電動ベッドも、その時のSさんの状態に合わせて替えてもらうこともできます。
それは頼もしいですね。姿勢(体位)の工夫については、体の動かし方や楽な姿勢の保ち方を看護師や理学療法士から教えてもらうのもよいですね。介護保険を利用して借りている電動ベッドも、その時のSさんの状態に合わせて替えてもらうこともできます。
![]() その場合は担当のケアマネジャーさんに相談ですね。
その場合は担当のケアマネジャーさんに相談ですね。
![]() それから、身体の痛みを強くしている原因が、死への恐怖や仕事関係、家族関係、人生の意味への問いであることもあります。そうした場合には、ご本人の気持ちをゆっくり聞いて差し上げることも大切なケアになります。
それから、身体の痛みを強くしている原因が、死への恐怖や仕事関係、家族関係、人生の意味への問いであることもあります。そうした場合には、ご本人の気持ちをゆっくり聞いて差し上げることも大切なケアになります。
治痛みをコントロールするときの3つの目標
痛みのコントロールは、以下の3つの目標を目安に行います。
1番目の目標
夜間の睡眠時間を痛みによって妨げられないようにします。
2番目の目標
安静にしているときに痛みがないようにします。
3番目の目標
立ち上がったときや体を動かしたときの痛みがないようにします。
現在では鎮痛薬やさまざまなケアによって痛みを大幅に和らげることが可能になっています。痛みは目には見えないため、ほかの人には伝えにくいものです。医療者への伝え方のコツとして、数字で痛みの強さを伝えたり(痛みがない状態を「0」、最悪の痛みを「10」とした場合の程度)、痛みによる生活上の影響(痛いので眠りが浅いようだ、外出を控えている、うずくまっている時間が長くなった、など)を伝えたりするのもよいでしょう。
「フェイス・スケール」と言って、現在の痛みの程度を表情で表すとどのくらいかを指差しで伝える方法もしばしば利用されています。

6-3-2.食欲不振への対応
![]() このところ、夫は体の衰弱とともに食欲が落ちてきています。無理にでも食べてほしいと思うのですが、どうすればよいでしょう……。
このところ、夫は体の衰弱とともに食欲が落ちてきています。無理にでも食べてほしいと思うのですが、どうすればよいでしょう……。
![]() 身体が食べ物を受け付けなくなってきているのかもしれませんね。ご本人が食べたいと望むものを中心に、好きな味付けで、やわらかく食べやすいように調理してみてはいかがでしょう。スープやジュース、アイスクリーム、ゼリーなど、冷たくてのどごしのよいものを好む方も多いようです。栄養補助食品で栄養を補うという方法もありますので、ぜひ在宅支援チームに相談してみてください。
身体が食べ物を受け付けなくなってきているのかもしれませんね。ご本人が食べたいと望むものを中心に、好きな味付けで、やわらかく食べやすいように調理してみてはいかがでしょう。スープやジュース、アイスクリーム、ゼリーなど、冷たくてのどごしのよいものを好む方も多いようです。栄養補助食品で栄養を補うという方法もありますので、ぜひ在宅支援チームに相談してみてください。
![]() 食べないと元気が出ないと思って、つい「もっと食べないと」などと言ってしまいます。
食べないと元気が出ないと思って、つい「もっと食べないと」などと言ってしまいます。
![]() お気持ちはわかります。けれど、大切なのは、食べることを強要しないことです。楽しみであるはずの食事がかえって負担になってしまうからです。Sさんは食べないから元気がないのではなく、体が衰弱してきたために、多くを食べられなくなってきているのです。ご本人の意向を尊重し、「好きな時間に好きなものを、食べたい量だけ」食べられるようにサポートしていきましょう。
お気持ちはわかります。けれど、大切なのは、食べることを強要しないことです。楽しみであるはずの食事がかえって負担になってしまうからです。Sさんは食べないから元気がないのではなく、体が衰弱してきたために、多くを食べられなくなってきているのです。ご本人の意向を尊重し、「好きな時間に好きなものを、食べたい量だけ」食べられるようにサポートしていきましょう。

6-3-3.吐き気・嘔吐、便秘への対応
![]() 吐き気や便秘もありますが、誰にでも出る症状なのでしょうか。
吐き気や便秘もありますが、誰にでも出る症状なのでしょうか。
![]() 吐き気や嘔吐、便秘はこの時期の患者さんによくみられる症状です。もし吐き気をもよおしたら体を横向きにするか、顔を横に向けて、吐いたものが気道(空気の通り道)に入らないようにしましょう。吐いたものはすぐに始末し、窓を開けるなどして空気を入れ替え、においが残らないようにします。また、吐き気が少し落ち着いたら、口の中の不快感を取り除くために、水やレモン水などで口をすすいでもらうとさっぱりすると思います。
吐き気や嘔吐、便秘はこの時期の患者さんによくみられる症状です。もし吐き気をもよおしたら体を横向きにするか、顔を横に向けて、吐いたものが気道(空気の通り道)に入らないようにしましょう。吐いたものはすぐに始末し、窓を開けるなどして空気を入れ替え、においが残らないようにします。また、吐き気が少し落ち着いたら、口の中の不快感を取り除くために、水やレモン水などで口をすすいでもらうとさっぱりすると思います。
![]() わかりました。
わかりました。
![]() 一般的な便秘対策としては、水分や食物繊維の摂取、運動、お腹のマッサージなどが効果的ですが、難しい場合は在宅医などの判断で緩下剤を使ったり、浣腸や摘便を行うこともあります。医療用麻薬の副作用として便秘が起こっているようなら、在宅医や訪問看護師に相談して下剤や緩下剤の量や種類を調節してもらいましょう。がんの進行によっては腸閉塞が起こることもあるので、お腹の張り、強い腹痛があるようなら、在宅医や訪問看護師に相談しましょう。
一般的な便秘対策としては、水分や食物繊維の摂取、運動、お腹のマッサージなどが効果的ですが、難しい場合は在宅医などの判断で緩下剤を使ったり、浣腸や摘便を行うこともあります。医療用麻薬の副作用として便秘が起こっているようなら、在宅医や訪問看護師に相談して下剤や緩下剤の量や種類を調節してもらいましょう。がんの進行によっては腸閉塞が起こることもあるので、お腹の張り、強い腹痛があるようなら、在宅医や訪問看護師に相談しましょう。
6-3-4.呼吸困難への対応
![]() 在宅医から、やがて呼吸困難も現れると説明を受けました。呼吸困難があっても家で過ごせますか?
在宅医から、やがて呼吸困難も現れると説明を受けました。呼吸困難があっても家で過ごせますか?
![]() 呼吸困難は、肺が十分に酸素を取り込めないときなどに起こります。また、酸素を十分に取り込めているときでも、呼吸困難を感じることもあります。ベッドに横になっているよりも、体の向きを変えたり、上半身を起こしたりしているほうが呼吸しやすい場合もあるので、目の前にテーブルを置いてクッションなどを抱きかかえるように座るなど、ご本人が楽に呼吸できる姿勢を手助けしましょう。体を動かすときはゆっくりと。衣服は体を締めつけないものにします。室温を低くする、窓を開けて風を入れる、うちわであおぐなど涼風を感じられるようにするのもよいですね。
呼吸困難は、肺が十分に酸素を取り込めないときなどに起こります。また、酸素を十分に取り込めているときでも、呼吸困難を感じることもあります。ベッドに横になっているよりも、体の向きを変えたり、上半身を起こしたりしているほうが呼吸しやすい場合もあるので、目の前にテーブルを置いてクッションなどを抱きかかえるように座るなど、ご本人が楽に呼吸できる姿勢を手助けしましょう。体を動かすときはゆっくりと。衣服は体を締めつけないものにします。室温を低くする、窓を開けて風を入れる、うちわであおぐなど涼風を感じられるようにするのもよいですね。
![]() 呼吸がしにくそうになるのは自然なことなのかもしれませんが、もしすごく苦しそうだったらどうしたらよいでしょう。
呼吸がしにくそうになるのは自然なことなのかもしれませんが、もしすごく苦しそうだったらどうしたらよいでしょう。
![]() 息が切れる、息をすることがつらいなどの強い呼吸困難がある場合は、我慢せず早めに在宅支援チームに相談してください。医療用麻薬は痛みだけではなく息苦しさを和らげますので、医療用麻薬を使って呼吸のつらさに対応したり、咳や痰を抑えたりすることができます。また、酸素吸入の装置を自宅に設置することもできます。
息が切れる、息をすることがつらいなどの強い呼吸困難がある場合は、我慢せず早めに在宅支援チームに相談してください。医療用麻薬は痛みだけではなく息苦しさを和らげますので、医療用麻薬を使って呼吸のつらさに対応したり、咳や痰を抑えたりすることができます。また、酸素吸入の装置を自宅に設置することもできます。
 点滴は必要? 不必要?
点滴は必要? 不必要?
人生の最期の日々のケアで点滴を行うべきかどうかは、医療施設や医師によって考え方が異なりますが、「点滴は必要ない」という場合も少なくありません。がんの症状が進行すると水分を処理する力も弱まるため、点滴はむくみ(浮腫)を悪化させたり、痰が増えて息苦しくなったり、腹水や胸水が増えてお腹の張りや息苦しさの一因となったりするなど、かえって苦痛が増してしまう原因になりうるというのがその理由です。
ご本人が水分を欲したら、吸い飲みや短めのストロー、スプーンで少し水を飲んでもらったり、口に氷のかけらを含ませたりするなど、在宅支援チームとよく相談して対処していきましょう。
6-3-5.痛みやつらさに対する考え方
現在のがん医療では、がん性疼痛に対する積極的な治療が重視されています。痛みを我慢することはQOLの低下につながるため、さまざまな方法によって痛みの緩和を図っていきます。医療用麻薬を含む鎮痛薬に加え、がん治療やがんの進行に伴う神経障害性疼痛と呼ばれる痛みに対して、抗うつ剤や抗けいれん剤が処方されることもあります。
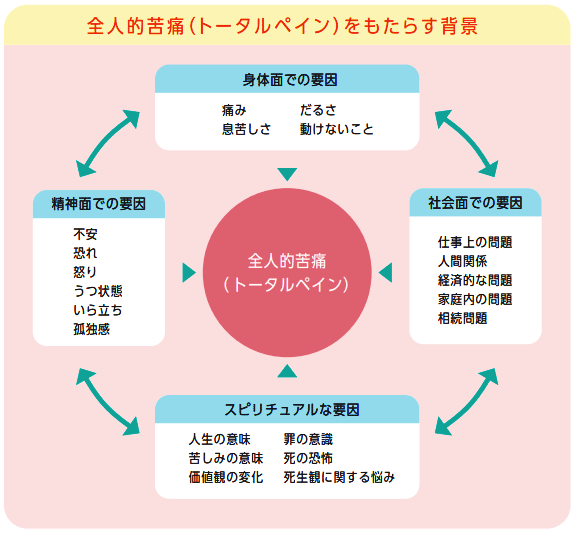
がんに伴う苦痛を広く捉えると、吐き気や嘔吐、便秘や下痢、呼吸困難など、がんにまつわる不快な症状はすべて「苦痛」だと捉えることができます。また、がんの痛みは、身体的なものだけでなく、精神的苦痛や社会的苦痛、魂の(スピリチュアルな)苦痛を含む「全人的苦痛(トータルペイン)」であり、あらゆる角度からケアされるべきものだと考えられています(下図)。
 短期間でも食欲が戻って笑顔を見せた夫
短期間でも食欲が戻って笑顔を見せた夫
肝臓がんと診断された夫は、入院中、食欲が落ち、ほとんど食事が摂れなかったため点滴をしていました。退院してからも看護師さんに手伝ってもらい、鴨居やポールハンガーなどを使って点滴を続けました。数日すると、夫が「点滴、やめられないかな……。お腹が空かないんだよ」と言いました。「では、少しずつ少なくしてみて、食べられるようならやめましょう。身体のだるさもとれるかも」と笑顔の先生。先生のおっしゃるとおりで、点滴をやめると大好きだった中トロを食べたいと言って平らげ、不思議なことに腹水も減り、だるさも軽くなりました。末期といっても病状が変わるのですね。残念ながら食べられた時間は、そうは長く続きませんでしたが、中トロをおいしそうに平らげた夫の笑顔は昨日のことのように覚えています。
いよいよ食事ができなくなりましたが、夫は点滴を断り、腹水も退院前のようにパンパンになることなく、穏やかに天に召されていきました。