脳腫瘍の放射線治療 radiation therapy
山本哲哉も記載しています
大切なこと
- 多くの脳腫瘍には放射線治療が必要です
- 放射線治療で生命予後が決まってしまうこともあります
- でも,放射線の線量(グレイ),分割回数,範囲(照射野),照射方法(IMRTとか定位照射とか)を適切に決めることは簡単ではありません
- 治療をしてくださる医師によっても治療成績は違ってきます
- 脳腫瘍に詳しい放射線治療医のいる施設で治療を受けましょう
- 施設によって持っている装置が異なるために治療成績が違ってきます
- 最新の治療計画システム(技術)と照射装置を持っているかどうかをたずねる必要があります
- ガンマナイフは,放射線治療装置の商品名でしかありませんし,ガンマナイフでは治療できない脳腫瘍がとても多いことにも気をつけて下さい
- サイバーナイフも同様です
- 放射線外科と定位分割照射の両方ができる装置があると,より適切な方の治療を選ぶことができます
- 技術的には三次元的な治療計画をつかって,原体照射 conformal RT,強度変調放射線治療 IMRT,定位放射線治療 SRT ができることが良い条件になります
- 三次元治療計画で海馬の被曝を避けて。治療後の認知機能低下を少なくするという方向性もあります HA-WBRT (hippocampus-avoidance whole-brain radiation therapy)
- 正常の脳がどのくらい放射線治療に耐えるのか(放射線耐性)はとても複雑でここにはかけませんので,一番最後のところを読んで下さい
- 良性腫瘍では,放射線治療も脳外科の手術と同じように,セカンドオピニオンを聞きましょう
- しかし,悪性腫瘍の場合,術後の放射線治療を急ぐのであまり時間をかけてはいられません
脳腫瘍の放射線治療には,さまざまな方法と装置があって,それをどのように選ぶのか,生き残るためには重要な選択になります
放射線治療医 radiation oncologist は,複雑な形の腫瘍に放射線治療計画(プランニング)をするために5時間も6時間もかけます,場合によっては,土日の休みに徹夜で治療計画を立てたりするということもあります (ごくろうさん,<m(__)m>)
粒子線(陽子線,重粒子線,中性子)はここをクリック
小児への放射線治療はここをクリック
以下には普通の放射線(ガンマ線 photon)治療について書きます
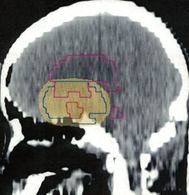
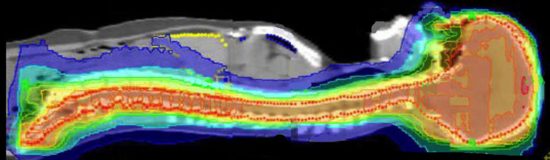
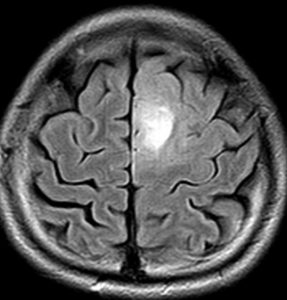
放射線治療計画の等線量曲線 isodose curves です
腫瘍とその周辺にどの程度の線量(グレイ)を当てるかを計画します
赤紫の線で囲われた部分が,実際に計画線量をかける部分(照射野,PTV)です
グリオーマでは,MRIでみえている腫瘍範囲よりかなり広い領域の正常脳にも放射線がかかります
放射線を当てる範囲(radiation portals)とそれが使われる代表的な脳腫瘍
- 脳脊髄 (craniospinal, whole CNS) :播種してしまった腫瘍,髄芽腫,AT/RT,悪性胚細胞腫瘍など播種を起こしやすい悪性脳腫瘍
- 全脳 (whole brain) :悪性リンパ腫,多発性脳転移
- 全脳室 (whole ventricle) :ジャーミノーマ
- 拡大局所 (extended focal , generous local):膠芽腫など悪性度の高い様々な神経膠腫
- 局所 (focal):毛様細胞性星細胞腫,乏突起膠腫,低悪性度上衣腫
- 限局小照射野あるいは定位照射 (strict focal or stereotactic) :転移性脳腫瘍,聴神経腫瘍,神経鞘腫,髄膜腫,下垂体腺腫 ,頭蓋咽頭腫
放射線を当てる量と回数
- 1回照射と分割照射があります
- 1回 (single-fraction SRS) から5回 (multiple session, fractionated SRS) の照射は,放射線外科治療 SRS と呼ばれます
- SRSは,線量率が高い強力な放射線治療を1回だけの照射ですませてしまう方法です
- 癌の脳転移の治療などに用いられます
- 放射線外科(ガンマナイフ,リニアックメス)の適応になるものは少ないです
- 何回かに治療を分けてすることを分割照射といいます
- ほとんどの原発性脳腫瘍は分割照射で治療されます
- 分割といっても,3回,5回,7回,10回,——– 28回,30回, 34回といったぐあいに回数はさまざまです
- 放射線量はグレイという単位で表します
- 総線量は1日線量と回数で決まります
- つまり,総線量グレイ=1日線量グレイ x 回数
- 54グレイかけたといっても,1日線量が1.8グレイですと30回(30分割)になりますが,1日線量が2グレイですと27回(27分割)になります,後者の1日線量が高い方が強い照射ということになります
- 同じグレイ(総線量)でも分割回数で晩期反応(後から出る放射線の影響)がかわります
- たとえば,34グレイ8分割(1日線量4.25グレイ)ですと,50グレイ25分割(1日線量2グレイ)と同じくらいの晩期反応がでます
- ですから,この場合は54グレイと34グレイの放射線の強さが同じくらにいなるのです
- 1日線量が少しでも多くなるとかなり強い放射線治療になると考えて下さい
- 一般的に1日線量が低い方が,すなわち分割回数が多い方が脳や神経にやさしい放射線治療といえます
- たとえば,1歳児に放射線治療をする時には,1日線量1グレイというくらいのすごく低い1日線量を用います
- 小児には,1日線量1.6グレイとか1.8グレイとかが使用されます
- 成人のグリオーマでは1日線量が1.8 – 2グレイのことが多いです
放射線治療が効きにくい腫瘍と良く効く腫瘍(上から順番に放射線治療が効き易い,でも再発するかどうかは別です)
- ジャーミノーマ
- 中枢神経原発リンパ腫(悪性リンパ腫)
- 髄芽腫
- 胎児性腫瘍,上衣腫グレード3
- 神経鞘腫(聴神経腫瘍)
- 髄膜腫
- 乏突起細胞系腫瘍(乏突起膠腫,退形成性乏突起膠腫)
- 頭蓋咽頭腫
- 星細胞系腫瘍(星細胞腫グレード2と3 )
- 膠芽腫
リンパ腫や髄芽腫は一度は消えることが多いのですが,かなり高率に再発します。逆に,聴神経腫瘍などの神経鞘腫は何年もかかって小さくなるのですが再増大することはほとんどありません。乏突起膠腫はたとえ消えなくても腫瘍が大きくならないでずーとかわらないのに対して,星細胞系腫瘍では一度小さくなっても再燃・再増大してしまう傾向があります。膠芽腫は,全身のガンの中でも最も放射線治療抵抗性の腫瘍として知られています。
放射線治療の方法と装置
対向2門照射,固定多門照射,原体照射,回転照射
三次元原体照射 (non-coplanar, 3-D conformal, 3DCRT)
定位放射線治療 (stereotactic)
強度変調放射線治療 (IMRT)
- かつては対向二門照射が主流だったのですが,正常な部分に無駄な放射線がたくさん入ってしまうこともありました
- いろいろな照射法ができる施設を選んだほうが選択肢が増えます
- 定位放射線治療 SRTは,比較的小さなターゲットに高線量を用いるのに適しています
- 原体照射では腫瘍の形に応じて,またはなるべく正常脳を避けて腫瘍に照射をすることができます
- IMRTではより複雑な形の腫瘍に対して複雑な線量分布を詳細に決めることができ,正常脳への被曝を避けることができます
- IMRTでは全脳照射を行うとき,認知機能を守るために海馬だけを避けて照射することができます
- 回転型のIMRTには2種類あります,herical tomotheray (VAT)と強度変調回転照射法 (volumatirc modulated arc therapy (VMAT)です,患者さんへの説明にはこれらはIMRTと総称した方がいいでしょう
- VMATでは治療時間の短縮もあり,IMRTの中でも主流となってきています
- それぞれ複雑な利点と欠点を持っているのでこれらの照射方法の選択は放射線治療専門医にたずねて下さい
- グリオーマの場合,2022年現在は CT-based planing/MRI-based planingでのIMRT (VATを含む)が標準的な照射方法です
定位放射線治療には2つの方法があります
- 放射線外科 ・大線量一回照射 (SRS stereotactic radiosurgery):ガンマナイフ,リニアック,トモセラピー,ノバリス,サイバーナイフ,エックスナイフ,ハイパーナイフ,トゥルービーム(定位特化型リニアック),ハルシオン
- 定位分割照射 (SRT stereotactic radiotherapy):リニアック,トモセラピー,ノバリス,サイバーナイフ,トゥルービーム,ハルシオン Halcyon,クリナック,などを用いて3回,5回,8回,13回,25回などに分けて照射します
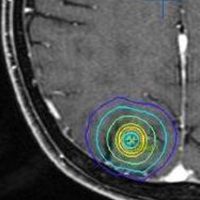
放射線外科 SRS の治療計画です。左側のとても小さな脳転移にたいして,中心線量25グレイ,辺縁線量20グレイの計画です。黄色の線より外にはほとんど放射線が入らない治療です。でも周辺脳が全く被曝しないわけではありません。
高精度放射線治療装置とは
ガンマナイフ,トモセラピー,ノバリス,サイバーナイフ,トゥルービームが代表的なものです。照射野を決める時の精度が高くて,周囲の脳の被曝が抑えられます。ガンマナイフは分割照射が難しい,ノバリスは多発病変への対応が難しいなど,それぞれに利点と欠点があります。トゥルービームは中心線量を高くできる。ガンマナイフは放射線外科に適していて,リニアック(ライナック)は定位分割照射に適している装置だといえます。
わかりにくい言葉:三次元治療計画の精度,原体照射
- conformalityという言葉が使われます,これは腫瘍の体積と形に応じて,放射線照射の体積と形状をどれだけ合わせられるかということです
- 定位照射 sterotactic radiation,原体照射 conformal radiaitonが含まれます
- ガンマナイフはアイソセンターの数を多くすることで高いconformalityが得られます
- 直線加速器(ライナック)でも微小なマルチリーフコリメータというのを使うと高いconformalityが得られます。
- 三次元治療計画の精度conformalityが高いということは,正常の脳に余分に当たる放射線量が少なくなるということですから後遺症が少ないと期待されます
- 腫瘍の広がる範囲の予想がはっきりしているものに応用されます
- でも逆に,精密な三次元照射をしないほうがいい浸潤性の腫瘍もありますから,全ての脳腫瘍にこれがいいとは考えないで下さい
即時適合型放射線治療 adaptive radiotherapy
- 動く標的にの動きに合わせて照射をする方法です
- リアルタイムにMRIをしながら放射線治療をします
- メリディアン MRIdianという装置などがあります
- 分割照射やIMRTに用いられます
- 胸腹部の動く臓器には利点を発揮しますが,脳神経外科の治療ではあまり利点はありません
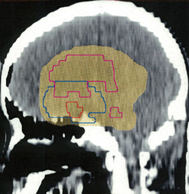
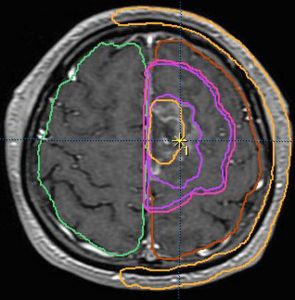
放射線治療計画(照射野)と脳にあたる放射線の量の簡単な図での説明
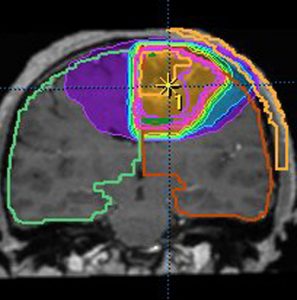
MRIでみえる腫瘍の領域を腫瘍体積 (GTV)といいます
これは退形成性星細胞腫グレード3のフレア画像と言います。白く見える部分が腫瘍なのですが,どこまでが腫瘍なのかMRIでもわかりにくいものです

オレンジの色がGTVではっきり腫瘍と断定できるところです
グリオーマはMRIでみえる以上に広がっているので,腫瘍の周囲を十分に囲む領域を照射します,それを臨床的標的体積 (CTV)といいます
赤紫の線で囲った部分の内側で,びまん性グリオーマの場合は,GTVから20mmくらいの距離を取るのが普通です
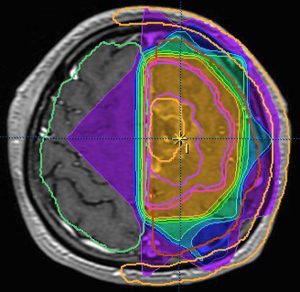
さらに少し (0.3-0.5cm) 領域を広げてかけ損じのないようにするので治療計画表的体積 (PTV)といいます,上の図では赤紫の2本の線の外側にあたります
薄茶色に塗った部分には計画54グレイの90%以上の線量が入ります
この体積の決め方は腫瘍の形や悪性度によっても変わってきます
放射線治療医の腕の見せ所です
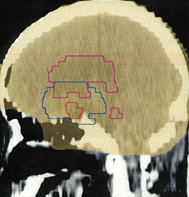
実際に放射線があたるのはPTVの領域です
この例の治療計画でとても大切な点は,腫瘍のある左前頭葉には放射線が十分入っているのですが,右前頭葉の被曝は最低限に抑えられている点です
両側の前頭葉の対照的な被曝では認知機能が著しく低下することを知っている放射線治療医だからできることです
ほとんどの腫瘍では腫瘍局所照射が用いられます。
ここには,脳腫瘍の治療で良く用いられる(拡大)局所照射,全脳室系照射,全脳照射の治療計画と脳にあたる線量の分布を図にしてあります。実際に視床下部/下垂体にできた胚腫ジャーミノーマの患者さんに,25.2グレイを14回に分割してかける計画を立てた時のものです。上から順に局所照射,全脳室照射,全脳照射となっていますから,この照射がどのようなものかを理解する手がかりにしてください。青い線はCTV,黄色く塗ったのはPTVです。
腫瘍局所照射
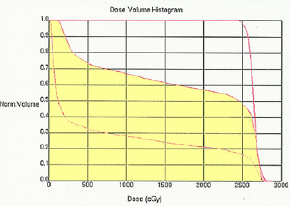
トルコ鞍(下垂体)と視床下部にある腫瘍の部分だけに当てる照射です。目的の場所には25.2グレイが入ります。同時に脳の25%くらいの容積に15グレイが入っています。ジャーミノーマにこの方法を使うと放射線の当たっていない脳室から高率に再発します。
右側のグラフの黄色いところの面積が脳に入る放射線の合計量です。同じ25グレイでも局所照射と全脳照射ではずいぶん違う量が入っているのが判ると思います。放射線を当てる広さのことを照射野 radiation field といいます。
全脳室照射
脳室すべて側脳室,第3脳室,第4脳室と下垂体に当てる照射です。胚腫ジェーミノーマでは最も汎用される照射方法です。(この図だとちょっと第4脳室の下の方が足りないかもしれません?)目的の場所には25.2グレイが入ります。同時に脳の60%くらいの容積に15グレイが入っています。この図では残念ながら,第4脳室の下端が外れてしまっています。
全脳照射
全ての脳に25.2グレイが入ります。脳の100%の容積に25.2グレイが入っています。全脳室系照射と全脳照射が変わらないという意見も時々聞きますが,全脳室で照射が入らない部分を見るとかなり違っていることが判ります。海馬だけ外すような治療計画 hyppochanpal avoidant RT が用いられる傾向にあります。
脳脊髄照射(全脳脊髄照射、全脳全脊髄照射、CSI craniospinal irradiation)
- 全ての脳と脊髄に放射線が入ります
- 一般的に使用される線量は、18グレイから36グレイの間です
- 1回線量は小児では1.8グレイで年長者では2グレイくらいのことが多いです
- 小児の脳脊髄照射で最も多いのは,23.4グレイで13回に分ける方法です。
- とても大切なことは、全脳照射と全脊髄照射は同じ日に行うことです
- 脳と脊髄の照射の間につなぎ目ができますが、それは1cmくらい移動しながら行って、放射線が入らない上位脊髄の部分をなくすこともとても大切です
- 残念ながら日本の多くの施設でまだこれが行われていません
- 全部の脳に放射線を当てて、脳照射が終わってから、全部の脊髄に放射線を当てると、髄液の中に播種した細胞が完全にたたけないです
- 主な副作用(放射線障害)は,全脳照射の線量によって決まります
- 予想される認知機能障害(学習障害、認知症)の程度を治療前に聞きましょう
小児例で,精度の高い装置で計画された脳脊髄照射の線量分布図です,眼球,甲状腺,肺,腹部内臓に放射線が入らないように設計されています。この治療は放射線治療の専門医(放射線治療医)にしかできません。
とくに放射線に弱いところ,特に海馬 hippocampus
- レンズ,網膜,視神経,視神経交叉,脳幹部,下垂体,蝸牛,海馬などです
- 例えば,視神経と視神経交叉は,1回2グレイで総線量50グレイまでなら耐えられます
- 蝸牛は,分割照射45グレイ以上の線量では感音性難聴がでますし,1回照射 (single dose)は5.3グレイが限界です
- 海馬へ30グレイ以上入ると認知機能低下を招きますので,海馬照射がさけられる方向にあります
- 海馬は,側頭葉の内側にあり,学習,記憶,空間認識(spartial awareness。物体のある場所・大きさ・形・速さ・向き・物体同士の位置関係などを素早く正確に認知する能力)を司ります
- 放射線被曝によって生じる認知機能低下には海馬の機能低下が大きく関わります
- これは数ヶ月で明らかとなり,数年かけてさらにゆっくり進行悪化します
- 可能であれば,海馬を避けるHA-RT (hippocampus-avoidance radiation therapy)を用いることが多くなってきました
グリオーマの照射野
2021年WHO分類ではグリオーマをびまん性と境界明瞭なものと分別しています。それぞれに推奨される放射線治療がガイドラインで出されています。
びまん性グリオーマ diffise gliomas
強度変調放射線治療 IMRT などの広範囲で複雑な形態の照射野を設計できる放射線治療を使用します。これらの腫瘍はどこまで腫瘍細胞が広がっているかわからないので,フレア画像で見える腫瘍の領域 GTV よりも15mm-20mmくらい広い領域 CTV を決めます。代表的なものに,びまん性星細胞腫,乏突起膠腫,膠芽腫があります。
境界が明瞭なグリオーマ circumscribed gliomas
原体照射 conformal radiation therapy を用います。腫瘍浸潤がない種類のグリオーマなので,腫瘍のある領域GTVに限局性の照射をします。あるいはごくわずかにマージンを広げてCTVとします。代表的なものに,毛様細胞性星細胞腫,多型黄色星細胞腫,上衣下巨細胞星細胞腫,神経節膠腫,中枢性神経細胞種などがあります。
脳の放射線耐性と副作用
- 年齢と照射の範囲によって決まり,とても複雑です。例えば,全脳に40グレイという線量をかけるとします。これは成人では許される量かも知れません。
- しかし,4歳の子供にこの線量を当ててしまえば知能の発達は期待できなくなります。逆に75歳の高齢者にこの量を当てればかなり高率に認知症(痴呆)になります。白質脳症というのが起こるのです。
- 3歳未満の子供にはどのような線量であれ治療に用いるだけの放射線を当てれば認知機能(知能指数)の発達は期待できなくなります。
- 下垂体機能は25グレイくらいまでなら守れると考えられています,また脳幹部は50グレイくらいまでなら耐えるとされています。
- 視神経組織は分割照射で50グレイくらいは耐えます。一回照射(ガンマナイフ)だと8グレイくらいが限界でしょう。
- でも,命がかかっているとそんなことを言っていられない場合もあるので,放射線治療担当の先生とよくよく話し合って下さい。
- 一回線量は,1.8から2.0グレイくらいで,1週間に4から5回の照射をするのが普通です。これ以上の密度で放射線治療を続けると副作用は大きくなります。
- 同じ20グレイという量を腫瘍にかけるのでも,1回でかけるのと10回に分けてかけるのでは天と地の開きがあります。1回でかければかなり有害事象(副作用)は多くなりますが,逆に治療効果は高くなるのです。分割すれば副作用の面では安全といえます。ですから,分割照射と放射線外科(一回照射)は全く違った治療だと考えた方がいいです。
- 容積効果というのがあります。これは狭い範囲の大脳なら60グレイくらいかけられるけど,広い範囲の大脳に60グレイをかけると放射線壊死(放射線による大脳の壊死)が生じてしまうことです。
- 一般的にどのような悪性腫瘍であっても60グレイを越える線量は用いられません。
- 子供の場合は,同じ腫瘍で同じ領域に照射する時にも小さい子供はより少なくする工夫が必要です。もちろん放射線の量を減らせば効果は減るのですが,脳の発達を最低限守るためには仕方がありません。
- 高齢者に全脳照射をすることに関しては,仕方がないという意見と,してはいけないという意見があります。
- 定位放射線治療ではかなり高い線量が照射されるのですが,原則として正常の脳神経組織には放射線があたらないように工夫されているので許されるのです。
- もちろん定位放射線治療でも放射線脳壊死は生じることがあります。
グリオーマの治療後にはよく見られる重要な病態です
放射線治療後の脳壊死 radiaiton necrosis・ここをクリック
放射線壊死と言います。一度生じてしまうと,壊死が収まらずに長く続きます,数ヶ月から長いときには1年くらい脳浮腫(脳の腫れ)で苦しむことがあります。
これは通常分割照射でも,定位照射でも,放射線外科でも,陽子線でも,重粒子線でも同じことです。
放射線の晩期障害(頻度は多くないのであまり心配しない!)
- ずっと何年も後になって起こる後遺症をいいます。
- 2次腫瘍(放射線誘発腫瘍)は放射線治療の10年くらい後になって発生することがあります。
- 放射線誘発腫瘍の中では,髄膜腫が多いのですが,この髄膜腫は通常のものより早く大きくなる可能性があります。
- 海綿状血管腫も多いですが,これは何もしないで様子をみていいです。
- 癌や肉腫,あるいは膠芽腫といった悪性度の高い腫瘍が発生することがありますが,この場合はほとんど治療法がないかもしれません。
- 照射後の5年以上後になって脳梗塞が生じることがあります。
- これは,脳の太めの血管が狭窄を起こして狭くなって,詰まってしまうからおきるのです。
- 脳血管障害が起こるかどうかは,放射線治療後に何年もMRA(脳の血管を写す)という検査をして様子を見ていかないとわかりません。
- 下垂体機能の低下が放射線治療の後で数年たってから生じることがあります。
- これは下垂体に放射線照射が入っているかどうかで決まりますので,念のため治療を受ける時に聞いておきましょう。
- 下垂体が照射された場合には内分泌ホルモンの検査を何年か続けなければなりません。
- 脳脊髄照射で甲状腺(首のところにあります)というところに照射が入ると原発性甲状腺機能低下症が生じることがあります。
- 甲状腺ホルモンを補うためにチラージンという薬を飲まなければならないことがあります。
二次腫瘍・放射線誘発腫瘍:ここをクリック
secondary tumor, secondary cancer, radiation-induced tumor
全脳照射をめぐる議論::海馬を避ける全能照射
- 全部の脳に放射線を当てると,認知機能が低下します(認知症)
- 30グレイを15分割くらいする線量からその症状が目立つようになります
- 多発性転移性脳腫瘍とリンパ腫 PCNSLで問題となるものです
- 近年は,全脳照射をなるべく避けるという方向に進んでいます
- 全脳照射をするときには,海馬の被曝を避けるように放射線治療計画を立てます
- 海馬回避全脳放射線治療といいます
- 2018年,ASTROという学会で518人の患者さんの臨床第3相試験の治療成績が発表されました,海馬を避けることで認知機能障害を26%減らすことができたとの結論です
- しかし。同じ研究の2024年の再評価ではもともと認知機能が低かった人,肺がんの脳転移の患者さんにしか,認知機能の温存は認められませんでした
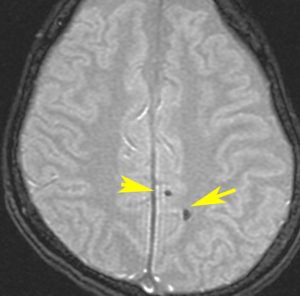
海綿状血管腫 微小血管障害
多発性微小脳出血
- ほとんどが小児に生じるものです
- 放射線治療を受けた患者の40%くらいでみられます
- 照射後10年くらい長期観察をしていると実際に非常に高頻度にみます
- 海綿状血管腫は,放射線誘発2次腫瘍というよりも,放射線による脳内小血管損傷による血管障害として捉えた方がよいです
- T2スターというMRI画像で発見できます
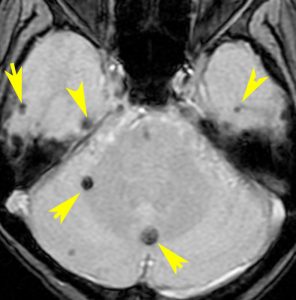
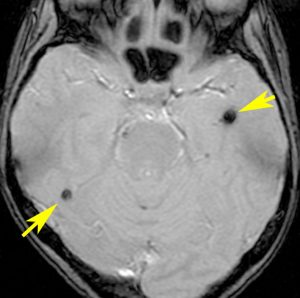
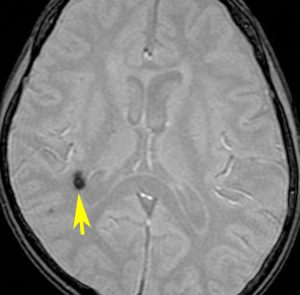
11歳の時に全脳室照射24グレイ・12分割を受けた女の子です。10年以上経過して,脳のあちこちに小さな黒い点状のものが見えるようになってきました。これは子供の頃に放射線治療を受けた人に多く,なんでもないもので症状は出ませんし,ほっておいていいものです。微小な脳静脈の放射線損傷による血液の漏れだと考えられています。
- 低信号(黒いシミみたいなもの)として脳内たくさん見られることがあります
- これは血液の中の鉄分が脳に滲み込んだ形跡をみているものです
- だから,海綿状血管腫とは言わないで,blood leak(血液が漏れた痕跡)と読んだ方がいいものです
- 海綿状血管腫というと腫瘍みたいだからです
- 年月の経過とともに数が増加します
- 海綿状血管腫は発生しても何ら症状を呈することはありません
- 治療をせずに放置します
- まれに小さな脳出血を生じますが,経過を見れば血腫は自然に吸収されます
- 大きくなると血管腫とよばれる脳腫瘍みたいな塊になります
- またサイズが大きな皮質を侵す海綿状血管腫は症候性てんかんを生じることがあります
- とても大きなもの2から3cm以上くらいになると摘出を考えることもあります
- でもほとんど手術などしないでほっておきます
何年もかかって徐々に認知機能が低下すること
, Cognitive and radiological effects of radiotherapy in patients with low‐grade glioma: long‐term follow‐up. Lancet Neurol. 2009
65例の低悪性度グリオーマの患者さんで,中央値12年後の認知機能がどうなったかの報告です。放射線治療を受けていない患者さんでは有意な低下はなかったのですが,放射線治療を受けた患者さんでは認知機能が年余の経過で徐々に低下しました。一回線量 fraction dose 2グレイ以下でも低下はありました。大脳白質の高信号の広がりと大脳全般の萎縮の傾向がこの認知機能の低下と関連するとのことです。
2回目の放射線治療、再照射 reirradiation
- 放射線治療の方法、線量、領域で判断は全く異なります
- 常識的には、2度目の放射線治療はできないと受け止めて下さい
- ですから初回治療で病気を確実に治すことが大切です
- 第一の理由は、脳や神経の放射線耐性というものがあるからです
- 例えば視神経は多分割で50グレイくらいしか耐えません
- 2度目の照射をすれば失明します
- ある程度広範囲な照射、グリオーマに対する照射などでは2度目の照射はできません
- もしできてもかなり範囲と線量が限られます
- 初回治療で50グレイ使用して、再照射して40グレイ使えば、総線量90グレイで、脳組織は完全に死んでしまいます
- でも年月が経っているとある程度の照射ができます
- 1年経てば、1グレイくらいの余裕が生まれます
- 例えば、1日線量2グレイ程度で25グレイの照射をすると、10年経てば15グレイ当てたことにすればいいと考えるのです
- 一方で、定位照射(定位放射線治療)は再照射が可能なことが多いです
文献
ヨーロッパの放射線治療のガイドライン
Baumert BG: ESTRO-EANO guideline on target delineation and radiotherapy for IDH-mutant WHO CNS grade 2 and 3 diffuse glioma.Radioth Oncol 2025
星細胞腫グレード2と3に対する放射線治療の方針を決めたものです。GTVは,T2/FLAIRで異常に見える部分を全て含みます。ガドリニウム増強される腫瘍は当然含み,手術されていれば摘出腔も囲みます。グレード3で,明らかに脳浮腫と考えられる部分はGTVから外します。CTVは,グレード2で10mm,グレード3で15mmのマージンを取ります。線量は,グレード2で50.4 Gy 28分割,グレード3で59.4 Gy 33分割です。可能な限りIMRTのテクニックを用います。
海馬回避全脳照射は一部の患者さんでは意義がある
Chemg HR: Evaluating the heterogeneity of hippocampal avoidant whole brain radiotherapy treatment effect: A secondary analysis of NRG CC001 Neuro Oncol
2018年の518例の患者さんの追加解析です。全脳照射とメマンチンあるいはそれに海馬を回避した放射線治療が再比較されました。
4ヶ月以内に評価した場合は,海馬を回避したほうが認知機能が良かったのですが,4ヶ月以上生存した患者さんを比較した場合,海馬を裂けても避けなくても有意な差はありませんでした!(◎_◎;) しかし,もともとMDASI-BT scoresが低い患者さんでは認知機能評価で利点が見られたそうです。肺がんの脳転移の患者さんでも利点があったそうです。
「解説」来されたほどの評価がないようでした。もともと知能の低い患者さんや肺がんの脳転移の患者さんには利益があったようです。