上衣腫(じょういしゅ)ependymoma
子どもと若い成人に多い脳腫瘍です
できた場所が治療と予後に影響します
手術で取り切れた時に治る腫瘍です
延髄の周りのものは取り切れないことがあります
できる場所で治る見込みが違います: テントの上と下でまず区別する
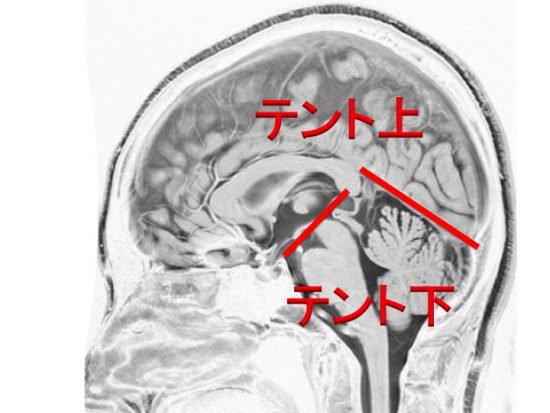 大脳と小脳をわける硬膜をテントといいます
大脳と小脳をわける硬膜をテントといいます
大脳はテント上,小脳と第4脳室はテント下(後頭窩)
1. テント上 上衣腫
大脳にできるものでグレード2と3があります
2. テント下(後頭窩) 上衣腫
第4脳室,小脳,脳幹部にできるものでグレード2と3があります,これが一番多い
3. 脊髄 上衣腫
脊髄内部にできます,グレード2です,でも実質的にはほとんどグレード1に近い。成人では脳と脊髄上衣腫が同數くらい
ここから下の記述は脳の上衣腫です
大まかなこと
- 日本で年間100例くらいのまれな腫瘍です
- 小児脳腫瘍の10%くらいで,毛様細胞性星細胞腫に次いで多いです
- 3歳未満に限れば,脳腫瘍の30%くらいが上衣腫です
- 小児の上衣腫の3分の2はテント下(後頭窩)に発生します,第4脳室の周囲の壁に発生することが多いです
- 側脳室や大脳の内部にできるものは,テント上 上衣腫です
- グレード2の上衣腫では,手術で全部とれれば治ります
- グレード2でも全摘出できないと生命予後が悪いので良性腫瘍とはいえません
- 3分の1は悪性度が高いグレード3(かつての退形成性上衣腫)です
- 幼児(年齢中央値3歳)の第4脳室にできるEPN-PFAと,小児(年齢中央値9歳)の大脳にできる ZFTA遺伝子融合がある上衣腫は,悪性度が高くて治りにくいものです
- 小児の第4脳室上衣腫は髄芽腫と似ているのでときどき間違えられます
- 上衣腫が治る確率は60%くらいです
- 逆に,死亡率は40%くらいです
- どのような上衣腫でも,治るかどうかは手術で全摘出できたかどうかにかかります(2022年時点での世界的なコンセンサス)
- 初回手術で取りきれない時は,2回目の開頭手術もしたほうがいいです
- 取りきれない場合には,放射線治療をします
- 手術で全摘出できても,悪性度があるものでは放射線治療が必要なことが多いです
- 遺伝子診断してもしなくても,治療方法は変わりません
- 髄液にのって播種転移することがあります
注意!
2023年,遺伝子診断で詳しく分類しても,新しい治療があるわけではありませんし治る見込みは変わりません
症状
- 脳室の中にできるので髄液の流れが妨げられて,水頭症になります
- 水たまりになって脳室がふくらむ閉塞性水頭症といいます
- 水頭症になると頭の中の圧(脳圧)があがって,頭痛や嘔吐,意識障害がでます
- テント下のものでは,歩行が不安定,首が痛い,飲み込みにくい
- テント上,大脳実質の中にできる上衣腫 extraventricular ependymoma は,てんかん発作,麻痺などの局所脳症状で発症します
診断
- MRIでは,脳室内に突出する境界明瞭な腫瘍です
- MRI T1強調画像では低信号に,T2強調画像では高信号に描出され,ガドリニウムで増強されます
- 腫瘍内部の信号強度は,石灰化や嚢胞形成,腫瘍内出血,壊死の混在により不均一になることの方がむしろ多いです
- CT所見として,石灰化が約半数にあります
- 後頭窩(テント下)のものはMRIだけで診断できます
- ルシュカ孔から小脳橋(延髄)角槽へと伸展する所見は髄芽腫との大きな鑑別点です。
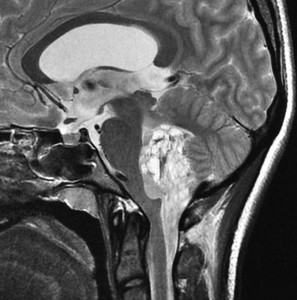
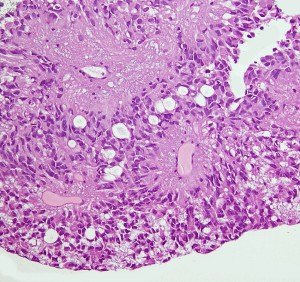
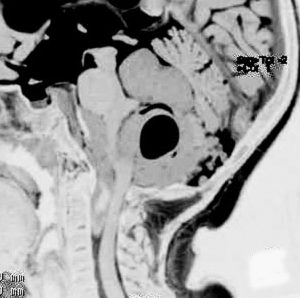
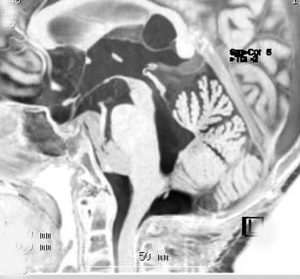
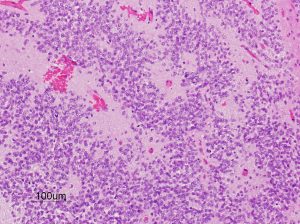
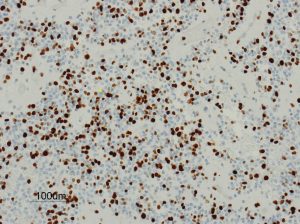
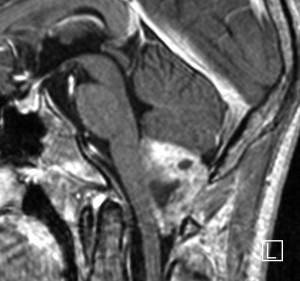
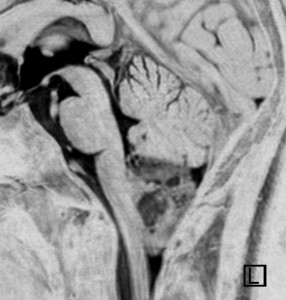
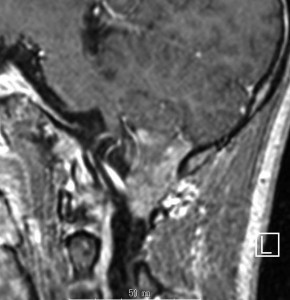
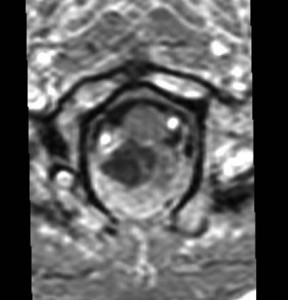
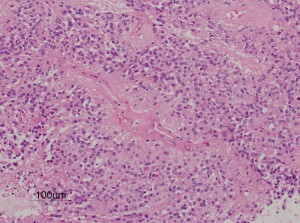
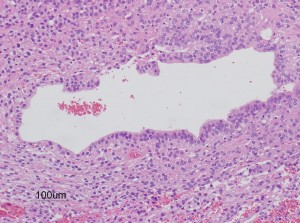
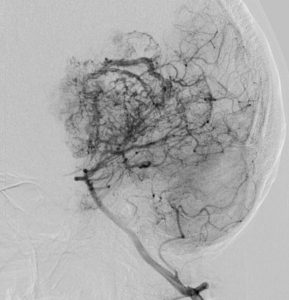
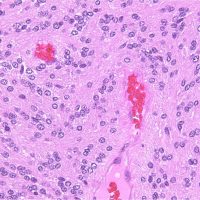
第4脳室床に発生した典型的な上衣腫 EPN-PFA の画像です。水頭症になって,頭痛と嘔吐,意識障害で発症しました。典型的なMRI画像と病理所見です。MRIでは第4脳室からマジャンディー孔を越えて脊髄背側まで長く腫瘍が伸びています。腫瘍内部に小さなのう胞が複数みられます。病理像では,血管周囲に細胞核がない無核野が認められます。血管周囲に伸びた繊細な単極性突起が集まった領域です。これは,血管周囲偽ロゼット perivascular pseudorosette という上衣腫に特徴的な病理所見です。
- テント上のものは,他の高悪性度グリオーマに似ていてMRIだけでは診断が難しいです
- なぜなら,脳室壁から大脳深部白質へと浸潤する
- あるいは脳室と全く離れた大脳実質内のみでの発育があるからです
- まれですが,髄液にのって脳や脊髄の表面に多発転移します(髄液播種といいます)
- MRI診断時にすでに播種しているのは数%以下です
- 髄液細胞診は診断的価値がありません
分類と遺伝子診断
- 2021年WHO病理分類では,6種類に分類されます(下の方に書いてあります)
- 病理組織診断と遺伝子診断の組み合わせで最終診断を決めます
- テント上でZFTAもYAPも陽性とならないものも多いので,多くは病理組織診断で悪性度と治療方針を決めます
- 遺伝子診断しても,治療法の選択肢が増えるわけではありません,残念ながら治りやすさの予想ができるのみです
- 治療を考えるときには,上衣腫 グレード2,上衣腫グレード3 (かつての退形成性上衣腫 anaplastic ependymoma), テント上 ZFTA融合陽性上衣腫 グレード2か3の3種類にします
- PF-EPN-AとWHO分類されると訳がわかりませんが,要するに幼児の治りにくい第4脳室上衣腫と考えて良いです,小児テント下 退形成性上衣腫グレード3のほとんどがPF-EPN-Aなのです
- 脊髄にできる上衣腫だけは例外で良性のグレード2です
わかりにくい ZFTA (C11orf95-RELA) fusionとは
- 子どもの大脳半球にできるもので,男児に多いです
- 子どものテント上 上衣腫の60-70%を占めます
- ZFTA-RELA遺伝子の融合で,NFkB系が活性化されて腫瘍が発生します
- 検査方法はFISHです
- MRI画像では,のう胞や壊死を伴い,膠芽腫を思わせる悪性グリオーマの像です
- 組織像は,EMA陽性,非常に多彩で雑多な所見を示します,診断しづらい
- 治療法は,手術と局所放射線治療のみです
- 悪性度が高く,放射線治療を加えても再発(再燃)が多く,生命予後が悪いものです
- でもWHO グレードは2か3です??
- 結局,手術でしっかり摘出できた場合に治る見込みがあります
- ZFTA融合の有無にかかわらず,グレードが同じであれば治療選択は同じです,つまり可能限り手術摘出して許容されるだけの放射線治療をする
わかりにくい YAP fusionとは
- YAP遺伝子の融合があります
- 小さい子どもの大脳にできる珍しいタイプです,これは女児に多いです
- MRIでは境界が明瞭でくりんと全摘出しやすい腫瘍に見えます
- 病理組織で見ると,細胞密度も高く,退形成性上衣腫 anaplastic ependymoma グレード3とされるものがが多いです
- しかし,治りやすいのです,実質グレード2です
- 化学療法の有効性は知られていないので,浸潤性が低く摘出しやすく放射線感受性も高いと考えられます
治療は
- 治療は,完全摘出を第一目標にします
- 許容できる範囲の後遺症を出しても最大限摘出するという考え方で望みます
- 小児の後頭窩上衣腫では,舌咽神経や迷走神経や顔面神経を犠牲にしても全部取れればとります
- 手術では細胞を散らばさない(髄液転移を防ぐ)ようにとても気をつけます
- 病理学的に分化度の高いほんとの意味での良性上衣腫は少ないのですが,もしそれであれば手術で全摘出できれば治ります
- 例えば,テント上のグレード2上衣腫(頻度は低い)は良性で,手術だけで治癒します
- 思春期から若年成人に発生するテント下の上衣腫も,手術摘出できれば完全に治るという良性腫瘍です
- 上衣腫グレード2で完全摘出 complete removal できた場合には放射線治療を加えませんが,その他のものでは放射線治療を加えます
- 多くの場合、手術後には取り残した腫瘍部分にのみ放射線治療(強度変調放射線治療IMRT,原体照射 highly conformal radiation therapy)をします
- かつて放射線治療は全部の脳と脊髄にかけるべきだと考えられましたが,今は,腫瘍局所に高い線量をあてるべきであると考えられています
- 3次元原体照射ができる施設で治療を受けましょう
- 化学療法には抵抗性の腫瘍なので髄芽腫と同じ治療を考えてはいけません
- 2021年時点でも,有効でお勧めの化学療法は知られていません
- 手術後残存腫瘍があった場合には,化学療法ではなく放射線治療をまず行った方がいいです
- 脊髄などに播種した場合には,助けられる手段はほとんどありません
- 治るかどうかの決め手は手術で完全にとれたかどうかということであるとされています
- 乳幼児の場合は生命予後が不良な悪性腫瘍として対処しなければなりません
- 小児の上衣腫への大量化学療法の結果が発表されましたが,今までの通常化学療法の成績を超えるものではありませんでした
- 逆に言えばそれだけ化学療法が効かない腫瘍だと思わなければなりません
- 乳幼児の摘出できない上衣腫は,無理な治療をしないで緩和ケアを選びます
治療の根本は手術です
- 上衣腫の予後(治るかどうか)は手術の結果によって決まりますから,surgical disease (外科治療依存の病気)と言われます
- 手術は簡単ではないので経験値の高い脳外科医にお願いする必用があります
- 上衣腫はテント上(大脳)とテント下(脳幹部周囲)では,手術方法と考え方がぜんぜん違ってきます
- テント上 上衣腫は,普通のグリオーマの手術のようになります
- テント下 上衣腫は,脳幹部,脳神経,脳血管との剥離が要点となります
- 全摘出できればいいのですが,現実的には半数以上の例で全摘出ができません
- 1回目の手術でとりきれなくても,2度目の手術で摘出できると判断した場合には,放射線治療の後であっても,もう一度開頭手術して全摘出をめざします (second look surgery)
- AIEOP 2016年では,29%で2回以上の摘出術が行われて,69%で全摘出が得られています
上衣腫が2023年でもsurgical diseaseと言われる所以
ひるがえって言えば,放射線治療も化学療法(制がん剤)も当てにできないので,手術で治療成績(治るかどうか)が決まってしまう病気という意味です
放射線治療(多くの例で用いる)
- 上衣腫は放射線治療感受性がある神経膠腫として知られ補助療法として確立されています
- テント上 上衣腫グレード2,テント下 EPN-PFBが完全摘出できた時だけ,放射線治療をしません
- 50Gy以上の照射量が推奨されていますが,上衣腫への放射線治療のランダム化試験の報告はないので,線量と照射野を確定するための根拠となるデータはありません
- これ以上線量を低くすると効果が期待できない,予後が悪化することは証明されています
- 手術後の残存腫瘍には組織学的悪性度を問わず,腫瘍局所に50-59.4Gy(1日線量1.8Gy)程度の分割放射線治療を行うのが一般的です
- 2004年に小児の上衣腫に対する限局的な局所原体照射 (conformal radiation therapy) の第2相試験の成績として,無増悪3年生存率が74%であったと報告され,治療の方向性が変化して来ました
- 照射方法は,原体照射 (conformal radiation therapy) で,MRIで見える腫瘍より10mmひろくマージンを取る PTVで線量計画がなされます
- 2019年時点では,18ヶ月以上,3歳未満の子供たちは手術後すぐに間をおかずに放射線治療を加えた方が良いとされます
- 一方,播種を予防するための全脳脊髄照射の有効性に関するエビデンスはありません
- 第4脳室近傍に発生したものは髄腔内播種することがあり,逆にテント上の上衣腫が播種することはとても少ないです
- しかし,第4脳室に発生した組織学的悪性度の高い退形成性上衣腫に対する脳脊髄照射の必要性においても一定の見解はありません
- 放射線治療が功を奏せずに再発する場合は,腫瘍原発部位に再発することが最も多いといえます
- 手術で全摘出してかつ放射線治療を加えても20-40%に再発が生じます
- 局所再発時の治療として定位放射線外科治療 SRS が用いられ,再度の寛解導入に有効なこともあります
- しかし,上衣腫は浸潤性神経膠腫であるのでこの手法 SRS は初発時に単独では用いられるべきではありません
- 初期治療においての放射線外科の適応は,従来の外照射に加えて術後残存腫瘍部位に追加照射として用いることにあるかもしれません
- 陽子線治療は正常脳組織への被曝を低下させて知能を守れる可能性がありますが,効果を証明されるまでには至っていません
化学療法
- 明らかに有効であるという化学療法はありません
- 幹細胞救援と大量化学療法の有効性は証明されていません
- ヨーロッパの2018年ガイドラインでは,12ヶ月未満の子供だけには放射線治療しないで,化学療法単独治療を行うとしています
- 2014年,3歳未満の子どもにある程度の有効性があるかもしれないとして報告された化学療法は,POG9233のシクロフォスファミド,ビンクリスチン,シスプラチン,エトポシドを併用するレジメンで,かなり多くの量を投与します
- 2016年 AIEOPでは,小児で手術後残存腫瘍があるかグレード3の例にVEC (シクロフォスファミド,ビンクリスチン,エトポシド)が用いられました,しかし化学療法の有意性は証明されていません
- 2020年 テモゾロマイドとラパチニブの併用が再発例に有効であったとの第2相試験報告がありました
上衣腫の化学療法などでなやんだら埼玉医大国際医療センターの鈴木智成先生に相談してください,返事をいただけます(ここをクリック)
治療後の予後
- 社会復帰を決める決定的な違いは,手術で合併症をあまり出さないで,全摘出できたかどうかです
- 再発の80%くらいはもともと腫瘍があった場所に生じます
- 治療後遺症を考えると,局所照射よりも手術合併症のほうが重いです
- 3歳未満の小児での治療成績は特に悪いです
- 上衣腫全体で,60%くらいの確率で治癒 (完全に治る) が期待できます
- 10年生存割合(生存率)は,小児で60%くらい,成人で80%くらいです。
- 手術で全摘出できた,病理学的な悪性度が低い,術後の局所放射線治療をきちんとしたという条件があると治る期待が大きいです
- グレード3の長期生存割合は40%を下回ります
初期治療における注意
- 手術摘出してから化学療法だけして,経過を見て,再発(再燃)してからの相談が多いです
- そうなると,多くの場合にはもうすでに治療手段がなく,不幸な転帰をとられる患児(患者さん)がほとんどです
- できる限りの摘出をしてから,取りきれない腫瘍には放射線治療をしないとほとんど助からない病気であることを知って下さい。
- 効くことも稀にはあるのでしょうが,化学療法の有効性は低いのです
- 3歳未満の子どもたちには化学療法を先行させるという選択肢は残るかもしれませんが,3歳未満でも局所照射を術後に行なうべきであるという意見の方が多いです
- 幼児であっても原体照射あるいはIMRTを用いれば知能の低下(認知機能障害)は顕著ではないという長期観察報告もあります (Netson KL 2012)
- グレード2上衣腫で手術で完全に摘出できた時は,テント上でもテント下でも,放射線治療を加えないで経過観察します
播種(脳脊髄液腔転移)
- とても厳しい状態です
- 脳脊髄照射36グレイとMRIでみえる腫瘍塊に54-59グレイの放射線治療を行います
- 治せる確率はかなり低いので,緩和ケアや定位照射のみも選択肢です
再発(再燃)
- 手術で腫瘍が完全にとれないで,放射線治療をしても腫瘍が消失しない場合の再燃(残った腫瘍が大きくなる)の確率は高いです
- 再発(再燃)したら,まず手術で摘出できるかどうかを検討します
- 再燃したら,定位放射線治療(あるいは放射線外科,ガンマナイフ)を加えますが,有効率は高くはありません
- 大量化学療法でも消失することはめったにありません
- また脳幹部(延髄)にくっついていると再手術をしても取りきれなくて,またその場所から再発することを繰り返します
- 大線量再照射の治療成績が良いとの報告もありますが,正しいかどうかは解りません。
- もう一つは,髄液播種です
- 全部の脳と脊髄に放射線治療をする脳脊髄照射で消失あるいは進行停止すればいいのですが,消えないとその後にどのような化学療法をしても治らないことが多いです
- 再発再燃の治療は困難ですから,初回手術では多少の無理をしてでも全部腫瘍を取るという考え方をもつことが大切です,そして腫瘍を取り残せば年齢に関わらずに局所放射線治療です
- 再発(再燃)あるいは転移再発には,再照射として全て脳脊髄照射を加えるという意見があります
上衣腫 家族の会があります(ネットで検索してください)
ここから先は難しいです
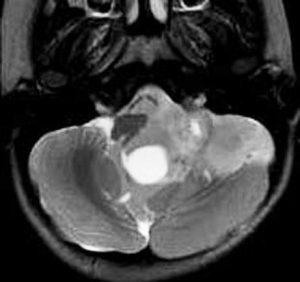
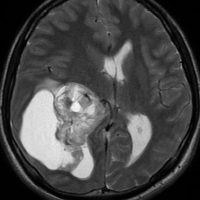
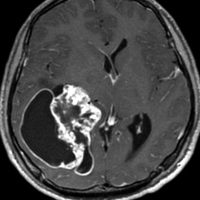
第4脳室上衣腫(悪性の退形成性上衣腫:EPN-PFA)
幼児の巨大な上衣腫です。左ルシュカ孔から延髄を取り囲む様に小脳延髄角槽に進展しています。最も典型的で治療が難しいタイプです。これはT2強調画像ですが,ガドリニウム増強されないものでした。
左が術前,右が術後です。脳底動脈の周囲が摘出できませんでした。幼児ですが手術後には局所照射をするしか方法がありません。
病理組織診断では退形成性上衣腫,MIB-1は40%以上にも達します。
この様なEPN-PFAは,脳外科の先生と小児科の先生が最も苦労するものですが,予後は極めて不良です。
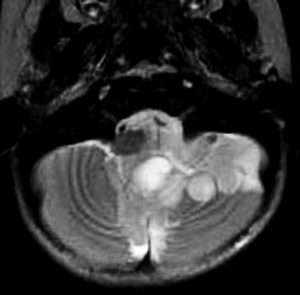
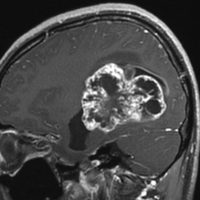
第4脳室上衣腫(良性と言える思春期例:EPN-PFB)
青年に発生したものです。かなり分化度の高い延髄背側 ovex 発生の上衣腫です。境界が明瞭なのですが,実際に側方(延髄小脳脚槽)で椎骨動脈や後下小脳動脈,下位脳神経に癒着しているので剥離は必ずしも容易ではありません。この例では幸い全摘出できました。
手術ビデオは下をクリックするとYouTubeでみえます
part 1 part 2
摘出した標本のHE染色です。左側ではperivascular pseudorosette(血管周囲の無核野)がみられ,右側ではependymal tube (ependymal canal) が認められます。
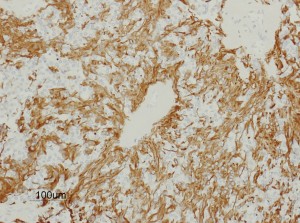
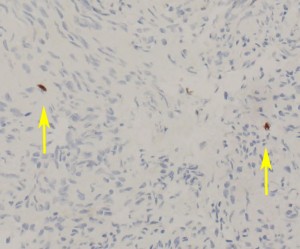
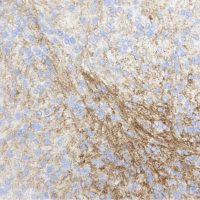
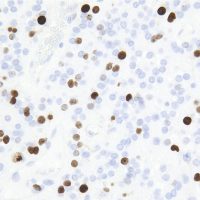
左がGFAP染色、右がMIB-1(Ki-67)染色です。 GFAPは腫瘍血管の周囲の無核野に強陽性です。MIB-1 labelling index が1%以下であり,この上衣腫の増殖能が極めて低いことを示しています。このような高分化型で増殖能の低い上衣腫は脊髄髄内には多いのですが,脳では珍しいものです。ovex中心上衣腫にみられます。
テント上 退形成性上衣腫 グレード3:EPN-ST-RELA negative
膠芽腫を思わせるような,腫瘍内部の壊死,のう胞形成,出血があります。高度の血管増生と動静脈シャントがあり,早期腫瘍静脈描出 early venous fillingがみられます。10代のおそらく右側脳室三角部辺りから発生した退形成性上衣腫です。激しい出血がありましたが全摘出 gross total removal しました。リスクをかえりみない手術も必要です。画像所見も病理組織像も超悪性腫瘍なのですが,治る可能性があるタイプです。
テント上 上衣腫 グレード2
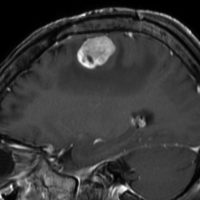
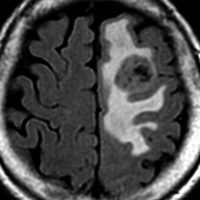
成人に発生したものです。境界が明瞭な腫瘍で,周囲にとても強い脳浮腫があります。
組織像はグレード2,小型円形の均一な核をもち血管周囲には無核帯所見があります。EMA epitherial membrane antigenは陽性です。MIB-1染色率は非常に高く15%くらいが陽性で,再発の可能性を予想させるものでした。
グレード2で全摘出できたと考えたのですが,7年後,10年後,12年後に局所再発して,4回の開頭手術をしました。後遺症はなくて今は治って患者さんは元気でいます。テント上 上衣腫グレード2は,たとえ再発しても放射線治療を避けられる非浸潤型の例です。
ここから下は専門医向けでさらに難しいです
2021年 WHO分類 上衣系腫瘍 Ependymal tumors
脳室壁の上衣細胞 (ependymal cell)から発生する中枢神経原発腫瘍であり,上衣系腫瘍 (ependymal tumors) の中に分類されます。大脳内部のものは上衣細胞から発生するかどうかはっきりしていません。2021分類では,発生部位,調理組織診断,分子診断を混合させて分類します。
- テント上 上衣腫
Supratentoirial ependymoma (グレード 2, 3) - テント上 上衣腫 ZFTA fusion-positive
Supratentoirial ependymoma, ZFTA fusion-positive - テント上 上衣腫 YAP1 fusion-positive
Supratentoirial ependymoma, YAP1 fusion-positive - 後頭窩 上衣腫
Posterior fossa ependymoma (グレード 2, 3) - 後頭窩 上衣腫 PFAグループ
Posterior fossa ependymoma, group PFA - 後頭窩 上衣腫 PFBグループ
Posterior fossa ependymoma, group PFB - 脊髄上衣腫
Spinal ependymoma (グレード 2) - 脊髄上衣腫
Spinal ependymoma, MYCN-amplified - 粘液乳頭状上衣腫
Myxopapillary ependymoma (グレード 2)
- 上衣下腫
Subependymoma (グレード 1)
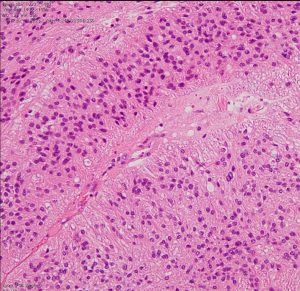
グレード2の組織像です。血管周囲に無核野があり,腫瘍の核は血管から離れているパターンが特長です。perivascular pseudo-rosetteといいます。
この上衣系腫瘍には組織像で分類すると,上衣腫 (ependymoma) ,悪精度の高いグレード3 退形成性上衣腫 (anaplastic ependymoma),腰髄下部と終糸に好発する粘液乳頭状上衣腫(myxopapillary ependymoma),過誤腫としての性格を有する上衣下腫(subependymoma)があります。
上衣腫はグレード 2とされますが,星細胞腫IDH変異型グレード 2 (astrocytoma IDH mutant grade 2) と同様に,腫瘍死することが少なからずあり,実際にはグレード3 程度の予後に匹敵します。逆に脊髄上衣腫は全摘出できれば完治してグレード1に近い予後になります。発生する部位(脊髄,小脳/後頭窩,大脳)で生物学的には違った遺伝子の異常で発生して,予後もかなり異なります (Matthew 2014)。神経線維腫症2型では脊髄髄内に多発性の上衣腫をみることがありますが,これは難治性です。
2020年までは,グレード2の上衣腫はvariantとして,papillary ependymoma, clear-cell ependymoma, tanycytic ependymoma といわれるものがありました。また,小児に発生する胎児性腫瘍としての上衣芽細胞腫(ependymoblastoma)は胎児性腫瘍として扱われるのでこの腫瘍群に入りません。
分子特性分類
Infratentorial tumors
Posterior fossa group A, CpG island methylator phenotype (CIMP)-positive ependymoma, termed EPN-PFA
Posterior fossa group B, CIMP-negative ependymoma, termed EPN-PFB
Supratentorial tumors
ZFTA fusion-positive
YAP1 fusion-positive
EPN-PFA
後頭窩上衣腫A EPN-PFAは中央値3歳くらいの幼児に発生します。退形成性上衣腫のほとんどがPFAです。DNA CpG island methylation profile statusとgene expressionでGroup Bと区別されます。小児の上衣腫として最も頻度が高いものです。これが上衣腫全体の平均年齢を下げています。1q gainがあると予後が悪いことが知られ,無いもので5年EFS 81%,gainがあると35%まで低下します。。治療抵抗性で5年全生存割合は70%くらいです。これは生物学的特性というより,乳幼児の後頭窩の延髄周囲に発生するために,手術摘出が困難なことに因します。
EPN-PFB
基本的にグレード2の病理像と臨床性格を示します。思春期から若年成人(年齢中央値30歳)に発生しますが,頻度は低いものです。5年無増悪生存期間73%,5年全生存期間はほぼ100%と良性腫瘍の性格を示します。
ZFTA fusion-positive:小児(年齢中央値8歳)の大脳上衣腫の70%くらいです。増大速度が速く(MIB-1 >10%) 予後が悪く治りにくいものです。5年無増悪生存割合は29%,全生存割合は75%です。4分の1はgain of chromosome 1qがありさらに予後不良です。逆に,clear cell ependymomaはこの中にあっても少し予後が良いものとして知られます。
YAP1 fusion-positive:乳幼児に発生するタイプで予後が良好だとされていますが,まれなものです。
注意! 分子分類が必ずしも絶対的に正しいわけではありません。テント上 上衣腫は全摘出できれば予後が良いという原則は変わりません。またグレード2は,脳神経組織浸潤がほとんどないので摘出しやすいという大原則も残ります。
文献情報
初発上衣腫の維持化学療法は無効
Smith AA: Phase 3 randomized trial of post-irradiation chemotherapy in patients with newly diagnosed ependymoma, a report from the Children’s Oncology Group. Neuro Oncol. 2025
2019年に発表された北米COG ACNS0121試験に続いて行われた ACNS0831試験の報告です。
初発の頭蓋内上衣腫患者 449人 を対象に、平均5.2年 の追跡調査が行われました。ACNS0121のコンセプトを継承した層別化が行われ、治療の最後に維持化学療法を追加し、その効果が検討されました。全摘・準全摘例では、放射線治療(RT)単独群の5年無イベント生存率(EFS)は 63.7%、RT+維持化学療法群は 69.2% でしたが、統計学的な有意差は認められませんでした。
一方、初回手術で腫瘍の残存があり、その後の化学療法や再手術によって全摘に至った群では、維持化学療法を追加した群(41.7%)よりも、RTのみの群(67.5%)の方が良好な成績でした。以上の結果から、上衣腫の治療において維持化学療法を追加しても、明確な利益はないと結論づけられました。
これまで様々な形で化学療法の有用性が検討されてきましたが、現時点では生存率を改善する効果は限定的と考えられます。
SIOPトライアルの最終報告
Ritzmann TA: SIOP Ependymoma I: Final results, long-term follow-up, and molecular analysis of the trial cohort—A BIOMECA Consortium Study. Neuro Oncol, 2022
3歳から21歳の転移のない上衣腫74例を対象にして,ステージに応じた治療の結果です。全摘出できた場合には術後局所放射線治療のみ,部分摘出 subtotal resectionの場合はVEC (VCR, VP-16, CP) 化学療法を先行させて放射線治療がなされました。
74例中33例(44.6%)で全摘出ができました(この数字は少し低い?)。全摘出例で無増悪生存期間の有意な延長がありました。グレード3の組織像,1q gain, H3K27me3 loss, hTERT expressionなどがあると生存期間が短いです。VEC化学療法にはっきりした効果は認められていません。全体の10年生存割合は60.5%でした。
再発上衣腫へのテモゾロマイドとラパチニブの効果がありそう
A Phase II Study of Dose-Dense Temozolomide and Lapatinib for Recurrent Low-Grade and Anaplastic Supratentorial, Infratentorial, and Spinal Cord Ependymoma. Neuro Oncol 2020
上衣腫に有効な化学療法は知られていません。再発上衣腫50例に対して第2相試験が行われました。unmethylated MGMT promoter statusに対して多量のテモゾロマイド,ErbB2 (HER2)/ErbB1 (EGFR)の発現に対して阻害剤であるラパチニブを併用するものです。年齢中央値45歳,半数が脊髄上衣腫で,退形成性上衣腫例は16例です。無増悪生存期間中央値 PFSは7.8ヶ月でした。CRは2例,PRは6例です。多くの例で症状の改善が認められたそうです。結論として若干の有効性があるというものです。
原体照射 CRT はすべての上衣腫への基本的治療法である
Merchant TE: Conformal Radiation Therapy for Pediatric Ependymoma, Chemotherapy for IncompletelyResected Ependymoma, and Observation for Completely Resected, SupratentorialEpendymoma. J Clin Oncol. 2019
北米のCOG ACN0121試験の報告です。治療登録は2007までで,5年以上追跡されました。初発上衣腫356人(1歳から21歳)が治療を受けました。テント上 上衣腫だけは全摘出できれば,治療を加えることなく経過観察されました。部分全摘 subtotal resecsion に終わったものは,化学療法,再手術,原体照射 CRT が加えられました。ほぼ全摘出 near total / gross total できた例では,手術後すぐに間をおかず immediate に10mmのマージンをCTVとした原体照射が行われています。18ヶ月より幼い乳幼児,全摘出できた例では54グレイが用いられ,他の例では59.4グレイという線量が用いられました。
5年無増悪生存割合 EFS は,テント上グレード2の全摘例で6.4%,部分摘出例で37.2%,ほぼ全摘出例に直後のCRTで68.5%でした。5年ETFは,グレード3で低かったのですが,年齢,部位,RELA融合の有無,後頭窩AとBの間には有意な差はありませんでした。EFSは1p gainのあったもので低いという結果です。
結論として,部分摘出例では予後が不良といえるようです。一方で,3歳未満であっても手術後すぐに放射線治療 CRTを受けた子供たちは,年長児と同じ程度のEFSが得られるとしています。放射線治療はどのようなタイプであっても術後には主たる治療手段であり,手術後には間を置かないで原体照射 (immediate CRT) をする必要があると述べています。
上衣腫の再発時には,局所再発でも脳脊髄照射をする
Tsang DS, et al.: Craniospinal irradiation as part of re-irradiation for children with recurrent intracranialependymoma. Neuro Oncol. 2019
トロントからの報告です。2012年からは,再発上衣腫に対して髄液播種・転移の有無を問わずに脳脊髄照射が治療方針でした。転移再発がなかった22人のうちで,腫瘍進行が5年間抑えられた FFP freedom from progression のは,脳脊髄照射を受けた患者さんで83%,局所のみの再照射では15%だったそうです。観察期間中央値 5,5年で放射線脳壊死は1例もありませんでした。しかし,ほとんどの生存者が補助を受けないと通学できていません。これら再発例の分子診断では,全てでRELA融合があるか後頭窩グループAでした。
「解説」再発してくるものは髄液播種する傾向があるということでしょうか。局所再発でも脳脊髄照射を再照射として用いることは,再発上衣腫の播種転移が高率であるという理論がないと成り立ちません。
脊髄 上衣腫 spinal ependymoma
Wostrack M: Spinal ependymoma in adults: a multicenter investigation of surgical outcome and progression-free survival. J Neurosurg Spine. 2018
何も新しいことはないのですが,2006年から2013年に治療された多数例報告(158例)です。80%の患者さんで全摘出 gross total resection が可能でした。37%の患者さんで,手術後の神経症状の増悪がありましたが,多くで改善を見ています。76%の患者さんで手術前と同じ状態であったとのことで,2%の患者さんでは回復しない重い症状が残りました。高齢者の手術成績は悪い傾向にありました。5年無増悪生存割合 PFSは80%で,全摘出できた患者さんとKi-67 index (MIB-1染色率)が低かった患者さんで再発が少ないそうです(当たり前ですが)。15人が手術後の放射線治療を受けていますが効果は不明です。
手術で全摘しても10年生存は60%くらい
Marinoff AE, et al.: Rethinking childhood ependymoma: a retrospective, multi-center analysis reveals poor long-term overall survival. J Neuro-Oncol 2017
ダナ・ファーバーこども病院の例を中心にして450例のグレード2と3の上衣腫の長期生存割合が解析されました。手術で全摘出すると治るという期待は大きいのですが,全摘出しても10年無増悪生存割合36%,全生存割合は61%との結果でした。全摘しても2/3は再発して,4割の子は命を亡くすというものです。でも全摘出できないともっと生存割合は低くなります。
陽子線と放射線の治療成績に差がない
Sato M, et al.: Progression-free survival of children with localized ependymoma treated with intensity-modulated radiation therapy or proton-beam radiation therapy. Cancer 2017
79人の上衣腫の子供の治療成績が検討されました。陽子線治療 PRTと放射線治療 IMRTの治療成績 survical outcome に差がないという報告です。少なくとも陽子線はIMRTに劣らないと解釈できます。3年無増悪生存割合は,陽子線で82%,放射線 IMRTで60%と陽子線のほうが優っているデータですが,陽子線治療群でGTRの比率が高く,それよりもやはり手術が成功したかどうかが生存の決め手になったそうです。予後因子は全摘出 GTR gross total removal か否かだけだとの結論でした。
小児上衣腫への大規模前向き試験の結果
Massimino M, et al.: Final results of the second prospective AIEOP protocol for pediatric intracranial ependymoma. Neuro Oncol 2016
イタリアからの報告です。2002-2014年までに,年齢中央値5歳,160人の小児が登録されて行われた前向き試験です。110例 (69%) で全摘出できました。84例 (53%)がグレード3退形成性上衣腫でした。 2回以上の腫瘍摘出術が46例 (29%)で行われました。グレード3と手術後残存腫瘍があった群ではVEC化学療法が行われています。5年無増悪生存割合 PFS は58%,全生存割合 OS は69%でした。
「解説」結論で,59.4Gyの通常の治療が行われた後にさらに残った腫瘍に,8Gy/2frの追加照射を行ったものでPFS 58%, OS 69%と予後改善に寄与したとあります。70Gy以上に相当するものすごい線量です。脳幹部や脳神経にこのboostがあたれば脳幹部壊死になります。VEC化学療法の有意性は証明されませんでした。
VEC regimen
VCR (1.5mg/m2, day1)
CPA (1g/m2 infused in 1 h for 3 doses, 3 h apart, day 1)
VP-16 (100mg/m2 infused in 2 h, days 1, 2, and 3)
成人のテント上(大脳)上衣腫
Hollon T, et al.: Supratentorial hemispheric ependymomas: an analysis of 109 adults for survival and prognostic factors. J Neurosurg: 2016
109例の成人のテント上にできた上衣腫の治療成績です。グレード3退形成性上衣腫が62%で,10年無増悪生存割合は42%,全生存割合は58%でした。グレード3に限れば10年生存は48%ですが,全摘出できていないと0%近くになります。放射線治療の有無は予後に関連がなかったとのことです。
「解説」これは米国脳外科学会の機関誌に書かれたものですが,全摘出 total removalできれば生存割合が高いという今までの常識が追認されました。外科治療依存であり,4割は死亡しますから,radical resectionが推奨されます。
陽子線治療後のMRI画像の変化
Gunther JR, et al.: Imaging Changes in Pediatric Intracranial Ependymoma Patients Treated With Proton Beam Radiation Therapy Compared to Intensity Modulated Radiation Therapy. Int J Radiat Oncol Biol Phys 93:54-63, 2016
MDアンダーソンからの報告です。陽子線治療で37人の上衣腫の子供(中央値4.4歳)が,IMRT (photon)で35人の子供が治療されました。陽子線治療を行ったうちの16人(43%)で約4ヶ月後にMRIで変化が見られました。この所見は6ヶ月ほどで収まっています。4人の子供がステロイドやアバスチンで治療されましたが,3人で後遺症 neurological deficitsが残り,1例が放射線壊死で死亡しました。
「解説」陽子線治療は正常組織を避けて治療できるという期待がありますが,逆に,照射野に含まれる脳幹部の重篤な放射線障害が高くなる可能性があります。陽子線の効果はまだ証明されていないので過度な期待はできませんし,脳幹部の高線量被曝を避ける注意が必要でしょう。
成人の上衣腫の臨床経過
Vera-Bolanos E: Clinical course and progression-free survival of adult intracranial and spinal ependymoma patients. Neuro Oncol 2015
成人上衣腫282人の解析結果です。男女同数くらい平均年齢は43歳。ほとんど78%がグレード2でした。テント上 19%,テント下 35%,脊髄 46%です。腫瘍再発は26%にあり,無増悪期間は14年でした。この論文は数としては多いのですが,脳と脊髄の上衣腫をごちゃ混ぜにしているので結果に意味はありません。脊髄上衣腫は圧倒的に予後が良いのです。
上衣腫の分子分類
Pajtler KW, et al.: Molecular Classification of Ependymal Tumors across All CNS Compartments, Histopathological Grades, and Age Groups. Cancer Cell. 27, 2015
困ったことに,上衣下腫 SE も一緒くたの論文です。SEを除けば,テント上でYAP1 (PF-YAP1)とRELA (PF-RELA)の融合があるもの,テント下でbalanced genome (ST-A)とchromosomal instability (ST-B)があるもの4種類に分類できるということです。392例の脳上衣腫のうち,PF-A 240例(小さな子ども中央値3歳),PF-B 51例(思春期から若年成人中央値30歳),ST-YAP 13例(中央値1.4歳),ST-RELAが88例(中央値8歳,成人例23%)でした。大脳はほとんどがRELA融合があるタイプです。10年全生存割合は,それぞれ PF-A 56%, PF-B 88%, ST-YAP1 100%, ST-RELA 49%で,PF-AとST-RELAの予後が極めて悪いです。
「解説」確かに分子診断で分類した方が主観的な病理診断よりよいのかもしれません。でもここで判明したことは,乳幼児の後頭窩上衣腫の予後が悪い,小児と若年成人の脳内上衣腫の予後が悪いという,今まで知られていたことの焼き直しのデータに他なりません??そもそもテント上のグレード2の上衣腫は外科摘出しやすいものです,ですから完全摘出できるチャンスが多いので予後がよいというのは分子遺伝学的な差異ではなくて,外科治療学的な観点からの結果であることも忘れてはなりません。
3歳未満の小児に化学療法のみで治療する
Strother DR, et al.: Benefit from prolonged dose-intensive chemotherapy for infants with malignant brain tumors is restricted to patients with ependymoma: a report of the Pediatric Oncology Group randomized controlled trial 9233/34. Neuro Oncol 16: 457-65, 2014
3歳未満で,髄芽腫,上衣腫,PNETなど328人の悪性脳腫瘍が登録されたPOG 9233の結果です。全体的な結論としては,投与量を増やした化学療法 dose-intensive chemotherapyの利点は否定されました。しかし,上衣腫の患児だけでは,多量化学療法群は通常量化学療法群より2年無増悪生存期間 EFS が改善されました (42.1% vs 19.6%) 。しかし,全生存割合 OS に有意差は出ていません。約40%の上衣腫の幼児が放射線治療なくして治癒を得たと記載されていますが,全摘出できた例がほとんどです。
この試験で使用された化学療法剤は,シクロフォスファミド,ビンクリスチン,シスプラチン,エトポシドで,通常投与量の1.8倍の強度で投与されています。化学療法は手術後28日以内に開始され,72週間継続されました。放射線治療は,化学療法終了時に腫瘍が残っていた患児と化学療法終了後6ヶ月以内に再燃した患児に行われました。化学療法死が,多量の化学療法剤を使用した166人中の10人 (6%) に生じました。注意しなければならないのは,この研究でも,化学療法よりも「手術で摘出できたかどうか」の方が生存割合に大きな影響があったということです。
テント上低悪性度であれば治りやすい
Ghia AJ, et al.: Supratentorial gross-totally resected non-anaplastic ependymoma: population based patterns of care and outcomes analysis. J Neurooncol. 2013 [Epub]
MDアンダーソンセンターが米国NCIのデータ解析をしました。対象はグレード2のテント上の上衣腫で手術で全摘出を受けた患者さん92人です。年齢中央値は17.5歳。10年全生存割合 (cause-specific survival)は78%でした。放射線治療を術後に加えても加えなくても同じ結果であったそうです。テント上の退形成性上衣腫ではないlow-risk ependymomaというのは,とても頻度が低くめったにありません。extraventricular ependymomaと呼ばれる大脳の上衣腫は,ほとんどが退形成性上衣腫なので病理診断を慎重にしなければなりません。
Aizer AA, et al.: Natural history and role of radiation in patients with supratentorial and infratentorial WHO grade II ependymomas: results from a population-based study. J Neurooncol 2013 [Epub]
MGHからの統計報告です。テント上63例,テント下49例のグレード2の上衣腫の予後が検討されました。全摘出できた例では5年での上衣腫による死亡割合は,テント上で3.3%,テント下で8.7%でした。全摘出できた例では放射線治療をしなくても死亡割合は変わらず,全摘出できた場合には放射線治療をしないで経過観察するべきだとしています。特にテント上グレード2上衣腫の予後は良いと書かれています。
小児の上衣系腫瘍では全摘出できたものに生存率が高い
Cage TA, et al.: A systematic review of treatment outcomes in pediatric patients with intracranial ependymomas. J Neurosurg Pediatr 11:673-681, 2013
いまさらながらという総論的論文ですが。18歳以下の上衣系腫瘍182例で,グレード2のものでは,全摘出できた例の生存割合が最も高いという結論です。グレード3(退形成性上衣腫)では,全摘出 gross-total resectionが部分摘出 subtotal resectionよりも極わずかに生存割合が高かったということです。全摘出にしても部分摘出にしても,術後の放射線治療 external beam radiaion therapy を加えた方が予後が良いとのことです。テント下の方がテント上より全生存割合が高いそうです。2013年の時点で,積極的手術摘出の意義が確認されているということは,手術の効果を上回る化学療法や放射線治療の発展がないということの裏返しでもあります。
アバスチンとイリノテカンは有効ではない
Gururangan S, et al.: Lack of efficacy of bevacizumab + irinotecan in cases of pediatric recurrent ependymoma–a Pediatric Brain Tumor Consortium study Neuro Oncol 14(:1404-1412, 2012
13例の再発上衣腫に試されましたが有効性は認められませんでした。
再発上衣腫には大きな線量の放射線治療(再照射)が必要
Bouffet E, et al.: Survival benefit for pediatric patients with recurrent ependymoma treated with reirradiation. Int J Radiat Oncol Biol Phys 83: 1541-1548, 2012
英語の論文では,上衣腫が再発した時の結果はdismal(陰鬱)としばしば表現されます。トロントの子ども病院での1986年から2010年の経験が報告されました。24年間に113例の上衣腫の患者さんが治療され,47人 (42%) で再発しました。手術摘出あるいは手術しないで,29人の患者さんが化学療法で治療され,18人の患者さんが54グレイ以上の再照射 full-dose (≥ 54 Gy focal and/or craniospinal) reirradiationで治療されました。3年全生存割合は,化学療法で7% (±6%),再照射で81% (±12%)でした。3.7年の経過観察で,再照射を受けた18人のうち,2人で内分泌障害がでて,1人で学習に特別な支援が必要となりました。意外な事に,再照射を受けた患者さんの再々発までの無増悪期間は,初発時(一回目の照射)の無増悪期間より長かったとの事です。結論として,上衣腫の再発に再照射は有効な治療法であるが,認知機能の低下が生じるであろうされています。
「解説」上衣腫が再発した時にもやはり有効なのは放射線治療です。化学療法で頑張っても3年以内に9割以上の患者さんが腫瘍死します。しかし,2度目の放射線治療をすると8割を超える患者さんが3年以上生存できます。この差は大きいと言え,初回治療と同じように放射線治療をしないと生き延びられないことを示しています。
大きな恐れは,2度目の照射に初回線量と同じくらいの54グレイを用いているという事です。いくら期間が開いているとはいえ,上衣腫は局所再発が多いので,加算総線量 cummulative doseは100グレイというすごい線量になります。この追加照射で,数年後に脳幹壊死という厳しい事態にならないのかどうかは明らかではありません。
後頭窩上衣腫の術後後遺症
Brannon Morris E, et al.: Evolution of neurological impairment in pediatric intratentorial ependymoma patients. J Neurooncol 2009, Epub
小脳か脳幹部から発生した上衣腫で手術を受けた96人の子供たちの後遺症に関して論じたものです。術後の症状は,四肢失調(手足のバランスが悪い),外転神経麻痺と顔面神経麻痺,半身麻痺,嚥下障害(飲み込みづらい),体幹失調です。歩行障害と嚥下障害が重いことが多いそうです。しかし幸いにもほとんどの例でこれらの症状は改善して,長期生存者においては,日常生活の大きな障害になっていなかったと書かれています。でもそうでしょうか?一概には信じられません。聴力障害は改善しないようです。
原体照射 conformal radiation の治療成績
Merchant TE, et al: Conformal radiotherapy after surgery for paediatric ependymoma: a prospective study. J Lancet Oncol 10: 258-266, 2009
対象は照射時年齢中央値で2.9歳(0.9-22.9歳)の転移(播種)のない上衣腫です。1997年から2007年に原体照射(conformal radiation therapy)を受けた153人の結果です。85人は退形成性上衣腫で,122例が後頭窩の上衣腫(小脳脳幹部),35例がすでに化学療法を受けていました。 手術で全摘出されたのは125人(82%),17例がほぼ全摘出(near total),部分摘出(subtotal resection)が11例です。 腫瘍の周り10mmを囲む広さで,131人には59.4グレイ,22人には54グレイが照射されました。
追跡期間中央値5.3年で,23人(15%)が死亡して,腫瘍が増大したのが36人(24%)です。腫瘍が照射を受けた原発部位で増大したのが14例,転移を生じたのが15例(10%),両方が7例です。ですから転移は22例(14%)に生じたことになります。治療後7年での局所コントロール率が87%,無増悪生存割合が69%,全生存割合が81%でした。局所と転移の制御は16%と11.5%でできなかったと記されています。107人の患児では術後早期に化学療法なしで治療がされていますが,その群では治療後7年での局所コントロール率が89%,無増悪生存割合が77%,全生存割合が85%でした。局所と転移の制御は12.6%と8.6%でできませんでした。2次癌としての悪性脳腫瘍の発生が2.3%,脳壊死が1.6%に生じています。予後不良因子は,悪性度grade,手術摘出割合,低年齢です。結論として全摘出すること術後早期の高線量照射がなされるべきであると記されています。
「解説」下の方に書いてある論文の考え方が確認されているものです。局所原体照射という方法で上衣腫のある部分だけに大きな線量の放射線治療をするということです。3歳未満の子供たちにも化学療法をしないで放射線治療ができています。繰り返しますが,注意して読まなければならない点は,153例のうち125例までもが全摘出(gross total removal)に成功していることで,日本の現実ではちょっと考えられません。原体照射が効くからといって手術に手を抜けば死亡率は高くなってしまいます。また低年齢だからといって放射線治療を遅らせて中途半端に化学療法をすれば生存割合は低くなります。
小脳橋角部の上衣腫がほとんどの例で全摘出できる??
Sanford RA, et al.: Advances in surgical techniques for resection of childhood cerebellopontine angle ependymomas are key to survival. Childs Nerv Syst 25: 1229-1240, 2009
ほんとかな?という論文です。45人の小児の小脳橋角部上衣腫の手術で著者らの手法を使えば,全摘出GTRが43人 (95.6%) ,ほぼ全摘出near-total resectionが2人 (4.4%)で可能であったと記載されています。
でもこれは現実的には,無理です。またその手術の結果の無増悪生存割合が53.8%であったというのは,成績があまりにも悪すぎます。小脳橋角部の上衣腫はルシュカ孔から小脳橋角槽と小脳延髄角槽,前橋槽に伸展して,外転神経,顔面神経,聴神経,舌咽神経,迷走神経,副神経を包み込み癒着し,さらに椎骨動脈と後下小脳動脈とその分枝(脳幹部への穿通枝)に癒着します。グレード2の上衣腫で,これらの神経血管構造を圧迫するのみのものであれば剥離はできるのですが,多くの場合は剥離は困難と言わざるを得ません。ですから,生命予後の悪さを考慮に入れて,脳神経麻痺や脳幹部小脳梗塞のリスクを侵してでも摘出するという考えのもとに積極的摘出を行います。それでも全摘出することができない例は多く,全摘出を目指すことは極めてリスクの高い手術となります。
上衣腫にテモゾロマイドは有効でない
Chamberlain MC, Johnston SK: Temozolomide for recurrent intracranial supratentorial platinum-refractory ependymomma. Cancer 115: 4775-4782, 2009
テント上再発上衣腫(グレード2)の28才から68才の患者さん25人にテモゾロマイドが投与されました。シスプラチンかカルボプラチンがすでに使用されていて再発した患者さんたちです。テモゾロマイドは4週間に5日間だけ服用するという投よ法です。1例(4%)のみで腫瘍が縮小(PR)しました。再燃までの期間の中央値は2ヶ月(1から7ヶ月)で,6ヶ月と12ヶ月の無増悪生存割合は2%と0%です。生存期間も数ヶ月ととても短いものでした。この投与方法ではテモゾロマイドは成人の再発テント上上衣腫に効果はないと結論されています。「解説」成人の再発テント上上衣腫でかつプラチナ製剤抵抗性という条件ですが,テモゾロマイドが単剤では上衣腫に効果がないということがかなりはっきり解る論文です。
原体照射の後の学習能力
Conklin HM, et al: Predicting in academic abilities after conformal radiaiton therapy for localized ependymoma. J Clin Oncol 26: 3965-3970, 2008
播種(転移)がない上衣腫を対象としています。原体照射(conformal radiation therapy)という精度の高い放射線治療で腫瘍のある場所だけに局所照射するので周囲の脳に被曝量が少ない方法です。87人の子供たちが,54から59.4グレイという線量と10mmのマージンをとるこの放射線治療を術後に受けました。英語なので正確には日本語に訳せませんが,読む能力reading scoresというのが低下しました。しかし,計算mathとか書くspelling performanceという検査では低下はありませんでした。 テント下(第4脳室)の患児よりテント上(側脳室,第3脳室)の腫瘍のほうが,また多数回の手術を受けた子供でreading performanceの低下が顕著だとのことです。 他のreading scoreの低下の因子として,男児,症状の長く続いた子,放射線前の化学療法,ホルモン分泌不全,水頭症,5歳未満の年齢などがあげられます。
結論として,原体照射を使えば従来の放射線治療よりも治療後の認知機能の低下が軽くすむこと。読むという能力は他の知的能力より放射線によって低下が生じやすいとのことです。
3歳未満の小児に化学療法のみで治療する
Grundy RG, et al.: Primary postoperative chemotherapy without radiotherapy for intracranial ependymoma in children: the UKCCSG/SIOP prospective study. Lancet Oncol 8:696-705, 2007
ヨーロッパのUKCCSGからの報告です。1992年から2003年に3歳未満89人の上衣腫の子どもたちが化学療法のみで治療を受けました。診断時に播種があったのは9人(10%)です。播種のなかった80人の子どものうち50人で腫瘍が増大しました。局所の再発(再燃)が80%でした。34人が放射線治療になりました。5年経った時点で放射線治療を受けずに済んだ子どもは42%で,5年全生存割合は63%でした。結果的に放射線治療を受けた年齢の中央値は3.6歳です。化学療法は一定していませんでしたが,より多くの量の化学療法 (the highest relative dose intensity of chemotherapy) を受けた患児で生存割合が高かったそうです。
「解説」この化学療法の方針で,放射線治療を避けるあるいはその時期を送らせることができると結論されています。再燃まで放射線治療を待つのですが,そうなると腫瘍は増大しているはずです。上衣腫は少しでも多くの腫瘍を摘出できた方が生命予後が良い腫瘍として知られています。かなり大きな危険をおかして可能な限りの腫瘍を摘出して,残存腫瘍が大きくなってしまってから放射線治療をするということが,本当に正しいかどうか,更に検証が必要なものです。
後頭窩上衣腫は全摘出できても術後放射線治療が必用
Rogers L, et al.: Is gross-total resection sufficient treatment for posterior fossa ependymomas? J Neurosurg 102: 629-636, 2005
Barrowからの単施設報告で,1983-2002年までのデータ解析です。55人のうち32人 (71%)の患者さんで全摘出 (gross-total removal) が可能でした。そのうち13人が術後放射線治療を受けました。術後10年の時点での局所腫瘍制御割合は,全摘出/放射線で100%,全摘出のみで50%でした (p=0.018)。許容できる手術後遺症の範囲内で全摘出をめざして,それが達成できても手術後放射線治療を加えるように推奨すると結論されています。
全般的には正しい結論なのでしょうし,世界標準的な考えでもあります。しかし,分化度の高いグレード2の上衣腫で,完全摘出(complete removal)できた場合には術後照射をするべきではないのでしょう。
上衣腫に脳脊髄照射を用いない
Merchant TE, Mulhern RK, Krasin MJ, et al.: Preliminary results from a phase II trial of conformal radiation therapy and evaluation of radiation-related CNS effects for pediatric patients with localized ependymoma. J Clin Oncol 22: 3156-3162, 2004
J Clin Oncolという有名な雑誌に,88例の小児患者の治療成績が発表されました。播種(転移)がない上衣腫を対象としています。原体照射(conformal radiation therapy)という精度の高い放射線治療で腫瘍のある場所だけに局所照射をした場合の治療成績です。特に注目する点は,脳脊髄照射を使っていないので子供たちの大脳に放射線が当たらない治療ということです。患児の年齢中央値は2.8歳ですから,半数以上が3歳未満です。73人には59.4グレイが照射され,1.5歳未満で手術で全摘出できた15症例には少し少ない54グレイという線量が照射されました。上衣腫のあった場所より10mmくらい広い領域(照射野)に原体照射がされてました。
3年無増悪生存割合(3年間再発なし)は75%というすばらしい成績です。再発(再燃)した20例では,局所再発が8例,播種が8例,局所と播種の両方が4例に生じたとあります。この治療法ですと3年の時点で局所再発する確率は15%くらいです。2年以上たってから検査の行なわれた生存例では,認知機能(知能)の低下はなく正常範囲内であったとされています。結論として,治療成績が良くてなお知能の低下がみられない治療法であると書かれています。
「解説」上衣腫には全脳脊髄照射をしなければならないと考える医師が多くいました。そうすると大脳を守るために,3歳未満の子供たちに放射線治療ができないので,大量化学療法でもしてみようという考えも浮かびがちです。でも実際には上衣腫が播種する頻度は髄芽腫ほどは高くないのです。そこに注目して,局所原体照射という方法で上衣腫のある脳室の部分だけに大きな線量の放射線治療をしたというのがこの研究です。68例ではテント下に発生していますから,結果的に大脳には放射線をあてないで済んでいます。ですから,3歳未満の子供たちにも放射線治療ができているのです。
注意して読まなければならない点は,88例のうち74例までもが全摘出(gross total removal)に成功していることです。前のところにも書きましたが,全摘出できた症例の予後はそもそも良く,全摘出しないとこの成績は期待できないのです。従って,手術で全摘出できていない例にこの放射線治療をすれば再発の確率は高くなると予想しなければなりませんし,原体照射が効くからといって手術に手を抜けば死亡率は高くなってしまうことを忘れてはいけません。
脊髄上衣腫 spinal ependymoma
- 病理組織学的にも分子病理学的にも脳に発生するものとは異なり,グレード1とされるべき腫瘍です
- 脊髄上衣腫は小児ではなくて成人に発生します
- 手足のしびれ,手足と体幹の痛み,手足の麻痺などで発症します
- 嚢胞を作ったり腫瘍内出血したりします
- MRIでみると脊髄の真ん中にあるのが特徴です
- ガドリニウム造影剤で増強されて白く写ります
- WHOは定義していませんが,グレード1の腫瘍です
- 脊髄内部にできるグリオーマ(髄内腫瘍)の半数以上を占めます
- 治療は椎弓切除と脊髄背面正中切開による全摘出です
- cleavage planeがあり,脊髄正常組織と剥離することができます
- 手術で摘出できれば治ってしまう腫瘍です
- でも手術は難しくて執刀医によって手術成績が随分違いますから,手術していただく先生を選んで下さい
- 神経線維腫症2型 NF-2の患者さんの脊髄には多発することがあります
おまけの知識
テント上の上衣腫の発生原因
Parker M, et al.: C11orf95-RELA fusions drive oncogenic NF-κB signalling in ependymoma. Nature 506: 451-455, 2014
上衣腫は,小脳/後頭窩,大脳,脊髄で原因遺伝子が異なります。上衣腫発生の分子遺伝学治験は乏しいです。2014年にテント上の上衣腫の3分の2で,oncogenic fusions between RELA (the principal effector of canonical NF-κB signalling) and an uncharacterized gene, C11orf95がみられることが報告されました。C11orf95-RELA fusion proteinsは,マウスの神経幹細胞を上衣腫細胞へと変異させます。ですから,RELA融合蛋白をターゲットとした治療が開発できるかもしれないと述べています。
テント下上衣腫はepigenetic mechanismで発生する
Mack SC, et al.: Epigenetic alterations define lethal CIMP-positive ependymomas of infancy. Nature 506: 445-450, 2014
テント下上衣腫 infratentorial ependymomaは,「幼児のaggressiveなもの」と「年長児/若年成人のもの」では,分子遺伝学的にはそれぞれ亜型であるということです。テント下上衣腫はepigenetic mechanismで発生するという結論です。Epigenetic modifiers are the first rational therapeutic candidates for this deadly malignancy, which is epigenetically deregulated but genetically bland.
文献
- Aizer AA, et al.: Natural history and role of radiation in patients with supratentorial and infratentorial WHO grade II ependymomas: results from a population-based study. J Neurooncol 2013 [Epub]
- Bouffet E, et al.: Survival benefit for pediatric patients with recurrent ependymoma treated with reirradiation. Int J Radiat Oncol Biol Phys 83: 1541-1548, 2012
- Cage TA, et al.: A systematic review of treatment outcomes in pediatric patients with intracranial ependymomas. J Neurosurg Pediatr 11:673-681, 2013
- Figarella-Branger D, Civatte M, Bouvier-Labit C, et al.: Prognostic factors in intracranial ependymomas in children. J Neurosurg 93:605-613, 2000
- Ghia AJ, et al.: Supratentorial gross-totally resected non-anaplastic ependymoma: population based patterns of care and outcomes analysis. J Neurooncol. 2013 [Epub]
- Grill J, Le Deley MC, Gambarelli D, et al.: French Society of Pediatric Oncology: Postoperative chemotherapy without irradiation for ependymoma in children under 5 years of age: a multicenter trial of the French Society of Pediatric Oncology. J Clin Oncol 19:1288-96, 2001
- Grundy RG, et al.: Primary postoperative chemotherapy without radiotherapy for intracranial ependymoma in children: the UKCCSG/SIOP prospective study. Lancet Oncol 8:696-705, 2007
- Gururangan S, et al.: Lack of efficacy of bevacizumab + irinotecan in cases of pediatric recurrent ependymoma–a Pediatric Brain Tumor Consortium study Neuro Oncol 14(:1404-1412, 2012
- Gunther JR, et al.: Imaging Changes in Pediatric Intracranial Ependymoma Patients Treated With Proton Beam Radiation Therapy Compared to Intensity Modulated Radiation Therapy. Int J Radiat Oncol Biol Phys 93:54-63, 2016
- Hollon T, et al.: Supratentorial hemispheric ependymomas: an analysis of 109 adults for survival and prognostic factors. J Neurosurg: 2016
- Horn B, Heideman R, Geyer R, et al.: A multi-institutional retrospective study of intracranial ependymoma in children: Identification of risk factors. J Ped Hematol Oncol 21:203-211, 1999
- Hukin J, Epstein F, Lefton D, et al.: Treatment of intracranial ependymoma by surgery alone. Pediatric Neurosurgery 29:40-45, 1998
- Mack SC, et al.: Epigenetic alterations define lethal CIMP-positive ependymomas of infancy. Nature 506: 445-450, 2014
- McGuire CS, et al.: Incidence patterns for ependymoma: a surveillance, epidemiology, and end results sutdy. J Neurosurg (Epub) 2008
- Mansur DB, Drzymala RE, Rich KM, et al: The efficacy of stereotactic radiosurgery in the management of intracranial ependymoma. J Neurooncol 66: 187-190, 2004
- Marinoff AE, et al.: Rethinking childhood ependymoma: a retrospective, multi-center analysis reveals poor long-term overall survival. J Neuro-Oncol 2017
- Massimino M, et al.: Final results of the second prospective AIEOP protocol for pediatric intracranial ependymoma. Neuro Oncol 2016
- Massimino M, et al.: Second-look surgery for ependymoma: the Italian experience. J Neurosurg Pediatr 8: 246-250, 2011
- Merchant TE, Mulhern RK, Krasin MJ, et al.: Preliminary results from a phase II trial of conformal radiation therapy and evaluation of radiation-related CNS effects for pediatric patients with localized ependymoma. J Clin Oncol 22: 3156-3162, 2004
- Netson KL, et al.: A 5-year investigation of children’s adaptive functioning following conformal radiation therapy for localized ependymoma. Int J Radiat Oncol Biol Phys 84: 217-223, 2012
- Pajtler KW, et al.: Molecular Classification of Ependymal Tumors across All CNS Compartments, Histopathological Grades, and Age Groups. Cancer Cell. 27, 2015
- Parker M, et al.: C11orf95-RELA fusions drive oncogenic NF-κB signalling in ependymoma. Nature 506:451-455, 2014
- Rogers L, et al.: Is gross-total resection sufficient treatment for posterior fossa ependymomas? J Neurosurg 102: 629-636, 2005
- Sanford RA, et al.: Advances in surgical techniques for resection of childhood cerebellopontine angle ependymomas are key to survival. Childs Nerv Syst 25: 1229-1240, 2009
- Sato M, et al.: Progression-free survival of children with localized ependymoma treated with intensity-modulated radiation therapy or proton-beam radiation therapy. Cancer 2017
- Siffert J, Allen JC: Chemotherapy in recurrent ependymoma. Ped Neurosurg 28:314-319 1998
- Stafford SL, Pollock BE, Foote RL, et al.: Stereotactic radiosurgery for recurrent ependymoma. Cancer 88:870-875, 2000
- Strother DR, et al.: Benefit from prolonged dose-intensive chemotherapy for infants with malignant brain tumors is restricted to patients with ependymoma: a report of the Pediatric Oncology Group randomized controlled trial 9233/34. Neuro Oncol 16: 457-65, 2014
- Tsang DS, et al.: Craniospinal irradiation as part of re-irradiation for children with recurrent intracranialependymoma. Neuro Oncol. 2019
- Taylor RE: Review of radiotherapy dose and volume for intracranial ependymoma. Pediatr Blood Cancer 42:457-460, 2004
- Timmermann B, Kortmann RD, Kuhl J, et al.: Combined postoperative irradiation and chemotherapy for anaplastic ependymomas in childhood: Results of the German prospective trials HIT 88/89 and HIT 91. Int J Rad Oncol 46: 287-295, 2000
- Wostrack M: Spinal ependymoma in adults: a multicenter investigation of surgical outcome and progression-free survival. J Neurosurg Spine. 2018