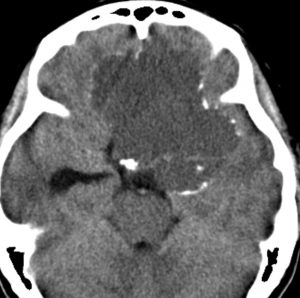
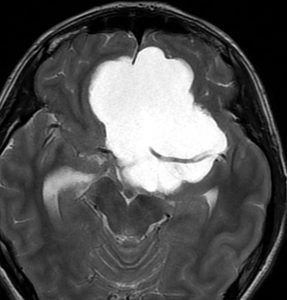
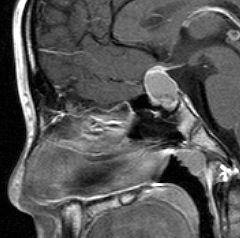
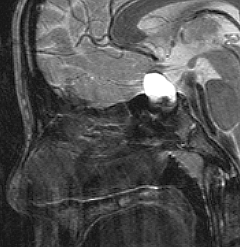
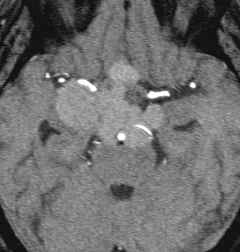
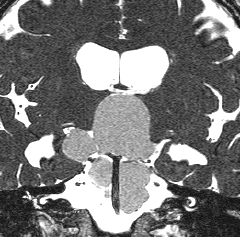
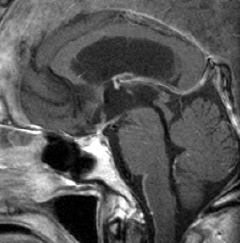
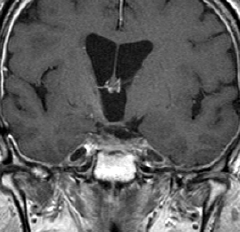
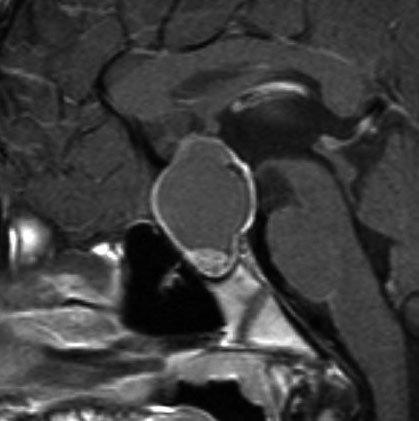
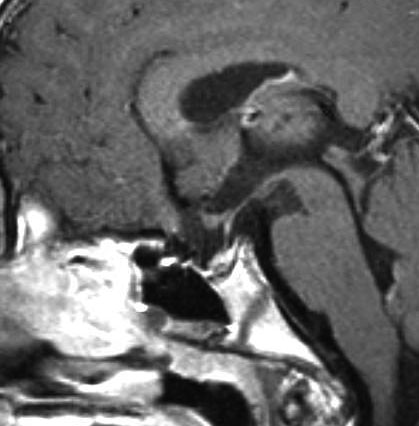
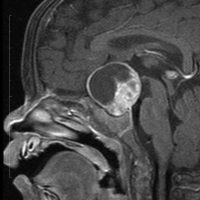
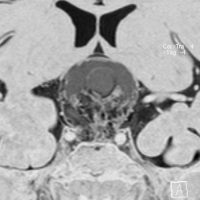
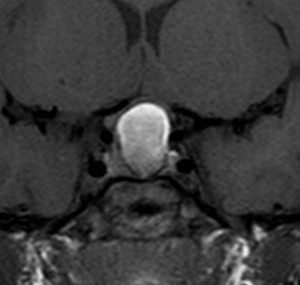
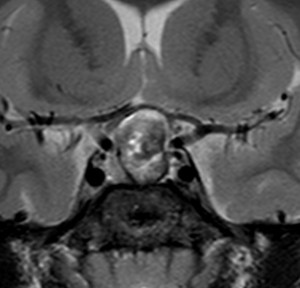
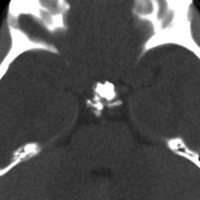
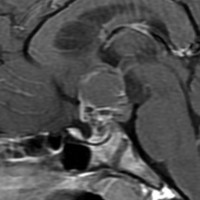
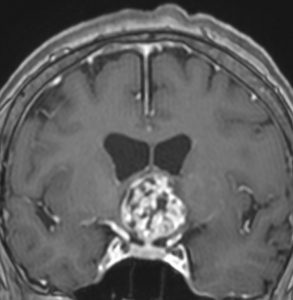
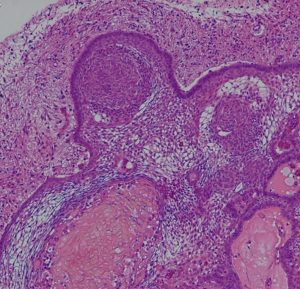
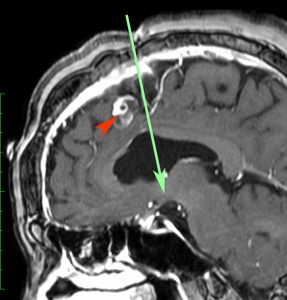
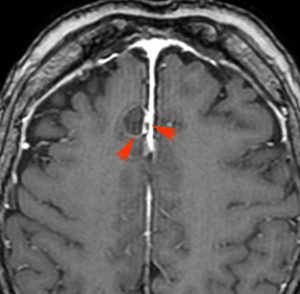
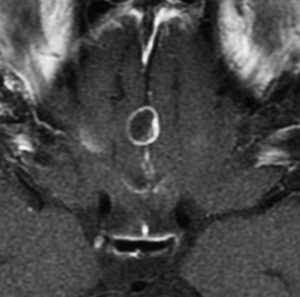
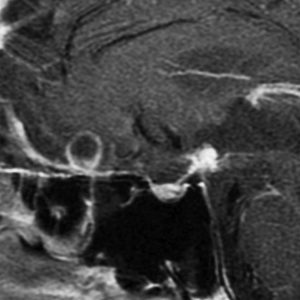
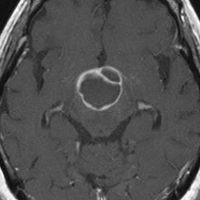
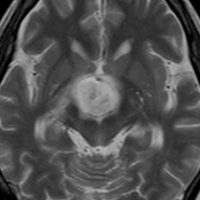
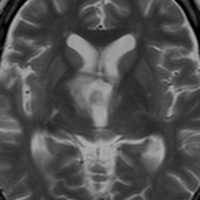
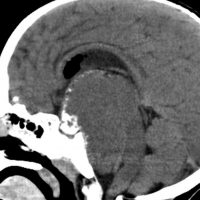
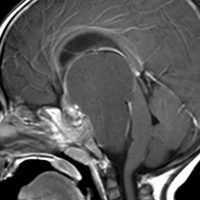
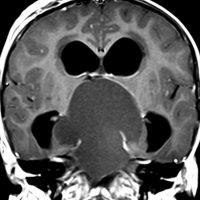
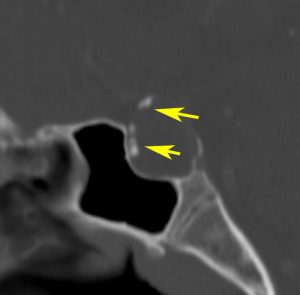
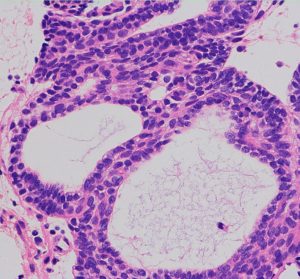
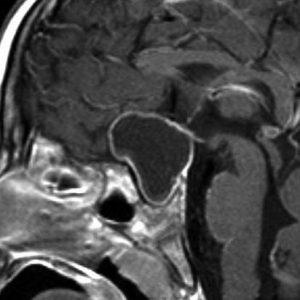
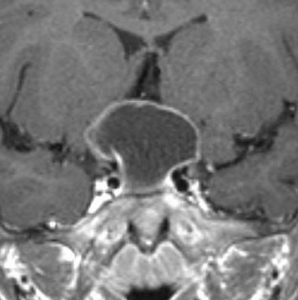
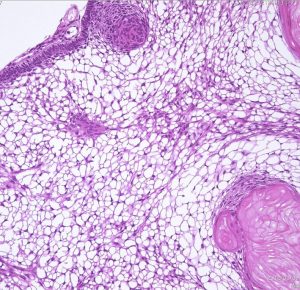
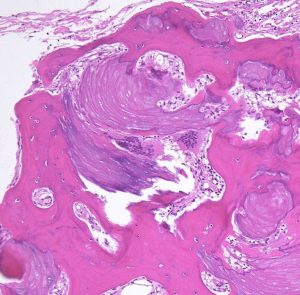
頭蓋咽頭腫 craniopharyngioma クラニオとは
- 手術で取れてしまえば治るのですが,手術が難しいことが最大の特徴です
- 医学用語でcraniopharyngiomaなので,業界用語でクラニオと呼ばれます
- 病理学的には良性の腫瘍ですし、転移したりはしません
- 子供たちと成人とは違う病気のようです,発生学的に何かが違うのかもしれません
- 小児脳腫瘍の4%で 5-14歳 に多いです,成人のピークは60代です
- 脳の中心の視床下部と下垂体というところに発生して強くくっつきます
- 視床下部に浸潤しているものがあり、摘出すればとてもつらい視床下部障害がおこります
- 鞍隔膜(あんかくまく)の下にあるものは,鼻の孔からの内視鏡手術で治ってしまう簡単なものです
- 鞍隔膜の上のものは,後遺症を残さないと治らないものが多いです
- ですから,鞍隔膜の上にあるのか下にあるのかを手術の前に聞きます
- 小さなものでは1cmくらいから,大きなものでは数cmになることもあります
- この腫瘍は大きくなるととても面倒です
- 大きくなるとトルコ鞍から鞍上部、第3脳室周囲,脳底槽,前頭葉の内部に広がりますし,放っておいたらほとんどが大きくなってきます
- 私は診断がついたら経過を見ないでなるべく手術治療を選んだ方が良いと考えています
- もちろん例外もあって,成人(高齢者)では経過観察しても大きくならないものもあります
- ですから成人で,偶然発見された無症状のものはまず経過観察するのも選択肢です
- ラトケのう胞を頭蓋咽頭腫と間違えることがありますが,症状の軽いラトケのう胞は治療しなくていいことも多いので気をつけて
- 治療が成功しても,下垂体ホルモンの不足,認知機能障害,視力視野障害など,なんらかの後遺症を残すことが多い病気です
- 肥満はお頭蓋咽頭腫にとても多い合併症です
- 治療の目標は,いかに後遺症を少なくして腫瘍を完全に取り除くかです
- 大きな頭蓋咽頭腫は水頭症があって緊急手術になることがありますが,ちょっとまって!
- 執刀医にこの腫瘍の手術経験がないとうまくいきません,そういう時はまず水頭症だけなんとかしていただくようにお願いします
- 私は,再発した頭蓋咽頭腫の手術を頼まれることが多かったのですが,2回目,3回目の手術はさらに難しいものになっていて,ほとほと困ります
- 患者さんにとっても脳外科医にとっても,頭蓋咽頭腫の手術はこわいものです
- 最初の手術で下垂体の機能を温存するのは大切な目標ですが,同時に,なんとしても腫瘍を治す見込みがもてるような程度の手術結果を出さなければなりません
- そうしないと再手術を繰り返すドロヌマに入ることになるかもしれない腫瘍なのです
- 小さい腫瘍には放射線治療は有効なのですが,子どもだと様々な放射線障害が出ます
- たとえカンマナイフなどの定位放射線治療でも,視床下部が同時に被曝することがほとんどなので,放射線治療をすれば認知機能低下(高次脳機能障害)は覚悟しなければならないでしょう
- またさらに放射線治療後の再発(再燃)は少なくありません
- 放射線治療はなんとしても避けたいとなれば,手術で完全摘出を目指すしかないのです
- 最終的な予後を決めるのは,初回手術の結果と脳神経外科医の執刀経験です
- 2023年,乳頭状頭蓋咽頭腫にBRAF-MEK阻害剤が有効であることが判りました
- 2025年時点,頭蓋咽頭腫に科学的に証明された有効な薬物治療はありません
症状は
- ゆっくり眼が見づらくなる視野欠損(両耳側半盲)
- たくさん水を飲んで,おしっこがたくさん出る尿崩症という症状
- 身長が伸びなくなる(成長ホルモン欠損症,子供の低身長)
- 元気がなくなったり疲れやすい,下垂体前葉ホルモンの不足
- 成人では生理が止まったり,性欲が無くなることがあります
- 大きな腫瘍の視力障害は急に進行して手術しても戻らないことがあります
- かなり大きくなると,頭の中に水がたまる水頭症で頭痛と吐き気でます
- 大きくて腫瘍の周りに強い脳浮腫をみるようなひどい例では,意識障害や認知症や麻痺がでてから来た人もいます
- 子どもでは両親が気づかないうちに高度の視力障害になっていることがあります
- とくに注意しなければならないのは,乳幼児の視力障害です,対光反射がはっきりしないところまで行ってしまうと,手術で視神経の圧迫を除いても両側の視力を失うことがありますから,緊急で経鼻手術しなければなりません
視床下部障害については別ページにあります,ここをクリック
検査は
- MRIとCT
- 眼科での視野検査
- 内分泌内科か小児科での下垂体ホルモン検査が必ず必要です
- 視力障害があるかもしれないと思ったら,視力視野検査を急ぎます(急に悪くなるから)
- 無症状のものは経過観察してもいいのですが,子供の頭蓋咽頭腫はほとんど全ての例で増大してきますから,かなり頻回にMRI検査をする必用があります
- 手術前であってもカテーテルを入れる脳血管撮影(DSA)は必要ありません
- 成人の頭蓋咽頭腫ではまれに数年みても大きくならないものがあります
こんなに腫瘍が大きくなってもちゃんと学校へも行けるし,目立った症状がなかった子供もいます。視力視野障害で発症しました。大人でも同じくらいの大きさのクラニオを見たこともあります。ゆっくり大きくなるので変化に気づかれないのです。逆に,トルコ鞍の中にある2 cmくらいの小さなクラニオもあります。大きさによって手術の難しさは代わりますが,全部取らないと再発する可能性がとても高い腫瘍です。
鞍隔膜の上か下かで難しさがかなり違います
旧来の分類,トルコ鞍内 sellar,鞍上部 suprasellar という用語は使わない! 治療法の選択を誤るからです。
- 頭蓋咽頭腫が,鞍隔膜の下にあるか上にあるかで全く違う結果になります
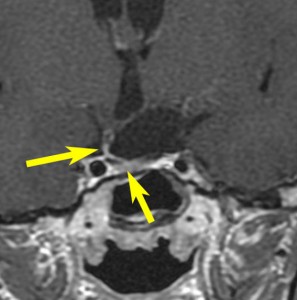
- あわてないで,鞍隔膜(あんかくまく)の上 supradiaphragmic region にあるかかどうかを聞いてください
- 分類できないときもありますが,視床下部に癒着あるいは浸潤しているかどうかのおよその目安となります
- 鞍隔膜の下ならば,鼻からの簡単な手術で済むし,最悪でも下垂体ホルモンの障害だけです
- 鞍隔膜上の頭蓋咽頭腫は,一歩間違うと大半の子どもが自立できません
- もっと危ないのは灰白隆起を越えて上にあるもので,視床下部に浸潤しています
- 灰白隆起の上の頭蓋咽頭腫は,視床下部に浸潤しているので,開頭手術になります
鞍隔膜下 infradiaphragmic type
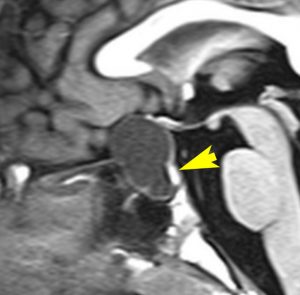
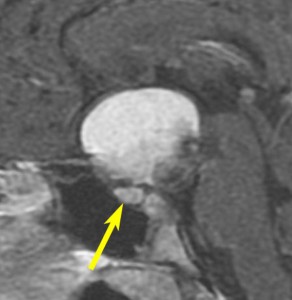
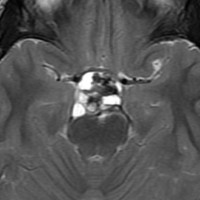
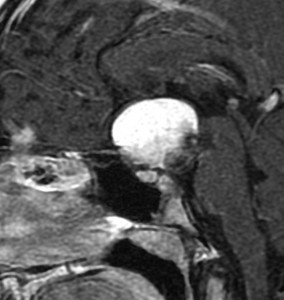
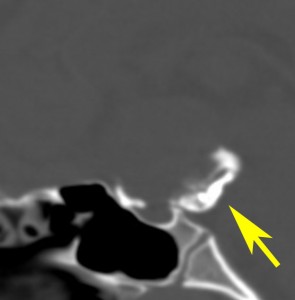
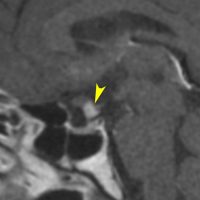
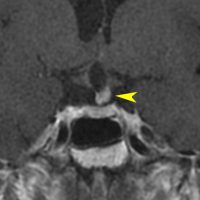
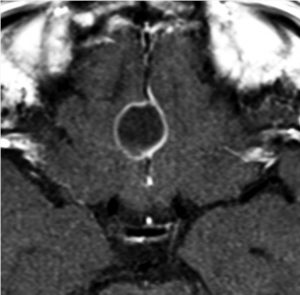
7歳の子が視力障害で発症しました。両耳側半盲という症状です。典型的な鞍隔膜下頭蓋咽頭腫です。ガドリニウム造影剤を入れないMRIでみえる,黄色い矢印の先の白い高信号は抗利尿ホルモンです。ですから下垂体機能もまだ残っていて,尿崩症はありません。視力障害が戻らないことがあるのでなるべく早く,経鼻的な手術で摘出した方がいいものです,簡単 o(^-^)o
鞍隔膜上 supradiaphragmic type
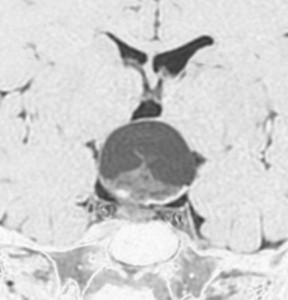
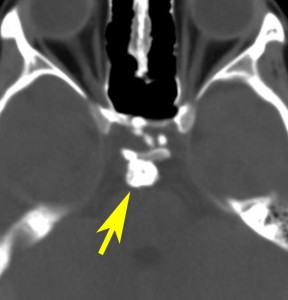
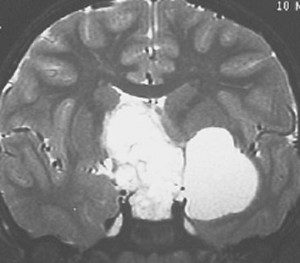
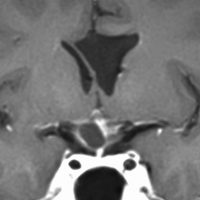
この子の症状は頭痛だけ。両親はなぜ気づかなかったのかと疑問を持ちますが,巨大になるまで症状が出ないこともあるのです。左のCTで腫瘍の周囲にバラバラと白い点状の石灰化があるので診断できます。左の視床下部から発生したクラニオでした。開頭手術しますが超高難易度です,怖いです (┯_┯) 複数回開頭手術になりましたが結果的に全摘出できています (by Dr 山本哲哉)。
危険な のう胞性 頭蓋咽頭腫 cystic craniopharyngioma
上に示した例は,巨大な「のう胞性」頭蓋咽頭腫でもあります。袋の中に液体が入っているのを「嚢胞 cyst」といいます。大部分は液体なので,袋を破れば腫瘍は簡単に小さくなります。
でも問題があります! のう胞のごく薄い壁(1mmの数分の1)のほんの一欠片でも取り残せば,そこから再発します。5箇所とり残せば,5箇所から再発してそれぞれ時期が異なれば,5回の再手術をしなければなりません。これはとても多く経験することです。何度もなんどもあちこちから再発して,何度も何度も手術や放射線治療をするドロ沼です。ですから,のう胞の見えないような薄い壁は初回手術で何とか剥がして全部きちんと摘出することがとても大切です。多くの脳外科医にはまだこれが理解されていないと思います。
遺伝子診断が必要となりました
- 数はとても少ないのですが,乳頭状頭蓋咽頭腫という亜種があります
- 乳頭状頭蓋咽頭腫の90%以上に BRAF V600Eの遺伝子変異があります
- このタイプには,MEK阻害剤が有効であることが判って来ました
治療選択する時に,守るべきものの順番
- 命(一番大切)
- 片側の視床下部機能(両側を失うと,命,認知機能,下垂体機能もあぶないです)
- 認知機能(自分で生活できません,放射線治療で失うことも多いです)
- 視力(見えないと学習が困難です,でも認知機能があれば点字でも勉強できます)
- 下垂体機能(薬で何とか補充できます,でもつらいです)
たとえば,こんな大きな間違いがあります,下垂体機能を守るための治療方針で腫瘍を残し10年後に命を失うこと,下垂体機能を守るという治療方針で手術や放射線治療を繰り返して認知機能を失うこと,下垂体機能を守るという方針で手術や放射線治療を繰り返して全盲になることです
手術治療は?
- まず手術、でもむずかしい、子供は特にむずかしい
- 手術を受けるときには執刀者を選びますが,同様な腫瘍の手術に経験を積んでいないと頭蓋咽頭腫の手術はできません
- 開頭を必要とするもので10例くらいの類似の手術経験がめどかもしれせんが、この数字を断定はできません
- 執刀者が子供の脳腫瘍や頭蓋咽頭腫にどのくらいの経験を持っているかが重要です
- 多くのクラニオは鞍隔膜の下にありますから,経鼻手術で摘出できます
- 鼻の穴から蝶形骨洞を通って,トルコ鞍という下垂体が入っているところに内視鏡で到達する方法です(経鼻的な経蝶形骨洞手術)
- トルコ鞍拡大がある頭蓋咽頭腫では,1歳でも経蝶形骨洞手術はできます(実際にしました)
- 経鼻手術にも内視鏡手術と顕微鏡手術があります,正常下垂体を剥離して残そうと思う時には精度解像力の高い顕微鏡手術を併用したほうがいいでしょう
- それ以外のものは開頭手術になります
- 開頭手術の方法には主に2つの到達法があります
- ひとつは、両側の前頭部を開頭して左右の前頭葉の間からあるいは持ち上げて入る方法 bifrontal approach です,これは主に鞍上部と第3脳室というところにある頭蓋咽頭腫をとるのに使います
- もう一つは、右か左かの前頭側頭開頭をして前頭葉と側頭葉の間からのぞく方法 pterional approach で、これは主に鞍上部にある腫瘍をとるのに用います
- 他にも脳梁を切って第3脳室に上から入る方法 transcallsal approach や,前頭葉の皮質切開で入る方法,錐体骨を削ってみるという方法など,いろいろありますがどれが正しいというのではなくて、手術の方法は腫瘍の大きさと伸びている場所で決まるのです
- 開頭手術でも鼻からの手術でも,下垂体を残せることもあるし,残せないこともあります
- それは頭蓋咽頭腫がどこから発生したかで決まることが多いです
- 大切なことは,下垂体を残そうとして腫瘍も残ってしまって,またすぐに再発(残存腫瘍増大)が生じてしまうような事態を避けることです
- 場合によっては下垂体柄と下垂体を意図的にとってしまって,腫瘍を全摘出するという判断もしかたがありません
- 経験が少ないと正しい手術の方法を選ぶことが難しいです
- ちなみに私は小さい腫瘍も含めて150件くらいの手術経験があります
- 患者さんの側からはこの腫瘍を手術する外科医の責任が重くてとても苦労することを推察して下さい
クラニオの摘出が難しいのは視床下部浸潤があるから
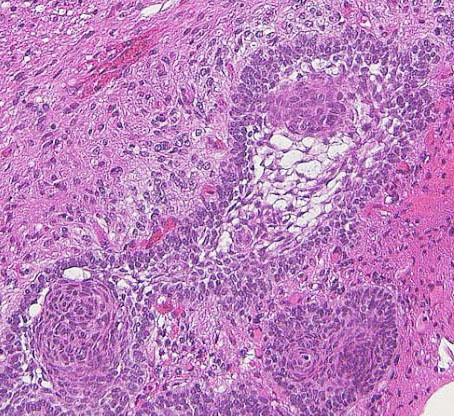
視床下部は神経組織で脳の一部です。その中にもぐりこむように染み込んでいます。浸潤 ivasionといいます。クラニオを完全摘出しようとすると,視床下部の一部が取れてしまって,視床下部障害という重い後遺症をだすことがあります。片方の視床下部損傷だけなら症状が出ないこともありますが,両側視床下部損傷は重篤です。
クラニオは境界明瞭な腫瘍という先生がいますが,大きな間違いです。
内視鏡でみて,クラニオを視床下部から剥がして摘出した,という先生がいますが,それは視床下部の一部ごと引きちぎったの間違いでしょう。視床下部浸潤像が見えるわけがありません。
意外に危ない手術直後の管理
- 手術の直後に視床下部と下垂体の機能が悪くなって、体の中の電解質(特にナトリウム)のバランスを崩すことがあります
- 脳性塩類喪失症候群 (CSWS)と言いますが,このような手術になれている脳外科病棟か内分泌専門の小児科医(内科医)の協力が必要となります
- 神経下垂体 neurohypophysis を損傷して尿崩症 (DI)となっている時には,術後すぐにデスモプレッシン DDAVP を使用します
- 上記のような場合はほとんどのケースで,まず低ナトリウム血症になっていきます
- 高度の低ナトリウム血症 (125mEq/l以下)や高ナトリウム血症(155mEq/ml以上)では,意識障害やてんかん発作(けいれん)が生じます
- 手術後に CSWS と DI の管理がきちんとできないと「手術が成功しても」死亡することがあります
- 手術だけうまく行っても術後が危ないのです
- 水頭症の管理,場合によっては脳梗塞などの手術合併症の管理もたいへんです
術後の合併症は
- 簡単な手術ではありません,術後の合併症はさまざまです
- 最悪の場合,手術で失明したり,死亡することがあります
- 視床下部から下垂体の一部(特に下垂体柄)を傷つけると、おしっこがたくさん出てしまう尿崩症がでます
- 尿崩症はデスモプレッシンという液体を鼻の中に毎日入れることで治療できます,ミニリンメルトという経口薬も使えます
- 同じ場所の損傷で、下垂体前葉ホルモンの障害が出ます,その程度はいろいろです
- 前葉ホルモンには、成長ホルモン,性腺刺激ホルモン、甲状腺刺激ホルモン、副腎皮質ホルモンなどがありますが、足りない場合は薬を飲んだり定期的に注射して補っていかなければ普通の生活はできません
- 身長が伸びなくなる,生理が止まる,元気がなくなる,疲れやすい,意欲がなくなるなど前葉機能障害の症状はさまざまです
- 完全な下垂体前葉機能の消失では肥満などが大きな問題になります
- 視床下部の大きな損傷では意識障害がでます
- 長期的にも,汎下垂体機能低下症より視床下部障害のほうが治療ができない重い障害と捉えなければなりません
- 視床下部障害の詳しいことは他のページに書いてあるので読んでください
- 視神経、視神経交差、視索は頭蓋咽頭腫にくっついている場合が多いのですがこれらを損傷すると視力の低下や視野の欠損が出て見づらくなります
- 下垂体腺腫と比べて,頭蓋咽頭腫の視力障害は回復が悪く,逆に,手術で視力と視野が悪化することは稀ではありません
- 意外と知られていないのですが,乳頭体損傷では記憶障害(認知機能障害)や情緒の障害が出ることがあります
- 手術方法にもよるのですが,脳弓や脳弓柱の損傷では記憶力の低下が生じます
- 手術の手段にもよるのですが、前頭葉の損傷では高次脳機能障害(とくに知能の低下、性格の変化)などが残る可能性があります
- 最も危ないのは脳血管を傷つけることで,動脈や大きな静脈の損傷では脳梗塞ができてしまうことがあります
- 特に小児の場合は,内頚動脈などの大きな動脈に乖離(動脈の壁が裂ける)が生じることがあります
- 小さな動脈でも穿通枝と呼ばれるものの損傷は可能性が高いです
- この損傷では手足の麻痺が残ることもあります
- 脳の損傷があると術後に症候性てんかんというけいれん発作が起こることがあります
- 他には感染症(特に前頭洞を開けた場合)や術後出血,髄液漏など一般的な手術で見られる合併症もありえます
手術後の再発は?
- 執刀医の経験値と技術でまったくと言っていいほど異なります
- ですから,文献データはあてにできません
- 小児では,微量でも取り残せばほとんど再発(再燃)して,再手術になるか放射線治療になります
- さらに,20%ほどの患者さんが3回目の手術を必要としたなどのデータがあります
部分摘出と放射線治療をするとき
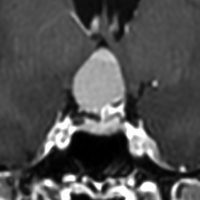
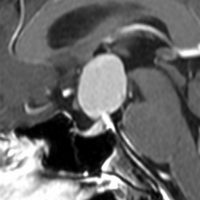
40代で偶然発見されて増大した無症状のクラニオです。視床下部の左側から発生しているのが予測できます。このクラニオを全摘出すると灰白隆起と下垂体柄のつなぎめが切れて,下垂体機能がなくなってしまいます。
視床下部の底部の左側だけ少しクラニオを残して手術を終えます。この残った小さな腫瘍には,ピンポイントで腫瘍の部分だけ定位放射線治療を加えます。
下垂体の前葉の被曝は避けないと,数年で下垂体機能が落ちてしましますから,放射線治療の先生にお願いして注意深く線量計画を立てていただきます。
放射線治療の効果と副作用
- どうしても摘出できなかった小さな残存腫瘍あるいは小さな再発腫瘍に用います
- 放射線治療の細かい成績ははっきりしませんが、ある程度有効であることは確かです
- 頭蓋咽頭腫は脳に「深く」浸潤する腫瘍ではないので,腫瘍以外の脳には放射線がかからないような照射(定位照射あるいは原体照射)が必要です,しかし技術的には難しいです
- 小さなクラニオへは,特にMRIで見えている部位だけへの定位照射をして,余分な被曝を招かないようにします
- 少し大きなものには,原体照射 conformal radiationという3次元治療計画を行って,腫瘍の周囲の正常な脳に放射線がなるべく当たらないような工夫をします
- 放射線治療の技術も施設によって大きな差があります
- 分割照射という方法で何回かに分けて照射するのが普通です
- 最近では陽子線治療も使えるようになりました,しかし従来の放射線治療より治療成績が優れているという証拠はまだありません
- 陽子線では真の定位照射はできませんから理論的には定位照射に劣ります
- 術後に残った腫瘍や再発腫瘍で,ガンマナイフ,ノバリス,サイバーナイフなどが使えます
- でも、ガンマナイフ SRS は腫瘍が視神経などにくっついている場合には使えません
- 小児の大きな腫瘍に放射線治療をすると知能の発達が遅れます(精神発達遅滞,認知機能障害)
- 下垂体に放射線がかかると下垂体前葉ホルモンの障害が出ます
- 視床下部の後方にある乳頭体の被爆では記憶力の低下,認知機能障害や情緒の障害が出ることがあります
- 小児では内頚動脈系が被爆すると,頚動脈が狭窄を生じて若い時に脳梗塞を生じることがあります
- ウィリス動脈輪閉塞と言いますが,成人では5%程度,小児では20-30%の高率に発生すると考えられます
放射線治療後の再発は?
- 放射線治療をしても再発することは珍しくありません
- 放射線治療後の増悪(再発)は照射後数年から10年もの後にも生じます
- ですから,放射線治療をして5年たっても安心してはいけません
- 再発すれば,治療がさらにむずかしくなり追い詰められます
- 手術と放射線治療を組み合わせるにしても,最初から計画されたレベルの高い治療を受けることが後遺症を少なく生き残るためのコツです
- 放射線治療後の頭蓋咽頭腫の悪性化は,5人の患者さん(4人は子ども)を知っていますが,この頻度は低いものでしょう
- はっきりした科学的な根拠はありませんが,頭蓋咽頭腫は放射線治療によって悪性化する可能性のある腫瘍です
ガンマナイフ治療20年後の再発というのはあります
4歳で,第3脳室内のクラニオを2度の開頭手術で摘出され,
6歳の時にガンマナイフ治療を受け,下垂体機能は部分的に温存されて成人になりました
このMRIは25歳の時のもので,経過を見たら前頭葉内のう胞もできて増大してきました
しかたがないので開頭手術で摘出しました
クラニオパークという頭蓋咽頭腫の患者さんの会があります
内視鏡手術への誤解
- 経鼻手術ではほとんど全ての例で内視鏡を用います
- 内視鏡手術の方が低侵襲,手術が軽くすむという誤解があります,大きな誤解です
- 顕微鏡手術の方が,内視鏡手術より解像力が高いので精密な手術ができます
- 視床下部や下垂体の機能を残そうとすれば,顕微鏡手術を併用したほうがいいいです
- 脳外科医も誤解しているかもしれませんから,患者さんは気をつけてください
- 内視鏡の利点は顕微鏡で見えないところが見えることです,でも見えても,下垂体や下垂体柄や視床下部との細かい剥離はできません
- 視床下部や下垂体の機能を残そうとすれば顕微鏡手術のほうがはるかに優れているのです
なぜ?
もし,松果体の奇形腫を内視鏡だけで完全摘出すればかなりの確率で死亡例が出るでしょう,聴神経腫瘍を内視鏡で手術すれば聴力を残すことはできません,微細な剥離手術は顕微鏡でしかできないのが現実です
ちょっと小さな頭蓋咽頭腫です
トルコ鞍の中から発生する頭蓋咽頭腫は,身長の伸びが悪い(低身長)とかおしっこの量が多くて水をたくさん飲む(尿崩症)とかで発症します。それから視力の障害。たいていの場合は小さい腫瘍が多くて,鼻孔からの経蝶形骨洞手術で摘出できます。のう胞の部分(右のMRIの真っ白な部分)をつぶすだけの手術だと再発しますから,腫瘍を全部取る手術を目指します。そうしないと何度も手術を繰り返すか,放射線治療をすることになってしまいます。目標は下垂体の機能を少しでも残すことですが,下垂体正常組織との剥離が難しいことも多いです。幼児で副鼻腔(蝶形骨洞)の発達がなくても,ドリルで蝶形骨を削ればこの手術は可能です。でもそれができる外科医は少ないかも。この例は黄色肉芽腫との鑑別が難しいものでした。
ちょっと大きな頭蓋咽頭腫です
嚢胞(液体が入っている袋)の部分と,腫瘍細胞が固まっている実質部分が入り交じっています。このくらいの大きさになってしまうと,下垂体機能を残すことはとても難しくなります。視神経が圧迫されて視力低下と視野障害を生じます。第3脳室が腫瘍で閉塞していて水頭症になっていますから知能の活動が低下します。
腫瘍を摘出するのに危ないのは,脳の血管の損傷です。左では白く,右では黒く線状に移っているのが太い脳動脈です。これら以外にもたくさんの細い重要な動脈が絡んでいます。
幸いこの患者さんの腫瘍は摘出できて患者さんは元気になりました。でもこのくらいのサイズになると手術がいつもうまくいくとは限りませんし重大な障害が残ることもあります。
もし再発したら
- 残念ながら頭蓋咽頭腫の再発・再燃はとても頻度が高いです
- とくに,小児の頭蓋咽頭腫は取り残せば必ず腫瘍は大きくなりますので,また手術になります
- ですから,小児で腫瘍を取り残した場合は経過観察で様子を見ることはできません
- 全摘出できたと考えていても数年後に腫瘍が現れることもあります
- 全部取れたと言われても,最初からこの覚悟をしておいたほうが受け入れやすいです
- またじっくり担当の先生からお話を聞いてよくよく考えます
- こどもの場合には,放射線治療といわれても安易に決断しないことです,もう一度手術すればとれることもありますから
- 放射線治療を受けた子どもは辛い結果になることが多いからです
- 再手術はさらに難しくなります,でもできるかもしれません
- 手術リスクが高すぎる時には放射線治療を選びます
- 制がん剤は効きませんので薬物治療はできません
ここから下は難しい
小児の頭蓋咽頭腫を手術で全摘するかどうか?
- 良く聞かれるので私の2005年から2009年の手術を振り返ってみました
- 15歳未満で発症した頭蓋咽頭腫を28例手術していました
- 初発の子供が16人,再発してから私のところへ来たのが12人でした
- 手術の前に両親には,なにがなんでも全摘出するとは言っていませんでした
- でも結果的には,全例で全摘出を試みていました
- 術後に自分で全摘したと考えていても,この28人の内で5人が再発しました
- またその再発時にも手術で全摘出していました
- もっと長く観察するとさらにもう少しは再発の例は増えるだろうと考えています
- 結果的に,私は自分の過去の経験から小児の頭蓋咽頭腫は全摘しなければならないと考えているようです
- でも,これが正しい考え方かどうかはわかりません
- 手術合併症が重いことが多いので積極的な全摘出はしないという方針をとる医師も多いです
- 最近の欧米の論文では,全摘出が危険なので部分摘出術(debulking surgery)を勧める傾向が強いのです
- でも,結果的には再燃(再発)して,放射線治療や手術を何度も繰り返すことになるかもしれません
- もし,部分摘出を選ぶのであれば,その結果が10年後にどのようになるかもよくよく考えてから選択しなければなりません
開頭手術か経蝶形骨洞手術(鼻から)かの議論:ちょっと専門的な記述です
- どちらがいいのかは,腫瘍の発生した場所で決まります
- 下垂体・トルコ鞍内から発生した頭蓋咽頭腫は鼻から内視鏡手術でとれます
- 鼻の孔(幼児は口唇下)から入って摘出した方が患者さんの負担は少ないのは明らかです
- 内視鏡単独手術で行うことが多いのですが,下垂体柄や視床下部底部からの剥離には顕微鏡を併用した方が解像力が高く微細な剥離ができます
- しかし,鞍上部というところへ伸びると,くも膜下腔から細い動脈が腫瘍に入ります
- この動脈の処理を誤ると致命的なくも膜下出血が生じることがありますから,この意味では開頭手術の方が安全性は高いです
- 第3脳室内,灰白隆起,下垂体柄から発生した頭蓋咽頭腫は開頭手術になります
- 開頭術の方法を選ぶのはとても複雑な要素が絡みます
- 基本的には両側前頭開頭 (frontbasal/interhemispheric)もしくは前頭側頭開頭 (pterional)で行ないます
- 両側前頭開頭でも,大脳半球間裂経終板法 (translaminaterminalis)は第3脳室へ伸展しているものに用います
- 両側前頭開頭でも,大脳半球間裂経脳梁法 (transcallosal)は第3脳室に局在するものに用います
- 両側前頭開頭でも,両側前頭葉下到達法 (bilateral subfrontal/frontbasal)は鞍上部から鞍内伸展しているものに用います,側方展開に強いのでシルビウス裂に伸展したものにも有利です
- 鞍内から鞍上部,第3脳室内に進展する難しい頭蓋咽頭腫には,bilateral frontbasal-interhemispheric translaminaterminalis approachという手術法を用いますが,この技術は難しくて,きちんとできるのは日本に数人かも
- さらにいろいろ組み合せもあって開頭法の選択を書いていくときりがないのですが,腫瘍の局在と下垂体柄の位置を正確に把握して最も適切な方法を選択することです
9歳児の頭蓋咽頭腫です。視力障害が高度なので鼻の孔(経蝶形骨洞手術)から急いで全摘出しました。腫瘍の塊がトルコ鞍の底にありますが,この部分は開頭手術では多少見づらいです。術後に視力は少し良くなりました。1年後のMRI(右側)では下垂体組織は残っていて,前葉ホルモンは正常ですが軽い尿崩症があります。
頭蓋咽頭腫で視力を守るために(ちょっと専門家向け)
頭蓋咽頭腫では視力障害が戻らないことが多いです
- 下垂体腺腫と同じような視力視野障害がでます,両耳側半盲といいます
- 下垂体腺腫は手術で腫瘍をとると視野欠損が治るのですが,頭蓋咽頭腫では治らないことがあります
- 鞍結節髄膜腫はこの両者の中間に位置します
- 鞍結節髄膜腫では,開頭手術よりも経蝶形骨洞手術の方が,視力の温存率が高いことがすでに広く知られています
- 頭蓋咽頭腫もそうです
- 高度の視力視野障害を呈する頭蓋咽頭腫は経蝶形骨洞手術(経鼻手術)で摘出するべきです
- 乳幼児の頭蓋咽頭腫では急速に視力障害が悪化して全盲になることが少なくありません
10年以上も前のつらい経験です。1歳2ヶ月で急速な視力低下を生じた子です。緊急で前頭開頭してのう胞だけ潰す非常に短時間の手術で,視神経を除圧しました。でも両側の視力を完全に失いました。当時は1歳児の経鼻手術をできる脳外科医は日本にはいませんでした。
- 乳幼児は視力障害を訴えることができないから高度の視力障害でも気づかれないし,視神経が脆弱なので失明に至ります
- 乳幼児で眼球が揺れるような(pendular nystagmus)視力障害がある場合は,緊急手術で視神経を除圧します
- 開頭手術では視力が救えないので,小さい子でも経蝶形骨洞手術をします
- 1歳児でも経蝶形骨洞手術で経鼻的な頭蓋咽頭腫の手術はできますが,2017年時点で日本では数カ所の施設でしょう
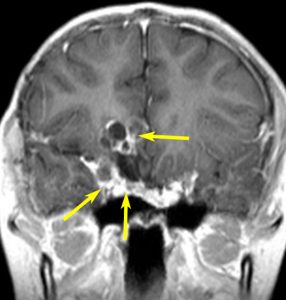
8歳で両側の視力低下が生じました。眼科では精神的なものと診断されて,4ヶ月くらいで右視力 0.4(耳側半盲),左指数弁となりました。のう胞性頭蓋咽頭腫で大きな骨化を伴うもので1月くらいの間に全盲になるかもと判断しました(失明寸前です)。
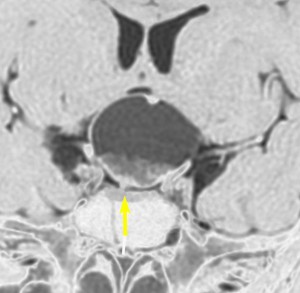
矢印の先に見えるように下垂体は正常の形態です。この画像から灰白隆起の左後方,乳頭体の前方が腫瘍発生母地ということがわかります。尿崩症もなく下垂体機能は正常です。経鼻的な内視鏡手術で腫瘍の大部分を摘出すれば下垂体機能は廃絶します。
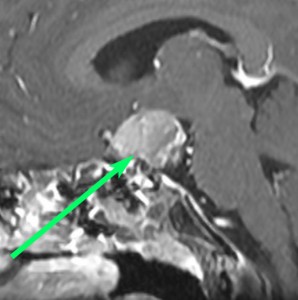
とにかく失明を避けるために急いで経蝶形骨洞手術(transsphenoidal-transtuberculum sellae approach)で腫瘍のう胞の減圧をしました(緑の矢印の経路 by 函館中央病院加藤功先生)。その後に前頭開頭で腫瘍を全摘出しました(右側の画像)。尿崩症はでましたが下垂体前葉機能は正常です。
右視力 0.45,左明暗弁の視力が残りました。でももし,経鼻手術をしないでいきなり開頭すればおそらく全盲になっていた例です。
乳頭状頭蓋咽頭腫 papillary craniopharyngioma
- 成人のみに発生する良性の頭蓋咽頭腫です
- adamantinomatous typeとは異なった腫瘍ではないかと思えるくらい違います
- 平均年齢は40-55歳くらいで中年以降です
- 第3脳室内部に発生します
- ですからトルコ鞍内腫瘍でも鞍上部腫瘍でもありません
- 画像診断では,第3脳室内に,境界明瞭な,ガドリニウムで全体が増強される,石灰化ものう胞も無い腫瘍として診断されます
- 石灰化がありません
- 固形腫瘍であり,のう胞形成はとてもまれです
- ですからコレステロールを含む機械油のような内容液がありません
- adamantinomatous typeと比較して脳組織浸潤が少ないです
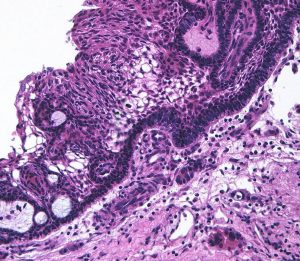
- 病理は,fibrovascular coreを中心として,ケラチンを含まない分化度の高い”非角化型”扁平上皮の単純な増殖です
- BRAFが原因遺伝子として推定され,90%以上に変異が認められます
- 2023年,BRAF^MEK阻害剤であるベムラフェニブ vemurafenibとコビメチニブ cobimetinib28日サイクル投与で腫瘍が顕著に縮小することが報告されました
- 中央値8サイクルで,投与された16例中15例でPR以上の腫瘍縮小が得られ,腫瘍体積縮小中央値は91% (68-99)でしたが,投与中止とともに再増大が認められ24ヶ月PFSは58%でした
- 手術は開頭手術です
- 手術で全摘出できて治る可能性が高いです
- fibrovascular coreが灰白隆起にあり,剥離できないことがありますから,そこは残します
- 灰白隆起の大きな損傷が無ければ,視床下部下垂体機能を温存することができます
- もちろん灰白隆起からはずせないものもあり,その場合に灰白隆起ごと全摘出すれば下垂体機能低下症となります
- 成人ですから部分的に残れば定位放射線治療を加えます
- 脳浸潤が少ないので再発の頻度はadamantinomatous typeよりかなり低いです
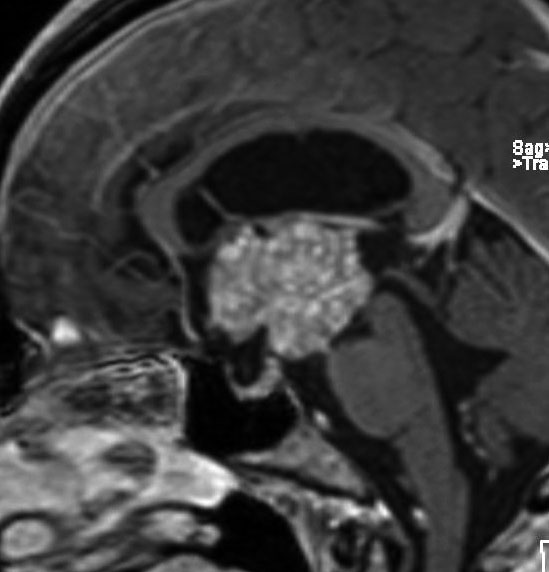
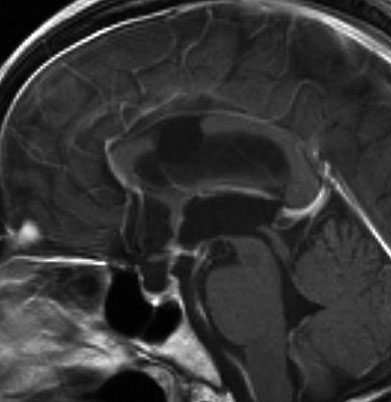
成人の第3脳室内部に局在する頭蓋咽頭腫です。経脳梁法で両側のモンロー孔から全摘出しました。下垂体組織は残っています。これは乳頭状頭蓋咽頭腫と呼ばれるもので,成人にしか発生しません,のう胞がなく石灰化もないのが大きな特徴です。境界が明瞭で柔らかく摘出が簡単なタイプとして知られています。この患者さんも術後に下垂体機能不全も視床下部障害も生じませんでした。
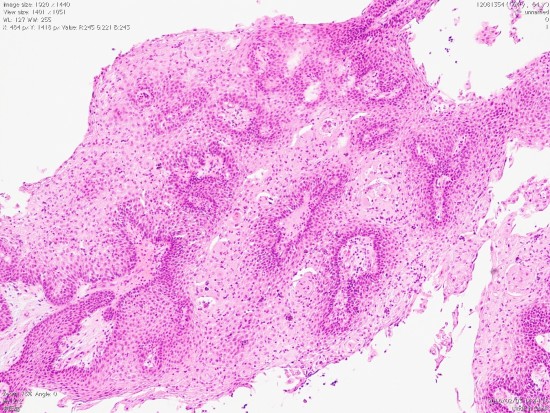
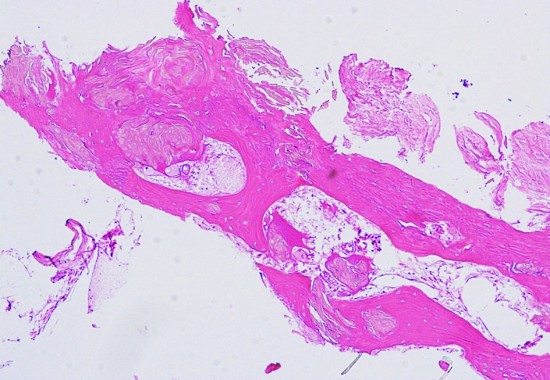
Monomorphous mass of well-differenciated squamous epithelium lacking surface maturation and wet keratin.
頭蓋咽頭腫にとってもよく似た病変
トルコ鞍部黄色肉芽腫 xanthogranuloma of the sellar resion
クリックすると詳しく読めます
- 頭蓋咽頭腫ととても似ていて,ラトケ嚢胞の一部としてこの病名を認めない医師もいます
- Paulusらが1999年に提唱したもので,通常の頭蓋咽頭腫と異なる予後を示すとしました
- 思春期から若年成人に多く,トルコ鞍内に限局性の腫瘍です
- 頭蓋咽頭腫としては腫瘍サイズが小さく,その割には下垂体機能低下が著しく,病歴が長く,石灰化と視力障害の程度が低く,摘出がしやすいものです
- 術後再発が少ないという良性の経過をたどるものです
- 多少取り残しても再燃しません
- 頭蓋咽頭腫とは区別されなければなりません
10歳の女の子でごく軽度の視野障害で発症しました。左がT1強調画像で高信号,右がT2強調画像で低信号で,典型的なトルコ鞍部黄色肉芽腫です。画像診断で,下垂体腺腫の腫瘍内出血とよく間違われるのですが,コレステリン結晶を豊富に含む肉芽腫です。頭蓋咽頭腫よりも予後が良いものですので,頭蓋咽頭腫とは一緒くたにしてはいけません。ラトケのう胞と異なり,腫瘍実質内に上皮細胞も見られます。
クラニオの骨化 ossification
なぜ気にするかというと手術がとても難しくなるからです
- 石灰化はよくありますし,石灰化が手術で問題となることはありません
- 骨化は似て非なるものです
- 石灰化は砕けますが,骨化は砕けないので一塊にして引きずり出すことになります
- この操作によって,手術リスクが極めて高くなります
生涯で最も苦労した例:骨化をなめてはいけない!
11歳で低身長で発症しました。左のCTでは小さな骨化に見え,この程度の頭蓋咽頭腫なら何とかなると思っていました。しかし手術所見では,視交叉や視床下部底部から剥離できない,ものすごく硬い骨化でした。骨化部分が動かせないために,周囲の穿通枝(動脈)とも容易にははがれませんでした。開頭術だったのでソノペットで骨化を破砕しましたが,視交叉を少し損傷しました。何とか全摘出でき汎下垂体機能低下症の治療しています。でも再発なくて,元気に学校似通って水泳とか吹奏楽コンクールにでているそうです。
鞍上槽の骨化例
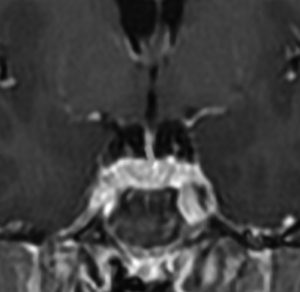
8歳の女の子です。学校の検診で両側の視力低下を指摘されて,その4ヶ月後にようやく頭蓋咽頭腫が発見されました。発見されたときは,両耳側半盲で高度の視力低下(左指数弁)でした。
とにかく残った視力を助けなければならないので,まず,熟練した術者に経蝶形骨洞手術でのう胞除圧(のう胞から液体を抜く手術)をしていただきました。下垂体機能は温存されました。なんとか両側の失明は防げたのですが,視力と視野は改善しませんでした。このような頭蓋咽頭腫では一度悪くなった視力と視野は手術しても改善しないことが多いです。
視神経への圧迫はとれたので,今度は腫瘍の本体を摘出しなければならないのですが,トルコ鞍上部に大きな骨化(黄色の矢印)があります。骨化は15mmくらいの大きさがありました。この大きな骨化は砕くことができずに,周囲を全部剥離して一塊にして引きずり出しました。後交通動脈の下側から引っ張りだしたのですが,かなり危険な手術操作でした。結果的には,下垂体柄を温存できて腫瘍を全摘出しました
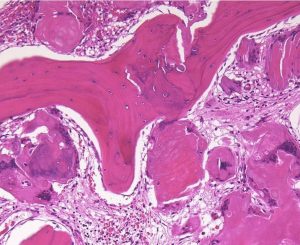
摘出した骨化片の病理像です。成熟した骨組織 mature boneです。
鞍内の骨化例
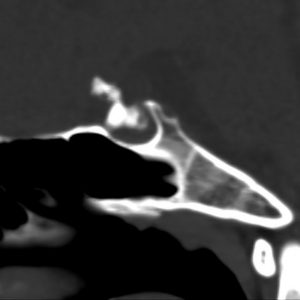
14歳で低身長で発症していますから,かなりゆっくり増大した鞍隔膜下頭蓋咽頭腫です。トルコ鞍内・鞍隔膜下に骨化があります。経鼻的手術で全摘出しました。下垂体柄と下垂体はなんとか形態的温存をしています。
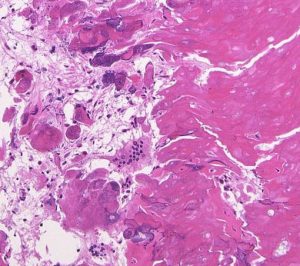
adamantinomatous typeです。mature boneの端には破骨巨細胞が多数見られます。
クラニオの転移 drop metastasis 手術誘発転移
頭蓋咽頭腫の手術では破片を落としてはいけません,意外に多い
頭蓋咽頭腫が転移することはないと考えていいです。でも例外的にみるのが,摘出手術で転移を誘発してしまうものです。クラニオを少しづつちぎって取っていくので,カスがこぼれ落ちて,種が撒かれるように転移をするのです。これを,drop metastasisといいます。手術ルートに沿った位置に発生します。通常は数ヶ月から数年後に顕在化します。内視鏡手術では前橋槽から脊髄腔に落とすこともあります。
第3脳室内のadamantinomatous craniopharyngiomaです。これを両側前頭開頭,経脳梁法 transcallosall approachで摘出しました。下垂体と下垂体柄を温存するためです。
初回手術から6年後,原発部位に腫瘍はありません。しかし,前頭部大脳鎌(赤矢印)に腫瘍が発生しました。これは手術経路(緑の線)に沿った位置にあるので,drop metastasisだとわかりました。病理は初回と同じものです。このdrop metastasisは意外に多いものです。頭蓋咽頭腫は,極小の腫瘍片でも脳表や脳槽にこぼれ落ちれば,そこで着床して,数年後に再発となって現れるということを示しています。ですから,手術の時に断片を残したり落としたりしてはなりません。
上のMRIは,大きな第3脳室内頭蓋咽頭腫を亜全摘出したわずか2ヶ月後のMRIです。前頭蓋底大脳半球間裂部にのう胞が発生しています。まさかのdrop metasisかと思って1ヶ月経過を見たら,下の画像のように顕著な増大を示しました。病理は papillary type WHO grade 1で,MIB-1が6%と高値でした。でも頭蓋咽頭腫の再発とMIB染色率は関係がないとされています。
手術と放射線以外の治療手段
オンマヤ・チューブをのう胞に入れて,そこから薬剤を注入するという手段です。これらの治療は,のう胞性頭蓋咽頭腫を一時的に小さくするあるいは増大を止めるという効果がみられることはあります。しかし,頭蓋咽頭腫を消す,治すという効果はありません。
ブレオマイシン
- 若干の有効性があって,手術までの期間を伸ばせることがあります
- 一時的効果で腫瘍を治す力はありません
- のう胞から漏れると周囲の脳に炎症を生じて脳浮腫が起こります
- 重篤な合併症として,視力低下,視床下部障害,動脈狭窄による脳梗塞,てんかん発作などがあり用いられなくなりました
インターフェロン IFN-α
- グリオーマに対するインターフェロンの髄液内注入は40年くらいの長い歴史があります
- ブレオマイシンよりは副作用は少ないと考えられています
- 腫瘍やのう胞が大きくなるのを遅くする効果がみられることがあります
- 手術全摘出や放射線治療を待機するという目的で使用されます
- のう胞から漏れると,周囲の脳(視路,視床下部)に炎症を生じます
- オンマヤのチューブを挿入すると半数以上の例でのう胞から漏れます
- インターフェロンが誘発した炎症で頭蓋咽頭腫周囲の癒着が高度になり次の手術摘出が困難になることがあります
- インターフェロンを使用しても効果は一時的であり,その後に手術か放射線治療 definitive therapy が必要になります
抗腫瘍薬(抗がん剤)の全身投与
- シスプラチンが一時的効果をみせたという症例報告などがありますが,有効な抗がん剤は知られていません
- インターフェロンの局所投与や全身投与は無効です

クラニオと視床下部,視索の浮腫
成人ののう胞性頭蓋咽頭腫 cystic craniopharyngioma です。腫瘍の周囲の視床下部に浮腫があります。右視索から内包への浮腫も顕著でした。このために認知機能障害で発症しました。この視床下部性の認知機能障害は可逆的で,手術で視床下部損傷をしないように腫瘍摘出すると認知機能は正常に戻ります。
放射線治療後のクラニオの悪性化
 2005年大学病院で摘出を受けて術後にガンマナイフしました。2009年に再発して,子ども病院で摘出を受け術後にサイバーナイフをしました。2度の高線量定位照射が入っていました。2010年に2度目の再発を見て,私のところへ来ました。海綿静脈洞から蝶形骨洞,頭蓋内に激しい再発がありましたが,頭蓋底外科手術で全摘出しました。病理は悪性度が高いガン (ameloblastic carcinoma) になっていました。左のMRIはさらに1年後3回目の再発のものです。
2005年大学病院で摘出を受けて術後にガンマナイフしました。2009年に再発して,子ども病院で摘出を受け術後にサイバーナイフをしました。2度の高線量定位照射が入っていました。2010年に2度目の再発を見て,私のところへ来ました。海綿静脈洞から蝶形骨洞,頭蓋内に激しい再発がありましたが,頭蓋底外科手術で全摘出しました。病理は悪性度が高いガン (ameloblastic carcinoma) になっていました。左のMRIはさらに1年後3回目の再発のものです。
子どもの頭蓋咽頭腫にガンマナイフやサイバーナイフの治療を行えば,腫瘍の悪性化が生じることは知られています。
幼児の巨大なクラニオ
高度の視力低下で発症した3歳児のクラニオです。脳室ドレナージがされていました。当然ですが,内視鏡による穿破でのう胞を縮小させて,残存視力の温存を試みます。それから開頭手術 bilateral subfrontal-interhemispheric approach で全摘出です。顔面神経にも腫瘍壁は癒着していましたが,何が何でも全摘しないと放射線治療になってしまうので頑張ります。この子は開頭術後に下垂体柄のところに小さな再発を生じて,経鼻的内視鏡手術でまた全摘出しています。
幼児の巨大な頭蓋咽頭腫は,リスクととらずに中途半端な部分摘出すれば,数回以上の開頭手術,放射線治療の泥沼になります。
症状がなくて偶然発見されたものでは下垂体機能を残せます
鞍隔膜下タイプ
4歳の少年に偶然発見されたものです。CTで石灰化があり,ガドリニウムで斑らに増強されるもので下垂体後葉の高信号は残っていました。
経鼻手術で全摘出しました。beta-akatenin陽性のadamantinomatous typeで,MIB-1は3%程度です。
 尿崩症もなく手術後の下垂体機能は正常に保たれていました。
尿崩症もなく手術後の下垂体機能は正常に保たれていました。
でも後葉との剥離などでは無理をしていませんから,もしかすると再発するかもしれません。その時はまた経鼻手術で全摘出すればいいのです。このケースでは下垂体機能温存が完全摘出より優先されます。なぜなら再手術になっても結果的には治せるから。
経鼻内視鏡ではなく,開頭手術の方が下垂体機能を守れる例
両耳側半盲のみで発症した鞍隔膜下タイプです。下垂体柄は前方左側にあります。腫瘍は鞍内後方にもあり,強い骨化を伴うものでした。これを経鼻内視鏡手術で全摘出すれば前葉損傷は避けられませあん。
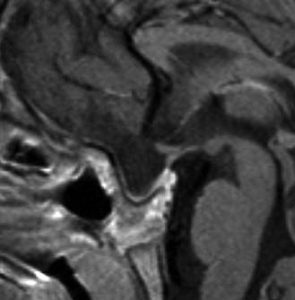
術直後のMRIです。右前頭側頭開頭で鞍内のものも含めて全摘出しました。下垂体柄は長く伸びて扁平化して薄く腫瘍の左後面に張り付いていました。それを削ぎ落とすようにして下垂体柄を残しました。
術後14年再発はありません。とても軽い尿崩症を残しましたが,前葉機能は正常に温存できました。
鞍内にあった部分の病理所見です。adamantinoomatous typeで,破骨細胞を伴う強い骨化がみられます。
放射線治療後の血管閉塞と脳梗塞しk
- 放射線治療をすると,クラニオと一緒に,内頸動脈も被曝してしまいます
- リニアックなどで20回から30回くらいに細かく分けて(多分割)放射線治療をすると,5年後くらいから動脈狭窄が生じることがあります
- サイバーナイフやガンマナイフで1回から3回くらいで照射すると,2年後くらいから動脈が細くなってくることがあります
- 症状が無い無症候性で見つかることが多いです
- 血管撮影では,被爆した動脈の単なる狭窄や閉塞,あるいはモヤモヤ病(ウィリス動脈輪狭窄症)にみえます
- 症状が出る場合には,TIA 一過性脳虚血発作,てんかん発作,麻痺などを残す脳梗塞などが生じます
- 放射線治療を受ける年齢が低いほど,かなり確率が高くなって来ます
- 幼児の頭蓋咽頭腫に放射線治療をすると2割くらいで内頸動脈系の狭窄が生じると言われています
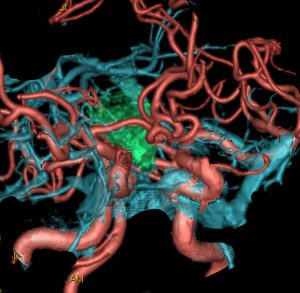
クラニオは鞍内や鞍上部という部位にできる腫瘍です。緑色に塗ったのが腫瘍,赤が動脈,青が静脈です。クラニオの周囲にはたくさんの動脈がありますが,特に内頸動脈と前大脳動脈が腫瘍に接していることが多いです。
小児のクラニオ:放射線治療後の内頸動脈閉塞と脳動脈瘤の発生
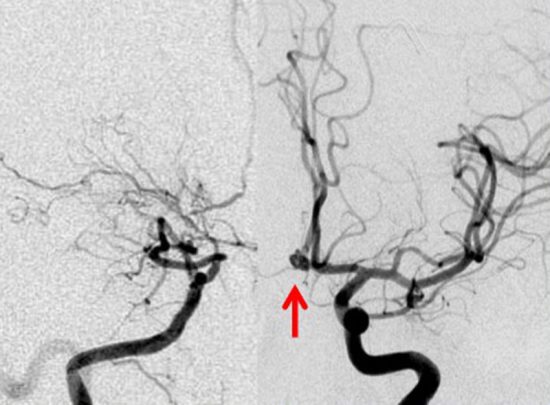
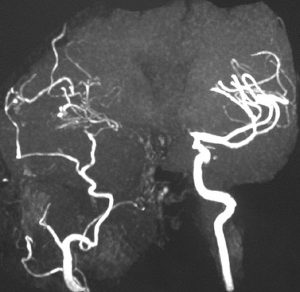
4歳の時に頭蓋咽頭腫に対して50グレイの分割照射を受けました。両側の内頸動脈と前交通動脈が被曝しています。16歳(12年後)に左片麻痺の虚血発作を生じました。右内頸動脈が閉塞してウィルス動脈輪閉塞(モヤモヤ病)になっていました。前交通動脈に動脈瘤(赤矢印)もできていました。小児の頭蓋咽頭腫への放射線治療ではかなり高率に閉塞性脳血管障害を生じるのですが,治療後10年以上がたってから起るので,治療を行った医師はそれをみることはほとんどありません。
小児のクラニオ:放射線治療後の脳梗塞
3歳の時に鞍上部クラニオに40グレイの放射線治療を受けました。31歳(28年後)で右前頭葉に脳梗塞を生じました。右内頸動脈と左前大脳動脈が閉塞したウィルス動脈輪閉塞症(モヤモヤ病)になっています。右の中硬膜動脈から右大脳に血流が入っています。
小児のクラニオ:放射線治療後の脳梗塞
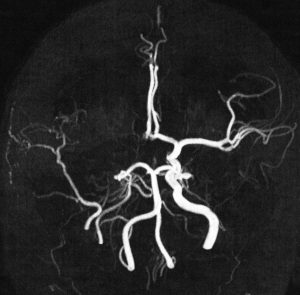
5歳でガンマナイフ,8歳と10歳の時にサイバーナイフ治療を受けました。右内頸動脈が閉塞してウィルス動脈輪閉塞(モヤモヤ病)になりました。この画像は10歳時のものです。右中硬膜動脈から右の前頭葉と側頭葉に血流が入っていてモヤモヤ病の病態です。脳虚血発作や脳梗塞はない無症候性のものです。
ガンマナイフやサイバーナイフなどの高線量照射では,動脈閉塞は多分割照射よりも早く生じます。
Lo AC, et al.: A Cross-Sectional Cohort Study of Cerebrovascular Disease and Late Effects After RadiationTherapy for Craniopharyngioma. Pediatr Blood Cancer. 2016
年齢中央値10歳,20人の頭蓋咽頭腫の患者さんが放射線治療を受けて,5人(20%)に脳卒中 strokeが生じたとのことです。放射線治療後9年ほどで発症しています

頭蓋咽頭腫の病理(ここをクリック)
文献情報
成長ホルモンんお補充は,頭蓋咽頭腫の再発には影響しない
Pan LS: The effect of growth hormone replacement therapy on craniopharyngioma recurrence: a systematic review and meta-analysis. Pituitary 2025
817例を検索したメタアナライシスです。GHの補充と頭蓋咽頭腫の治療後再発とは全く何の関連もなかったと結論しています。術後12ヶ月以内にGH補充を始めると,有意に再発割合が低下したとまで結論しています。そこまではちょっとバイアスが大きい母集団ですが。
小児の頭蓋咽頭腫は再発率がとても高いので,下垂体機能を残すのが難しい例では,下垂体茎をあえて温存しないで完全摘出した方が良い
Kino H: Outcomes of endoscopic endonasal surgery for pediatric craniopharyngioma with a focus on morphological preservation of the pituitary stalk and endocrine functions> Pituitary 2025
22人の子供たちが,35回の手術を受けました。下垂体機能を守るために,下垂体柄を解剖学的に残そうという努力がなされ,18例で温存され,14例では何らかの下垂体機能が残りました。しかし,これら下垂体柄を残した例で再発率が高率でした。結論として著者らは,内分泌機能温存が難しいと思われる症例では下垂体茎温存にこだわらないほうが良いと考えているようです。ですが,鞍隔膜下タイプで良好な下垂体機能がある例では,下垂体機能温存に積極的に努力します。
乳頭状頭蓋咽頭腫にBRAF-MEK阻害剤が有効
BRAF-MEK Inhibition in Newly Diagnosed Papillary Craniopharyngiomas. N Engl J Med 2023
Papillary typeには90%以上でBRAF V600E mutationsが認められます。BRAFの変異があり放射線治療を受けていない頭蓋咽頭腫の患者さんが対象です。MEK inhibitor combination ベムラフェニブ vemurafenibとコビメチニブ cobimetinibが28日サイクルで投与されました。中央値8サイクルで,投与された16例中15例でPR以上の腫瘍縮小が得られました。腫瘍体制縮小中央値は91% (68-99)でしたが,投与中止とともに再増大が認められ24ヶ月PFSは58%でした。有害事象は発心,高血糖,CK高値などで,3例で投与中止となっています。
成人頭蓋咽頭腫に対する中性子線治療の効果
Beddok A: Proton therapy for adult craniopharyngioma: Experience of a single institution in 91 consecutive patients. Neuro Oncol 2023
フランスからの報告です。年齢中央値37歳,64例が術後残存腫瘍に,27例で再発に対して中性子線治療が行われました。CTVは通常5mm,正常脳にCTVが入る場合はGTVの2-3mmでマージンをとっています。PTVはCTVに2mmを加えます。52.2-54Gy/29-30Frの線量が用いられました。
追跡期間中央値39ヶ月で,CR 35.2%, PR 49.5%, SD 9.9%でした。5例のみで照射野内再発が生じました。遅発性障害(グレード2以上)として,内分泌障害が最も高頻度で,9.8%で視力障害,11.3%で症候性記憶障害が生じました。
「解説」腫瘍のコントロール割杯は非常に高いです。最大で両側7mmづつ,計14mmが描出される腫瘍より広くターゲットとなります。鞍上部という位置でこれはかなりの重要な神経組織に大きな侵襲が加わるということを意味します。もっと精密に認知機能や長い観察をすると,たとえクラニオは制御できても社会復帰が難しい患者さんが増えるのかもしれません。
術後照射に中性子線を使用すると認知機能の温存が良い可能性がある
Merchant TE: Proton therapy and limited surgery for paediatric and adolescent patients with craniopharyngioma (RT2CR): a single-arm, phase 2 study. Lancet Oncol 2023
比較対象なしの第2相試験です。小児と思春期の頭蓋咽頭腫94人が外科治療と中性子治療(54 Gy,CTV 5mm)を受けました。神経認知機能検査は治療後5年間毎年行われています。治療結果は過去の症例を対象として評価されています。認知機能はX線照射より改善されたそうです。生存割合は改善せず重症合併症の割合は同じでした。3年PFSは96.8%で,放射線壊死が2例,重篤な血管障害が4例,permanent neurological conditions?が3例に,視力低下が4例に生じました。
「解説」proton 54Gyを用いていますが,多くの例で視床下部被曝が生じていると思われます。この線量はウィリス動脈輪の狭窄性病変や重症合併症,間脳下垂体障害,視力障害を生じる可能性が高すぎると思われます。特に小児の場合,視床下部,視神経の耐用最大線量は50Gyという意見が多いです。
頭蓋咽頭腫の治療評価基準
Hoffman LM: Response assessment in pediatric craniopharyngioma: recommendations from the Response Assessment in Pediatric Neuro-Oncology (RAPNO) Working Group. Neuro Oncol 2023
固形部分とのう胞部分を合わせて2方向の長径で大きさを評価します。神経内分泌機能と視機能を評価します。のう胞性病変は新たなもしくは進行性の症状がある時のみに,PD progression 進行と評価します。「解説」頭蓋咽頭腫は,腫瘍制御と機能喪失が,トレードオフの関係にあるので,治療評価基準というものはできないのではないかと思います。今後も無理でしょう。
成人の頭蓋咽頭腫にサイバーナイフの有効性は高い
Ohhashi G: Postoperative Long-term Outcomes of Patient with Craniopharyngioma Based on CyberKnife Treatment. Cureus, 2020
大橋元一郎先生の書かれた報告です。対象は,29歳以上の成人33例です。経鼻内視鏡顕微鏡併用手術で摘出し,その後にサイバーナイフ治療が行われました。全摘出は8例であり,33例すべてで下垂体と下垂体柄が温存されました。解析対象は,全摘出術後再発3例,術後残存25例のサイバーナイフ治療例です。サイバーナイフ治療された28例では再燃/再発は無かったとの結果でした。さらに,術後あるいはサイバーナイフ後に下垂体機能悪化例はなかったとのことです。
「解説」成人例ですが,手術はpalliative surgeryで機能温存を計り,残存腫瘍にはサイバーナイフを用いるという基本方針は,日本でも広く用いられているものです。
BRAF変異のある乳頭状頭蓋咽頭腫にdabrafenibとtrametinibが有効であった
Bernstein A: Dual BRAF/MEK therapy in BRAF V600E-mutated primary brain tumors: a case series showing dramatic clinical and radiographic responses and a reduction in cutaneous toxicity. J Neurusurg 2019
症例報告です。dabrafenibとtrametinibの8週間投与で腫瘍がほとんど消失したと書かれています。
放射線治療 definitive と全摘出の全生存割合は変わらない
Hill TK: Patterns of Care in Pediatric Craniopharyngioma: Outcomes Following Definitive Radiotherapy. Anticancer Res. 2019
北米で2004年から2014年にかけて治療された,373人の小児頭蓋咽頭腫の生命予後解析です。積極的な摘出術を行わないで放射線治療に入るというdefinitive RT,部分摘出後放射線治療 STR+RT,手術全摘出 GTRでOSが同じくらいだったとのことです。
「解説』あまり意味がありませんね,頭蓋咽頭腫はtumor freeになったときのdeficitsの程度が決定的な予後因子ですから。
内視鏡手術で下垂体柄 stalk を温存して下垂体機能が残るか?
Ordóñez-Rubiano EG: Preserve or sacrifice the stalk? Endocrinological outcomes, extent of resection, and recurrence rates following endoscopic endonasal resection of craniopharyngiomas. J Neurosurg. 2018
54人の患者さんが内視鏡手術を受け,33人(66%)で下垂体柄が温存され,21人(39%)で切断されました。全摘出は,下垂体柄温存では73%,下垂体柄切断では100%でした。全体の4人 (7%)で下垂体機能が完全に正常に保たれました。結語として,下垂体柄を手術で残しても下垂体機能低下は高率に生じる,一方で腫瘍再燃により次の治療が必要となると書かれています。またそれでも下垂体機能を残して完全摘出するという努力は継続されるべきだとのことです。
「解説」そうですね。この論文の対象となったものは,いわゆるsellar-suprasellarの頭蓋咽頭腫です。鞍隔膜上に限るともっと困難で難しい話になります。
手術では部分摘出にとどめた方が障害が少ない,当たり前だ!
Cohen M, et al.: Trends in treatment and outcomes of pediatric craniopharyngioma, 1975-2011 Neuro Oncol 2013
Kilday JP, et al.: Intracystic interferon-alpha in pediatric craniopharyngioma patients: an international multicenter assessment on behalf of SIOPE and ISPN Neuro Oncol 2017
両論文共に小児の手術はmorbidityが高すぎるのでのう胞を潰すくらいにしておいた方が,間脳下垂体機能が保たれたと結論しています。インターフェロンの効果は一時的です。当然腫瘍が残るのですが,放射線治療などが加えられています。最終調査時点で残存腫瘍を有している子供が多いです。
残した腫瘍に手術や放射線治療を繰り返す泥沼の長期予後と放射線治療による脳機能障害が記載されていません。馬鹿げていると澤村は思います。
重症の肥満に対する薬物治療
Kim DD, et al.: Efficacy and safety of beloranib for weight loss in obese adults: a randomized controlled trial. Diabetes Obes Metab 17, 2015
2015年9月にEuropean Commissionが,頭蓋咽頭腫による制御不能なひどい肥満に対して,beloranibという薬剤を承認しましたが日本では使えません。頭蓋咽頭腫の手術や定位放射線治療によって生じる肥満はHypothalamic Injury-Associated Obesity (HIAO)といいます。beloranibはもともと抗がん剤として開発されました。人は血糖値が下がると脂肪を燃焼してエネルギーに替えます,その時にお腹が減りますが,beloranibはその空腹感を抑制するという作用をもっています。また肝臓での脂肪合成と体脂肪の蓄積を抑制します。有害事象は不眠や消化器症状ですが,重篤なものがあるとの情報もあります。
放射線治療後の再発
Klimo P Jr, et al.: Recurrent craniopharyngioma after conformal radiation in children and the burden of treatment. J Neurosurg Pediatr 15:499-505, 2015
頭蓋咽頭腫にはconformal radiation 原体照射という放射線治療がなされます。原体照射を受けた97人の子供のうち18人(19%)に腫瘍再燃(再発)が生じました。照射後再発の中央値は4.6年後 (range 3.6-13.8)です。この内で,11人がさらに2度目の再燃(再発)を生じました。再発を繰り返すと,再発までの期間が短くなってきます。著者は結論で,放射線治療後の再発治療はものすごく難しいと述べています。放射線治療を行ってさらに再発すればまともに生き残るすべがないということです。再発時においても手術で全摘出するべきである,のう胞性増大でのう胞を潰すだけの手術は成功しないとの助言です。
小児の頭蓋咽頭腫の治療のトレンド
Cohen M, et al.: Trends in treatment and outcomes of pediatric craniopharyngioma, 1975–2011 Neuro-Oncol 15: 767-774, 2013
トロント子ども病院からの報告です。2011年から2013年まで33人(年2.8人)平均年齢10.7歳が治療されました。初回手術で,18人 (55%)はのう胞の除圧のみがなされました。同じ施設でその10年前には,積極的摘出術がめざされていて,2%のみがのう胞除圧を受けていました。術後の尿崩症は55%,汎下垂体機能低下症は58%でした。過去の例ではそれぞれ88%と86%でしたから,有意に障害が少なかったとの結果でした。高度の肥満となる患児も36%減少したとのことです。結論として,全摘出をめざすという考え方を捨てることで,生存の質が向上して内分泌の予後が改善されたとのことです。
「感想」ちょっと乱暴な結論です。残った腫瘍が増大して,更に治療を繰り返して,20年後につらい最終的な結末になることが全く記載されていません。もちろん,最初の手術でのう胞を小さくするだけなら手術後遺症(合併症)などほとんど生じないでしょう。Neuro-Oncologyという権威ある雑誌に掲載されたにしては質の低い論文だと言わざるを得ません。またこの論文が小児科の先生たちの間で一人歩きすることを危惧します。
積極的な摘出が視床下部障害を招く
De Vile CJ, et al: Management of childhood craniopharyngioma: can the morbidity of radical surgery be predicted? J Neurosurg 85:73–81, 1996
Muller HL, et al: Functional capacity, obesity and hypothalamic involvement: cross-sectional study on 212 patients with childhood craniopharyngioma. Klin Padiatr 215:310–314, 2003
De Vile CJらとMuller HLらが別個に報告したものですが,発症時に体重増加が著しかった子供では,手術後の視床下部障害が重いものになったということです。 これは視床下部性肥満があったことを示していて,頭蓋咽頭腫が視床下部に浸潤して視床下部障害を生じていたものと捉えられます。ですから,このような頭蓋咽頭腫を完全摘出すると両側の視床下部損傷を生じる恐れがあります。
ブレオマイシン(制がん剤)の嚢胞内注入
古くから知られている治療法で,ICC intracystic chemotherapyの一種です。頭皮の下にオンマヤリザーバーという袋を入れて,そこからチューブを腫瘍のう胞まで導きます。リザーバーからブレオマイシンかインターフェロンという薬を入れて,頭蓋咽頭腫の増大を抑えようとするものです。
Hukin et al.: Intracystic bleomycin therapy for craniopharyngioma in children: the Canadian experience. Caner 109: 2124-31, 2007
カナダの小児病院からの報告で,17人の子どもが初発時に,5人の子どもが再発時にプレオマイシンの投与を受けました。5例でCR(腫瘍が消失すること),6例でPR(部分的に小さくなること),5例でMR(ほんの少し小さくなる)という効果が得られました。1例では2.8年間腫瘍が大きくならなかったとのことです。観察期間中央値4年の解析では,9例では効果が持続しないで他の治療が必要でしたが,8例ではこの治療で腫瘍はコントロールされました。全体では,1.8年間腫瘍増大を抑えられました。副作用は,腫瘍周囲の一時的な脳浮腫が2例,思春期早発が1例,汎下垂体機能低下症が2例です。著者はブレオマイシンで,数年間は積極的摘出術や放射線治療を送らせることができると結論しています。
頭蓋底手術の利用:経錐体骨法 transpetrosal approach
Al-Mefty O, et al.: The petrosal approach for the total removal of giant retrochiasmatic craniopharyngiomas in children. J Neurosurg 106: 87-92, 2007
頭蓋底手術に興味を持っている脳外科医が頭蓋咽頭腫の手術をするようになりました。この論文に書かれているのは,S状静脈洞を露出するように錐体骨を削除して,後頭窩の硬膜から錐体静脈の内側,滑車神経の外側でテントを切開して,側頭葉を挙上して,中頭蓋窩方向から鞍上部を観察する方法です。
「警告」解らない手術があるとすぐに真似をしてみようとするのが,脳外科医の悪い性癖と言えます。この方法は,側頭葉をかなり圧迫して挙上し無ければならず,錐体静脈や側頭葉深部静脈に対する侵襲が高く,視野と手術操作野は必ずしも広くはありません。前交通動脈の後面からでる穿通枝や後交通動脈から内側方面に出る細い腫瘍動脈を剥がすには視野が足りません。また側頭葉底部の牽引が強くなり側頭葉挫滅がしばしば生じるので,左側からの手術では大きな障害が出ます。
後頭窩に大きく進展したごくごく一部の巨大な頭蓋咽頭腫に適応はあるかもしれませんが,通常の頭蓋咽頭腫に行われるべき手術方法ではありません。絶対に見えないのは,手術側の視索の内側と視床下部の内面です。この位置では頭蓋咽頭腫を直視下に剥離できないので無理矢理引きづり出すことになります。
すべての頭蓋咽頭腫は経鼻的な内視鏡手術で摘出できる?
Koutourousiou M, et al.: Endoscopic endonasal surgery for craniopharyngiomas: surgical outcome in 64 patients. J Neurosurg 119: 1194-1207, 2013
Pittzburgからの報告です。17人の小児を含む64人の患者さんに経鼻的内視鏡手術がなされました。24例(37.5%)で全摘出 gross-total resection,22例(34.2%)でほぼ全摘出 near-total resection,14例で80%subtotal,4例が部分摘出でした。9例で術後放射線治療がされています。36例で視機能が改善し,2例で悪化しました。特筆すべきことは,視機能障害があった44人の患者さんのうちで,38人(86%)が改善したということで,悪化した患者さんは一人もいませんでした。約3年間の経過観察で,22例(34%)に再発が生じました。結論として,年齢,腫瘍の大きさ,位置に関わらず,純粋な第3脳室腫瘍を覗けば,全ての頭蓋咽頭腫は内視鏡手術で治療できるとしています。
「解説」 鞍隔膜下だけのものも含めればこのくらいの成績は得られるのでしょう。下垂体機能が正常な鞍内には腫瘍がない頭蓋咽頭腫も含めてのザッパの話はいただけませんし,結論は極端だと言えます。しかし,やはり注目すべきは,経鼻手術での視機能の温存率が高いという事実です。また1/3くらいに再燃が生じたというのはとても正直な報告です。
鞍上部から第3脳室にある頭蓋咽頭腫の内視鏡手術
Kenning TJ, et al.: Endoscopic endonasal craniopharyngioma resection. J Neurosurg 32: Suppl:E5, 2012
Dr. Kenningの手術がYouTubeで公開されています。https://www.youtube.com/watch?v=i3-qieLlbVk&feature=youtu.be
ビデオはすばらしい手術をみせてくれています。planum sphenoidaleを開けていくので,当然,手術操作野はとても狭いです。 私もこの手術はしようと思えばできます,でも内視鏡手術の宿命として,内頚動脈や前交通動脈からの細い分枝からもし万一動脈出血が生ずれば,術野の側方でそれを止めることはできません。止められなければ重症くも膜下出血です。また,モンロー孔の位置まで腫瘍のう胞壁を剥離にいっているのですが,この様に視床下部からツルんと剥がれてくれる頭蓋咽頭腫ばかりではありません。この手術を真似すれば,ある程度の確率で事故は生じましょうし,また同様なサイズを全摘出できるとは思わない方がいいでしょう。
大きな頭蓋咽頭腫の手術
Gerganov V, et al.: Microsurgical resection of extensive craniopharyngiomas using a frontolateral approach: operative technique and outcome. J Neurosurg 120:559-570, 2014
4cm以上の大きな頭蓋咽頭腫に対しての前頭側頭開頭術の手技を記載した外科論文です。16人中の14人の患者さんで全摘出が成功したというので,かなり積極的な手術と言えます。手技としては目新しいものは無く,従前の両側前頭葉下と蝶形骨縁法の組み合わせというものです。15人の患者さんでホルモン分泌の低下が生じ,1人の患者さんで両耳側半盲の悪化があったけれども,他の神経学的な目立つ合併症がなかったというすばらしい成績です。ヨーロッパでは,このような大きな頭蓋咽頭腫をかなり積極的に摘出に行くのだなという感想をいだきます。
文献
- Pan LS: The effect of growth hormone replacement therapy on craniopharyngioma recurrence: a systematic review and meta-analysis. Pituitary 2025
- Cohen M, et al.: Trends in treatment and outcomes of pediatric craniopharyngioma, 1975–2011 Neuro-Oncol 15: 767-774, 2013
- De Vile CJ, et al: Management of childhood craniopharyngioma: can the morbidity of radical surgery be predicted? J Neurosurg 85:73–81, 1996
- Gerganov V, et al.: Microsurgical resection of extensive craniopharyngiomas using a frontolateral approach: operative technique and outcome. J Neurosurg 120:559-570, 2014
- Honegger J, Tatagiba M: Craniopharyngioma surgery. Pituitary 11: 361-373, 2008
- Hukin et al.: Intracystic bleomycin therapy for craniopharyngioma in children: the Canadian experience. Caner 109: 2124-31, 2007
- Klimo P Jr, et al.: Recurrent craniopharyngioma after conformal radiation in children and the burden of treatment. J Neurosurg Pediatr 15:499-505, 2015
- Mortini P, et al.: Surgical strategies and modern therapeutic options in the treatment of craniopharyngiomas. Crit Rev Oncol Hematol 88: 514-529, 2013
- Muller HL, et al: Functional capacity, obesity and hypothalamic involvement: cross-sectional study on 212 patients with childhood craniopharyngioma. Klin Padiatr 215:310–314, 2003
- Zacharia BE, et al.: Incidence, treatment and survival of patients with craniopharyngioma in the surveillance, epidemiology and end results program. Neuro Oncol 1070-1078, 2012