黄疸の乳児を見たら医師主導治験のご案内
I 問診・理学的所見・検査
大部分の症例は、新生児あるいは乳児早期に来院する。問診、理学的所見、検査、各々のステップで診断を考えていく。特に、早期治療が必要な疾患を見逃さないことが重要である。
1. 問診(家族歴・周産期の異常・栄養法)
家族歴として黄疸のある病気、進行性肝病変(肝線維症/肝硬変/肝がん)の有無、周産期の情報として在胎週数、出生時体重、経口摂取の開始日、低酸素症や感染症のエピソード、マススクリーニングの異常(高アミノ酸血症、高ガラクトース血症)の有無、最後に、母乳栄養か否かを尋ねる。
- 家族歴がある場合には、家族性・遺伝性・代謝性疾患を考える。
- 胆道閉鎖の大部分は出生時体重が正常である。
- 新生児肝炎及びシトリン欠乏による新生児肝内胆汁うっ滞 (NICCD) では低出生体重児が比較的多い。
- ウイルソン病による肝障害の発症は通常3歳以降である。
- 母乳性黄疸の家族歴がある場合はビリルビン代謝異常(Gilbert症候群等)を考慮する。
- 母乳栄養イコール「母乳性黄疸(病的な黄疸でない)」と短絡的に考えない。
2. 理学的所見
黄疸の分布(眼球結膜、皮膚)、肝臓や脾臓が生理的なサイズを越えていないか、ビタミンD欠乏やビタミンK欠乏の徴候がないか、褐色尿(写真1、写真2)・灰白色便(写真3)の有無、体重増加不良がないかを診る。
 写真1.血清の外観 (右:正常 中央:母乳性黄疸 左:閉塞性黄疸) |
 写真2.尿の色調 (右:正常 中央:母乳性黄疸 左:閉塞性黄疸/濃尿) |
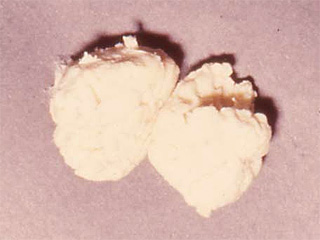 写真3.便の色調:灰白色便 |
 写真4.便色調カラーカード |
・乳児期は軽微な黄疸は見逃されやすい年齢である。自然光のもとで診察すると黄疸を判別しやすい。
*間接型ビリルビンは脂溶性、直接型高ビリルビンは水溶性である。・高度な黄疸では劇症肝炎(急性肝不全)あるいは進行性肝病変(肝硬変)に合併した肝不全を考える。
血中総ビリルビン値が5mg/dLを越えると「黄疸」があると認識される。*チアノーゼを伴う疾患では「黄疸」が見逃されやすい。
間接型高ビリルビン血症の黄疸は、皮膚で観察できるが、球結膜には認めない。
直接型高ビリルビン血症の黄疸は、皮膚と球結膜で観察できる。
血中直接型ビリルビン値が2mg/dLを越えると「黄疸」があると認識される。
*新生児では新生児ヘモクロマトーシス、ガラクトース血症及び遺伝性チロシン血症I型、乳児ではB型劇症肝炎を考える。・健康な新生児及び乳児では左右の肋骨弓下で肝臓・脾臓の下縁を(1cmほど)触れることがある。
*多様な病因による子宮内あるいは出生後に(潜行し)進行する肝病変(肝硬変)がある。
・ビタミンD欠乏の徴候:頭蓋癆、二重関節、ハリソン溝、くる病念珠、骨折など。
・ビタミンK欠乏の徴候:出血傾向(皮下出血、頭蓋内出血など)。
*ビタミンK欠乏は診断及び治療の「緊急性」を警鐘している。・褐色尿(写真2)の有無は排尿後のおむつで確認する(あるいは問診する)。
*褐色尿は病的な直接型(水溶性)ビリルビンの排泄増加を示唆する。・ 灰白色便の有無は排便後のおむつで自分の目で確認する。あるいは、母子手帳の便色調カラーカード(写真4)で確認する。
*黄色尿は、母乳や人工乳の摂取不足のサイン(濃縮尿)でもある。
*灰白色便(写真3)は胆道閉鎖症であっても病初期には明確でないことがあるので短絡的に「異常はない」と思い込まない。・体重増加不良は「閉塞性黄疸」による脂肪吸収障害あるいは栄養不足を示唆する。
*母乳栄養の場合には母乳に含まれる色素が灰白色を隠蔽することがある(厳重注意)。
胆汁うっ滞性黄疸の場合には、細胞外液も腸管細胞も黄染している。*生後に肝外胆管完全閉塞へ進行するタイプの胆道閉鎖では早期には灰白色便を認めない。
その体液の分泌や漏出、腸管細胞自体が脱落し、灰白色便を隠蔽する。
*新生児肝炎及びシトリン欠乏による新生児肝内胆汁うっ滞 (NICCD) で比較的多く認める。
*正常な体重増加があっても「病的な黄疸でない」と単純に考えない。
*胆道閉鎖の初期例のほとんどは「まるまる」としている。
唾液等に含まれるリパーゼ等、脂肪吸収の機序の違いによると推測されている。
3. 検査
黄疸のスクリーニング検査としては、血中総ビリルビン、直接型ビリルビン、γGTP、総胆汁酸、ビタミンK依存性凝固因子活性 (HPT, TT, PT)、総コレステロール、CRP、検尿が選択される。症例に応じて、特異的な検査(電解質、血糖、ガス分析、アンモニア等)を追加し、確定診断に至る。経皮的肝生検及び肝組織像の検索も重要である。内科的に診断が困難な、病因不明の症例や胆道閉鎖症を否定出来ない症例の診断には、開腹下での肝生検及び肝組織学的検査と胆道造影が有用である。
- 胆道閉鎖では、血中総胆汁酸 ( >100μmol/L) γGTP (>100-200 IU/L)、総コレステロール (あるいはリポプロテインーX) の高値が認められる。
- 閉塞性黄疸があり血中γGTPが高値な場合は、胆道閉鎖(あるいは総胆管拡張症)、シトリン欠乏による新生児肝内胆汁うっ滞 (NICCD)、Alagille症候群、低値あるいは正常の場合は、進行性家族性肝内胆汁うっ滞、胆汁酸代謝異常を考える。
- 血中のALP値は骨由来の部分があり、胆管系の障害の指標としての特異性は少ないが、胆汁うっ滞に続発するビタミンD欠乏を反映する。低値は低栄養や亜鉛欠乏を示唆する。
II. 病態を知り「病気を診る」
黄疸の診断のためには、病態を考え「病気を診る」ことが重要であり、そのためには、既存の知識を整理し(brush-up)、新たな知識を積み重ねる(bild-up)が重要である。
1. 黄疸と胆汁うっ滞
胆汁中色素であるビリルビン濃度が血中で増加すると「黄疸」として観察される。胆中の主成分である胆汁酸の血中濃度が上昇すると「皮膚掻痒」として観察されるが、新生児や乳児早期では判定できない。生後6か月以降に明らかになることが多い。
| ビリルビン代謝からの黄疸の分類 | 間接型高ビリルビン血症 直接型高ビリルビン血症 |
|
| 胆汁酸代謝からの黄疸の分類 | 胆汁うっ滞性黄疸(閉塞性黄疸) 胆汁うっ滞性黄疸 |
間接型高ビリルビン血症の病因としては、生理的黄疸、溶血性黄疸、母乳性黄疸、体質性黄疸(Gilbert症候群及びCriggler - Najjar 症候群)、直接型高ビリルビン血症の病因としては、肝外性(胆道閉鎖、総胆管拡張症)及び肝内性(新生児肝炎、遺伝性及び代謝性疾患、感染、薬剤)に分類されるが、この他、肝内胆管減少症(Alagille症候群など)がある。
直接型高ビリルビン血症は、高胆汁酸血症(胆汁うっ滞)を伴うのが一般的であるが(閉塞性黄疸)、胆汁うっ滞を伴わない場合には(非胆汁うっ滞性黄疸)、体質性黄疸(Rotor症候群及びDubin-Johnson症候群)を考える。
*胆汁うっ滞に関して一般的に高胆汁酸血症は高ビリルビン血症よりも鋭敏である。したがって黄疸のない胆汁うっ滞は、潜在する進行性肝病変(肝線維症及び肝硬変)の存在を示唆する。胆道閉鎖術後、新生児肝炎、肝内胆管減少症(Alagille症候群ほか)、進行性家族性肝内胆汁うっ滞 (progressive familial intrahepatic cholestasis、PFIC) の経過では、肝病変の進行が、黄疸の顕性化まで気付かれていないことも稀ではない。皮膚の掻痒、脂溶性ビタミン欠乏症状(くる病、出血傾向など)が手掛かりとなる。
*静脈管開存は生理的に存在し、新生児一過性高胆汁酸血症や高ガラクトース血症の病因となる。血中直接型ビリルビン正常で総胆汁酸高値がある場合には、潜在する進行性肝病変のほか、静脈管開存などの門脈大循環短絡症を考える(高ガラクトース血症が併存する場合もある)。静脈管開存は、日齢0(100%)、日齢7 (68%)、日齢14 (16%) で認められる。
2. 生理的黄疸・生理的胆汁うっ滞
新生児及び乳児早期では、生理的黄疸(生後2週頃まで)や母乳性黄疸(生後2―3ヶ月まで)など間接型ビリルビンが高値を示す症例が多いため、病的な直接型高ビリルビン血症が見逃される危険性がある。慎重な問診・診察と共に、疑わしい場合には血中直接型ビリルビン値(及び総胆汁酸値)を測定する。直接型ビリルビン値が1.5mg/100ml(総ビリルビンの30%以上)を越える症例では胆汁うっ滞を疑い、慎重に経過観察と再検査を行う。
胆汁酸は腸肝循環を形成し、生後の授乳開始により胆汁酸代謝は活性化する。しかし、胆汁酸の血中から肝細胞への取込み、肝細胞内での輸送、肝細胞から毛細胆管への排泄機構が未成熟であり、「生理的胆汁うっ滞 (physiulogical chulestasis)」が存在している。これに他因子(感染、代謝障害、先天異常、薬剤、中心静脈栄養、低酸素血症、アシドーシス)が加わり、胆汁うっ滞性黄疸が現れる。血清総胆汁酸値は、生後6~8週まで高値 (40~50μmul/L) を持続し、その後低下し、生後6ケ月で健常成人レベル (<10μmul/L) となる。
* 生理的黄疸や母乳性黄疸が遷延する場合には、Gilbert症候群などを考慮する。
*胆道閉鎖の早期例では、直接型ビリルビン値1.5mg/100ml以下の症例が報告されている。直接型ビリルビン値が境界領域で判断できない場合には、胆汁うっ滞の有無の指標(診断)として血中総胆汁酸(及びγGTP,)、総コレステロール値 (あるいはリポプロテインーX) の測定が診断を補助する。
3. 脂溶性ビタミン欠乏症は胆汁うっ滞のサイン
胆汁酸は腸管内でコレステロール及び燐脂質と共にミセルを形成し、脂肪の吸収に役立っている。従って胆汁うっ滞では腸管からの脂肪吸収が低下し、脂肪便及び体重増加不良が出現する。脂溶性ビタミンは脂肪と共に吸収されるため、脂溶性ビタミン欠乏症は胆汁うっ滞の存在を示唆することになる。新生児及び乳児早期のビタミンD欠乏症やビタミンK欠乏症を認めた場合には、閉塞性黄疸や胆汁うっ滞の有無をチェックすることが重要である。*慢性の黄疸や胆汁うっ滞では、そのほかの脂肪性ビタミン欠乏が出現してくる。胆汁うっ滞性黄疸では、血中ビタミンA値の低下が認められるが、無症状であり、比較的に容易にコントロールされる。ビタミンE欠乏の症状(深部腱反射の低下・消失、小脳失調、網膜色素変性など)は2歳以降に順次観察されるようになる。ビタミンEはより親水性が低いために腸管からの吸収が高度に障害され、高度な胆汁うっ滞性黄疸では大量投与(あるいは非傾口的投与)が必要とされる。
4. 母乳栄養、母乳性黄疸、肝機能異常
母乳栄養は、腸管免疫やミルク(牛乳蛋白)アレルギーを回避する生物学的な有用性のほか、「母子の絆」を形成する大切な役割がある。しかし、新生児黄疸・母乳性黄疸の遷延、ビタミンK欠乏症等の問題がある。
閉塞性黄疸では、胆汁色素(ビリルビン)の腸管への排泄低下あるいは途絶のために灰白色便が観察される。しかし、母乳には多様な色素が含まれ、この色素が灰白色便を隠蔽し、一見正常便のように観察される症例がある(母乳を一時中止し人工乳に変更すると灰白色便が顕性化する)。重要なポイントである。
*一般に、母乳性黄疸と診断されている症例の中には、間接型高ビリルビン血症の他、直接型ビリルビン、血清トランスアミラーゼ、γGTPが高値を示し、血清総胆汁酸が「生理的胆汁うっ滞」のレベルを越えて高値を示すことがある。これらの症例では、母乳栄養の中断でも黄疸の減少や肝機能の改善が認められない。また、胆汁うっ滞を母乳性黄疸と判断して見逃している場合もある。母乳栄養だから「病的な黄疸性疾患とは無縁である」という先入観を取り除くことが大切である。
III. 新生児・乳児早期に黄疸や胆汁うっ滞を示す疾患
新生児・乳児期の病因は多彩である(表)。病因としては、第一に感染性疾患があげられるが、胆汁うっ滞性疾患、遺伝性・代謝性疾患が鑑別診断として重要であり、胆道閉鎖(および総胆管拡張症)、新生児肝炎、シトリン欠損による新生児肝内胆汁うっ滞 (neonatal intrahepatic chulestasis caused by citrin deficiency、NICCD) 、Alagille症候群、進行性家族性肝内胆汁うっ滞の鑑別診断が重要である。
* 胆道閉鎖では60日以内の早期診断及び治療がその予後を大きく左右するが、手術時期が月齢2以下の症例は約半数にすぎない現状がある。
* 新生児肝炎は予後良好な疾患として考えられているが、脂溶性ビタミン欠乏や肝硬変や肝癌を合併する症例がある。
* 近年明らかにされたシトリン欠乏による新生児肝内胆汁うっ滞 (NICCD)は、新生児胆汁うっ滞を合併する本邦の代表的な代謝性疾患である。同一遺伝子 (SLC25A13) 疾患である成人発症II型シトルリン血症 (adult-onset citrullinemia type II、CTLN2) との関連が重要な問題として残されている。NICCDは、新生児マススクリーニングで高アミノ酸血症あるいは高ガラクトース血症を認める症例の鑑別診断として重要である。
参考文献
★田澤雄作. 新生児胆汁うっ滞―新生児肝炎及びシトリン欠損による新生児肝内胆汁うっ滞の臨床を中心として. 日本小児科学会雑誌 2007;111:1493-1514.
表.新生児及び乳児早期に閉塞性黄疸を示す疾患
| 肝外性 | 胆道閉鎖 総胆管のう腫(総胆管拡張症) | |
| 肝外・肝内性 | 徴候性肝内胆管減少症 (Alagille 症候群) | |
| 肝内性 | ||
| 特発性 | 新生児肝炎 | |
| 遺伝性・代謝性疾患 | 進行性家族性肝内胆汁うっ滞 FIC1欠損症 PFIC1 (Byler 病) BRIC1 (良性反復性肝内胆汁うっ滞) BSEP 欠損症 PFIC2/BRIC2 MDR 欠損症 PFIC3 胆汁酸代謝異常 3β-hydroxy-Δ5-C27-steroid dehydrogeenase/isomerase欠損症 Δ4 -3-oxosteroid 5β-reductase欠損症 蛋白質アミノ酸代謝異常 シトリン欠損症 (NICCD) 遺伝性チロシン血症I型 Arginase 欠損症 脂質代謝異常 Niemann-Pick病 (type C) Gaucher 病 Wulman 病 脂肪酸代謝異常 糖質代謝異常 ガラクト-ス血症 果糖不耐症 糖原病IV型 その他 アルファ1 - アンチトリプシン欠損症 膵線維嚢胞症 先天性肝線維症 Caruli 病 新生児ヘモクロマトーシス Zellweger 症候群 Aagenaes 症候群 |
|
| 内分泌疾患 | 甲状腺機能低下症、下垂体機能低下症 | |
| 染色体異常ほか | Down 症候群 Trisomy E Leprechaunism | |
| 感染症 | ||
| 細菌 | 敗血症 尿路感染症 梅毒、結核、リステリア | |
| ウイルス | CMV 風疹ウイルス HSV コクサッキ-ウイルス エコ-ウイルス HPV(B18) 水痘ウイルス B型肝炎ウイルス HHV6 HIV |
|
| その他 | トキソプラズマ、真菌、寄生虫 | |
| 薬剤性 | ||
| その他 | 非徴候性肝内胆管減少症 新生児ループス 静脈栄養 ランゲルハンス細胞組織球症Familial erythrophagocytic lymphohistiocytosis ショック 低灌流 腸管閉塞 多脾症 |
* 治療可能な疾患として、Wilson病や自己免疫性肝炎は重要であるが、Wilson病は2歳以降の発症、自己免疫性肝炎は(新生児ループスを例外とし)報告がない。
* 間接型高ビリルビン血症の病因として、生理的黄疸、溶血性黄疸、母乳性黄疸、体質性黄疸(Gilbert症候群及びCriggler - Najjar 症候群)があげられるほか、腸管イレウス(腸管閉鎖や幽門狭窄症)がある。
* 非胆汁うっ滞性黄疸の病因としては、Dubin-Johnson症候群、Rotor症候群があげられる。
Copyright©2011 Alagille syndrome and infantile cholestasis in Japan. All Rights Reserved.