OTA 経テント法
Occipital Transtentorial Approach
山本哲哉も記載しています
解剖学的な応用範囲
松果体,中脳内部,四丘体槽,上小脳槽,小脳上面,第3脳室後半部,迂回槽後半部,視床後内面(第3脳室面)
経テント法は,松果体腫瘍の手術で有名なのですが,様々なテント直下病変に応用できます。中脳と小脳腫瘍の手術ビデオをのせました。
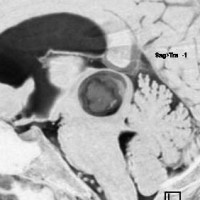
2008年の中脳毛様細胞性星細胞腫の手術ビデオ
左は術前,右は手術直後のMRIです。このビデオを見て,およその手技の順番のみ把握して下さい。
ここをクリックするとビデオ1
ここをクリックするとビデオ2が見えます
2016年の小脳腫瘍の手術ビデオ
小脳上面の小児の毛様細胞性星細胞腫です。経テント法以外では小脳損傷を免れません。OTAが必須の手術法です。
ここをクリックするとビデオが見えます
松果体腫瘍の手術の手技 technical note for pineal tumor
いろいろなものを書くと混乱するので,これから下は主として松果体腫瘍の手術ついて書きます,松果体腫瘍が一番難しいので,これを応用してください
解剖学用語は日本語と英語が交じっていますが,日常的な手術室会話で使いやすい方を用いています
概念的に大切なこと
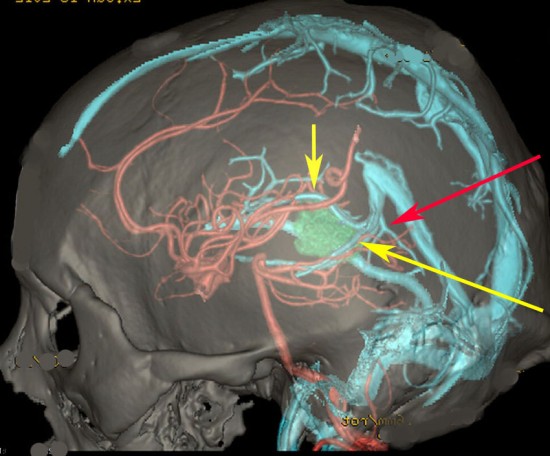
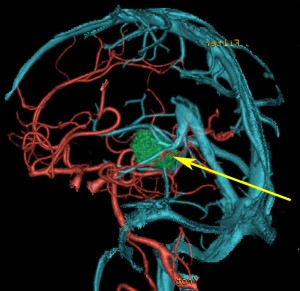
松果体腫瘍へのOTAのルートです。occipital transtentorial apporachというのは黄色の矢印に沿ってガレン大静脈の下に入る方法であり,そこから松果体部を通って第3脳室内へ直線的な視野が展開します。
一方,赤の矢印に沿ったルートは parieto-occipital transtentorial approachです。このルートでは内大脳静脈 internal cerebral veins を見ることがかなり難しいです。更に,第3脳室に入るためには脳梁膨大部 spleniumを切断する必用があります。ただし,小脳上部や第4脳室を見るときにはparietal寄りのルートを使います。
この2つのルートを混同している脳外科の先生はとても多いと思います。OTAとは,外後頭隆起を削除して,後頭極(後頭葉)を牽引して,テントの全長を切開しなければ遂行できない到達法であることを認識して下さい。
さらに要点としては,静脈洞交会 confluence に近いところに視軸がくるので,横静脈洞と上矢状静脈洞の交点のギリギリまで硬膜切開をする必用があります。松果体部から第3脳室に入るためにはローゼンタール静脈を十分剥離して可動化し,左右の術野展開をして行きます。
もっとも高度な知識
後ろの方にある,脳槽の開放の順番が理解できたら達人です
実際の手術手技の順序
左右,どちらから入るか?
後頭葉の先端 occipital poleを外側に牽引して大脳半球間裂の片側を広げてスペースを作るので,上矢状洞と後頭葉の間が広がれば術野は広がることになります。後頭葉はかなり牽引できますが,矢状洞は動きません。
上矢状洞が左に屈曲していれば右後頭部から入ります(中断の図)。右側から入れば,右の外側(右視床や右脳迂回槽)が正中(矢状洞)側から見やすくなります。対して左側を見るときには後頭葉面からの視野になります。
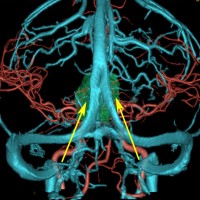
静脈洞交会に入る前の矢状洞にはさまざまな形態があります。左の画像は二股に分かれて,左右の横静脈洞が繋がる福路があります。この要な時には左右どちら側の開頭を行っても同じです。
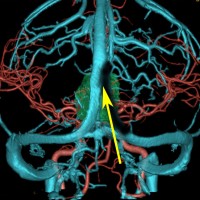
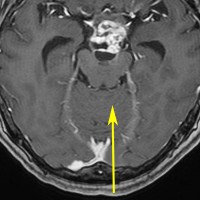 もし,このように矢状洞が左に寄っているタイプであれば,右後頭開頭をして,右の後頭極を牽引して,大脳半球間裂の右側から入った方が有利です。理解しやすいように左右反転していますので,MRIは左右逆でみてください。
もし,このように矢状洞が左に寄っているタイプであれば,右後頭開頭をして,右の後頭極を牽引して,大脳半球間裂の右側から入った方が有利です。理解しやすいように左右反転していますので,MRIは左右逆でみてください。
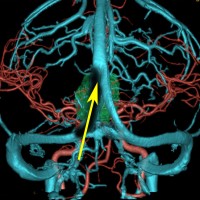
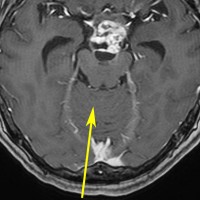 逆に,矢状洞が右に寄ってるのであれば,左後頭開頭をして,左の後頭極を牽引して,大脳半球間裂の右側から入った方が,松果体部などの中心構造はよく見えます。右利きの術者は左後頭開頭の方が右手を第3脳室上壁に入れやすいです。
逆に,矢状洞が右に寄ってるのであれば,左後頭開頭をして,左の後頭極を牽引して,大脳半球間裂の右側から入った方が,松果体部などの中心構造はよく見えます。右利きの術者は左後頭開頭の方が右手を第3脳室上壁に入れやすいです。
体位
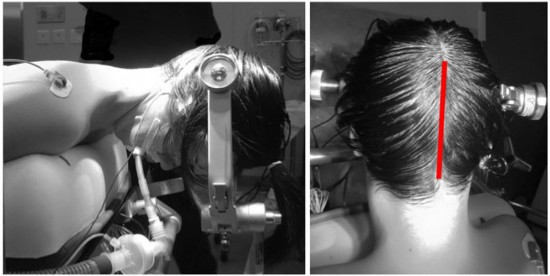
体位は工夫する必要もなく,単なる腹臥位で十分です。これが一番楽な体位ですし,どのように大きな松果体腫瘍でも脳ベラ brain retractorをほとんど使用しないでも摘出できます。体を側臥位にしたり,上肢を落としたり,頭部を回旋させたりする必用は全くありません。逆にそうしない方が展開は楽です。日本の脳外科の教科書にある記述とは異なるものです。術者は開頭側に立ち,ほとんど真横から手術操作することになります。ベッドは回旋 rotationすることもあるので体側支持器で支えておきます。
手術中の体位変換は主として,静脈からの出血をコントロールするための,頭部挙上です。静脈出血が予想される場面ではベッドコントロールで頭部を上げます。それを予想して体をベッドに固定してください。注意することは,頭部の挙上によって固定された頭と固定されていない体の間で頚椎が牽引されることです。髄液排出によって大脳が落ち込みすぎたり架橋静脈が過度に進展される場合には,脳圧・髄液圧・静脈圧を上げるために逆に頭部を下げます。
皮膚切開
剃毛せずに,後頭部正中を直線切開 straight linear incision します。この切開線はきれいに閉鎖できますから術後に創部が目立ちませんし,後頭部感覚障害もなく,僧帽筋損傷も無いので創部痛が少なく,もし皮下髄液漏が生じても自然治癒します。外後頭隆起の3cmくらい上を中心として長めの皮切を行うのがコツです。皮切を行ったら,両側の骨膜下を剥離 subperiosteal dissection してゲルピー開創器で広げます。
皮膚切開を開始する前にマンニトールの点滴を開始します。硬膜切開を終えた頃にマンニトールの効果が最大となるような時間の工夫をします。理由は,後頭葉を引いて髄液排出する時とテント切開する時に後頭葉の脳圧を下げるためです。
皮切と開頭(ビデオはここをクリック)
開頭
- 要点は,内・外後頭隆起のドリルによる削除です
- 目的は,硬膜と頭蓋骨内面を剥離するためです
ビデオでは外後頭隆起部のドリル削除のみでの左寄りの両側後頭開頭を見せていますが,無理なら頭頂側の上矢状静脈洞の直上にバルホールを一つおいてもいいでしょう。
留意点は,静脈洞交会とアプローチ側の横静脈洞の露出です。このくらいまで広くしませんと,第3脳室上壁を見るときに開頭縁の骨稜で尾側からの視野が制限されます。
ドリルで骨削除をする理由は,内後頭隆起と静脈洞交会の個体差が大きいからです。内後頭隆起の上半分は削除するのですが,大きな隆起や稜 cristaを形成していたり,上矢状洞やその副洞が骨内にトンネル状になっていることもあります。穿頭器 バルホールを用いれば静脈洞を損傷する可能性があります。
骨削除は,外後頭隆起から始めますが,その前にすることがあります。外後頭隆起というのは僧帽筋の起始部です。僧帽筋は筋緊張で外後頭隆起の骨隆起を高める筋組織です。ですから,僧帽筋力が強い人は外後頭隆起が発達します。外後頭隆起を削除するために,外後頭隆起に付着している若干の僧帽筋腱を剥離します。
ドリルは骨髄を削除するまでは5mm steel cutting barを用いるといいでしょう。頭蓋骨内板の骨皮質 cortical bone がみえたらcoarse diamond barに代えて硬膜(静脈洞壁)損傷を避けます。覚えておくことは,外後頭隆起の方が内後頭隆起より上方(頭側)にあることです。ですから外後頭隆起を削除していくと内後頭隆起の上半分が削除されます。内後頭隆起の下半分は削除する必要がありません。なぜなら静脈洞交会と横静脈洞は内後頭隆起の頂部より頭側にあるからです。横静脈洞より下方の後頭窩硬膜を露出する必要はないと覚えておくとよいでしょう。
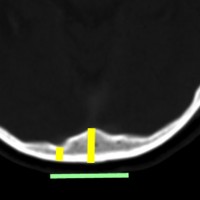 ビデオに見せているように下方から除いて横にドリルを動かしながら削除するのが効率的です。正中は内後頭隆起のためにとても深く厚い骨削除(黄色の線)となります。しかし,左右外側方向は後頭葉後頭極がありますので頭蓋骨が相対的に薄く硬膜がすぐにでます。両側の後頭極硬膜を確認しておいてから,内後頭隆起の深い骨稜を削除することが安全です。後頭極を覆う頭蓋骨の厚さには個人差があり,とても薄い骨の人がいますので気をつけます。緑の線の幅くらいを横に広く開けます。
ビデオに見せているように下方から除いて横にドリルを動かしながら削除するのが効率的です。正中は内後頭隆起のためにとても深く厚い骨削除(黄色の線)となります。しかし,左右外側方向は後頭葉後頭極がありますので頭蓋骨が相対的に薄く硬膜がすぐにでます。両側の後頭極硬膜を確認しておいてから,内後頭隆起の深い骨稜を削除することが安全です。後頭極を覆う頭蓋骨の厚さには個人差があり,とても薄い骨の人がいますので気をつけます。緑の線の幅くらいを横に広く開けます。
ドリルによる穿孔が終われば,硬膜剥離子 dissector で硬膜を骨内面から剥離 detouchします。この部位の上矢状洞と横静脈洞の外壁は丈夫なので滅多なことでは破れません。開頭の骨きりは上矢状洞をまたいで両側後頭部に行います。アプローチ側では横静脈洞を十分に露出します。この操作中に静脈出血が多い場合には,ベッド操作で頭部を挙上 head upして出血をコントロールします。硬膜露出した時にも静脈洞表面からの出血をコントロールできるので空気塞栓が生じない程度に微妙に調節します。
閉頭時に,骨削除で欠損した外後頭隆起部の骨は,骨屑とフィブリンで埋めるか,チタンメッシュ(プレート)で覆うか,バイオペックスなどの骨補填材を用います。
pitfall : 開頭を縦に7-8cmくらいと長めにする理由
一般的に,後頭葉表面の静脈は集合して大脳半球間烈に近い部分で頭頂側へと走行し,大きな架橋静脈 bridging veinとなって上矢状静脈洞へと流入します。硬膜の下にあるこのbridging veinの位置まで開頭を広げておくようにします。なぜなら,後の後頭葉牽引の時,あるいは脳室から髄液が排出され後頭葉がshrunkして沈み込んだ時に,静脈の引き抜き損傷があるからです。この静脈からの出血は,のちのち腫瘍摘出している時にも突然に生じます。止血しようとした時に,上矢状静脈洞への流入部で出血していることが多いので,フィブリンサージセルで圧迫止血しようにも,開頭がこの静脈の位置まで及んでいないと止血操作ができません。硬膜切開ではこの架橋静脈を露出しませんから,手術中は常に硬膜下にあり見えません。
硬膜切開のまえの減圧,閉塞性水頭症があるとき
すでにシャント術や第3脳室開窓術がなされている時は問題ありません。高度の閉塞性水頭症がある場合には,できればナビゲーションを用いて,側脳室後角を穿刺しドレナージを留置して減圧します。でも軽度の水頭症であれば必要ありません。
硬膜切開
硬膜切開は,後頭葉の後頭極(矢状静脈洞と横静脈洞の交点にあります)を十分に露出するように行います。正中では上矢状洞を,テント側では横静脈洞を翻転できるくらいまで,ギリギリに硬膜を切り込みます。静脈洞に近いところまで硬膜を切開して行くと,静脈洞側壁では硬膜が厚くなり2枚になるのがわかりますからそこで止めます。誤って(というか意図的に)静脈洞を切開してしまって静脈性出血が生じた場合には,硬膜切開断端を縫合して止血します。止血剤を当てても止まりませんし,後に視野の邪魔になります。出血が多い場合にはベッドコントロールで頭部を挙上すれば,慌てないで縫合ができます。
硬膜切開の後で,静脈洞の表面を薄いサージセルで覆ってにじむような出血を止めておきます。また前述の頭頂側にある脳表架橋静脈を硬膜の下から覗いて,静脈が矢状洞に入るところでフ,ィブリンサージセルを巻き付けておきます。これは静脈の補強になり,静脈が避けることを防ぐことと,静脈圧の低下により静脈流が無くなったときに静脈が細くなって血栓性閉塞するのを予防することにもなります。
後頭葉の牽引と髄液吸引
脳ヘラ固定器をセッティングします。脳ヘラはテント切開を行うまで使用しますが,その後のクモ膜切開や腫瘍摘出の時には不要となります。まず,後頭葉を引いてテントと大脳鎌の接点にある直静脈洞を探します。直静脈洞はうす青く透けて見えることもありますが,大脳鎌とテントと同じ色で全く見えないこともあります。静脈洞壁の硬膜の厚さによる差です。解りにくければ,ドップラーサウンドを聞くと簡単に位置がわかります。
直静脈洞を上方に辿って行くと,テント縁 free edgeに出ますが,これがまた解りにくいです。この辺かなと思ったら,脳梁膨大部 splenium が見えていないかどうか探します。galenic cisternのクモ膜は白濁していて静脈などは透けて見えませんから,それより吻側に脳梁が見えて来るはずです。脳梁は特有の白っぽい色調をしているから認識できるでしょう。脳梁の表面にはparacallosal cisternがあります。広いのは帯状回と脳梁の接点ですからやや外側のところでクモ膜を切開します。この部分では間違っても脳梁表面を少し損傷するだけなので心配は要りません。クモ膜が切れるとジワーーーッと髄液がにじみ出てきます。ザッとはでませんのでしみ出すような髄液を辛抱強く吸引します。少しづつ後頭葉のtensionが緩んでくるのが解るはずです。paracallosal cisternを長めに開いておくと,脳梁と帯状回の間の癒着が剥がれて後頭葉の牽引が容易になります。
この時に気をつけなければならないのが,脳ヘラにでの後頭葉牽引による内後頭静脈 internal occipital veinsの引き抜き損傷です。この後頭葉鳥距溝 calcarine sulcusに沿う導出静脈は,後頭葉から離れガレン大静脈,内大脳静脈 ICV,ローゼンタール静脈のいずれかに流入し,個体差が大きいものです。internal occipital veinを損傷すると後頭葉内側面の静脈梗塞となり,視野欠損が生じます。このinternal occipital veinはparacallosal cisternを開いて行くと後頭葉内面からがレン大静脈の方へ伸びるのが見えてくることもありますが,厚いクモ膜で覆われてはっきり視認できないこともあります。厚いクモ膜に覆われているうちは引き抜き損傷は生じませんが要注意です。
なぜgalenic cisternを開かないかというと,慣れていないと危険だからです。この部分のクモ膜は厚く白濁していることが多いのでクモ膜の下にある,ローゼンタール静脈,内後頭静脈,後大脳動脈の分枝がはっきり見えず,クモ膜切開の時に損傷してしまうことがあるからです。もちろんガレン大静脈やローゼンタール静脈をこの時点で傷つければゲームオーバーです。逆に,かなり手慣れた術者,これらの血管が透けて見える場合には,galenic cisternとambient cisternを直接開けた方が髄液吸引除圧は手っ取り早く行えるでしょう。
テント切開
後頭葉を牽引して直静脈洞 straight sinusを再確認します。テント切開は横静脈洞(静脈洞交会)にできる限り近いところからはじめて,直静脈洞に沿って,ガレン大静脈にできるだけ近いテントのfree edgeまで切断します。もちろん,静脈洞に近づけば出血の危険があるのですが,遠ざかればその後に術野が制限されます。ギリギリのところで頑張ります。
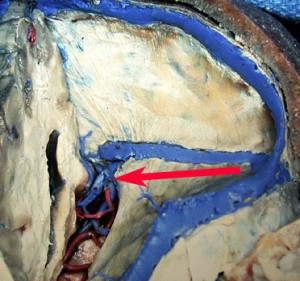 左の後頭葉を取り除いて,大脳鎌と直静脈洞とテントを見ています。テント切開は直静脈洞に近いところで縦にできるだけ長くします。テント縁ではガレン大静脈に近づきますから慎重に。
左の後頭葉を取り除いて,大脳鎌と直静脈洞とテントを見ています。テント切開は直静脈洞に近いところで縦にできるだけ長くします。テント縁ではガレン大静脈に近づきますから慎重に。
テント切開が短いとこのアプローチは成立しません。
直静脈洞 straight sinusは青く視認できることが多いのですが,大脳鎌とテントと同じ色調で全く見えない時もあります。その時には,ドップラーを用いて位置を確認しておくと安心感が出ます。大きなlake上でも流音がします。
テント内部には直静脈洞と横静脈洞に続く硬膜静脈とdural sinus lakeがあります。テント切開でもっともやっかいなものです。真っ青に見える大きなlakeは切開するとすごく出血しますから避けられれば避けます。でもそこを切らないとテント切断が十分できない時には,勇気をもって切断します。
横静脈洞に近いところはlakeが大きければ避けて,切断を開始します。15番のメスをひっくり返して先端でテントを撫でるように切ると切断しやすいでしょう。テントは厚いのでなかなか切り抜けません。切り続けると後頭窩小脳表面のクモ膜がわずかに見えてきますからそこでメスを止めます。この時,硬膜から静脈出血してもあわてません。まず大きめのハサミを使用して,テントを直静脈洞の5-7mmくらい外側で縦にざっくり10mmくらいは切断します。それからテントの両断端を太めのバイポーラで挟んで強い出力で凝固すると容易に止血できます。同じ操作を続けてテント縁まで至ります。途中で大切なことは,硬膜から静脈出血してもあわてずに,ハサミでテント切開をして,十分な距離を切ったところでテント切開断端を焼くということを繰り返すことです。テントの緊張が強いとテントの断端をバイポーラで挟んで焼いても止血しづらいからです。クリップなどを使用する必要は全くありません。
lakeあるいは硬膜静脈からの出血がバイポーラで凝固しても止血できない時には,テント断面に大きな孔(出血口)が開いているはずです。その孔から十分は慣れたところまでテントを切開して余裕をもった後に,サージセルを小さく丸めたものにフィブリノーゲン(いわゆA液,青ベリ)をし浸して孔につっこみます。数秒抑えればそれだけで止血できます。直静脈洞にとても近いところで大きなvenous lakeを切ってしまった時には,縫合する必要があるかもしれませんが,そんなことはほとんどあり得ないと考えておいてもいいでしょう。万一の時には,ベッド操作でhead-upしてまず静脈圧を下げて止めてしまいます。空気塞栓が生じないギリギリでは,少しは出血するのですが,何とか縫合はあるいは硬膜クリップによる止血は可能でしょう。ちなみに私は硬膜クリップの用意はしません。
テント縁の裏側(小脳面)に,SCAからテントを栄養する細い動脈 tentorial branch of SCAが入ってきます。切ると若干の動脈出血が生じますが,簡単に止血できます。
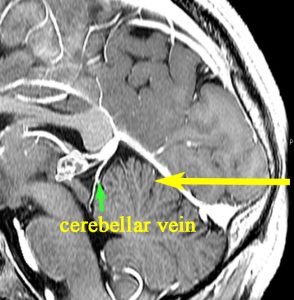
pitfall:テントに流入する小脳静脈
小脳上面から大きな静脈がテントに流入し,テント内硬膜静脈となり直静脈洞に入ることがあります。有名なsuperior vermian veinは,precetral cerebellar veinに合流するので問題はありません。注意するべきは,テントに入る小脳半球上部の血流を集める静脈です。これはテントの裏面(小脳側)にあるので,テントを切開している時に視認できません。ですから,テント切断をしている時に,大きな硬膜静脈がありそうな時には,裏側には小脳静脈があるかもしれないと考えます。テントごと切断すると,術後に小脳半球上部の静脈性梗塞を生じて小脳浮腫となることがあります。私の経験では,小脳腫脹で脳ヘルニアを生じたり,小脳梗塞で失調症を残すというようなことはありませんでした。
なぜテントを長く切断するか
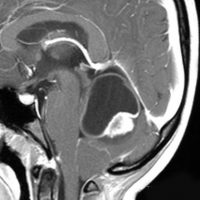
小さな松果体奇形腫です。
OTAでこの奇形腫を見ようとする場合に,テントを静脈洞交会の低い位置まで切断しなければ,直静脈洞の横から松果体部をみることはできません。また,黄色の矢印の方向に視野が入るので,まず最初に邪魔になるのは小脳上極です。上小脳層を左右ともに十分剥離すると,小脳が可動化して,その向こうに,precentral cerebellar veinが見えます。このveinをガレン大静脈への流入部から小脳前面に沿って剥離していくと,小脳上極がさらに可動化して松果体への視野が開ます。
松果体腫瘍の手術では,中脳背面を見る必要があります。特に上丘とそれに連続する後交連 posterior commissureを十分に観察するために周囲組織の剥離を行います。具体的には迂回槽と下丘の周囲のクモ膜組織を剥離します。対側中脳と迂回槽を見る時に妨げになるのが,緑の矢印で示した直静脈洞です。テントが長く切断してあって直静脈洞が大脳鎌と一緒に動かせると対側を見るのがとても簡単になります。
テント切開と上小脳槽の展開のビデオはここをクリック
テントの切断をしてから,直静脈洞を対側に脳ヘラでよけて,上小脳槽を開放しています。松果体腫瘍 PPTID が簡単にみえてきます。
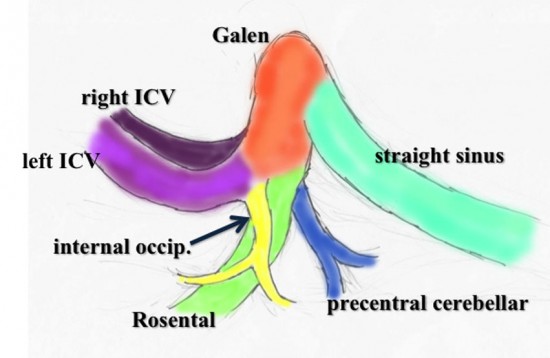
予備知識:galenic venous system
ガレン大静脈に流入する静脈系で剥離する必要があるのは,アプローチ側の内後頭静脈 ICV internal occipital vein,両側のローゼンタール静脈 basal vein of Rosental,前中心小脳静脈 precetral cerebellar vein,両側の内大脳静脈 ICVです。
この図は左後頭開頭で後頭葉を牽引して見える時の,galenic systemの各静脈の位置関係を示します。太さもこのくらいのものです。解りやすいように,少々parietal sideからみています。
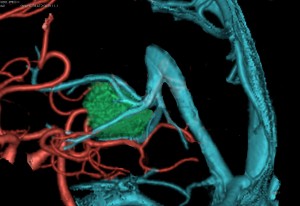 ガレン大静脈に流入する内大脳静脈 ICVとローゼンタール静脈とprecetral cerebellar veinの位置関係を俯瞰した図です。この例ではガレン大静脈と直静脈洞の接合部が高い位置にあります,galenic pointが高い,あるい接合部がsteep angleであると表現します。個人差が大きいものですが,galenic pointが高い方がガレンの可動性が大きくて手術はしやすいといえます。
ガレン大静脈に流入する内大脳静脈 ICVとローゼンタール静脈とprecetral cerebellar veinの位置関係を俯瞰した図です。この例ではガレン大静脈と直静脈洞の接合部が高い位置にあります,galenic pointが高い,あるい接合部がsteep angleであると表現します。個人差が大きいものですが,galenic pointが高い方がガレンの可動性が大きくて手術はしやすいといえます。
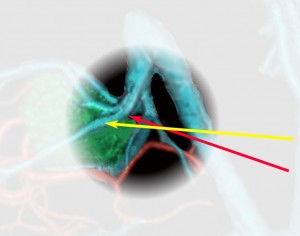 実際に見る静脈はこの領域です。図の説明は側方から見ていますが,手術では腹臥位で後頭極方向からみます。ですから,黄色の矢印の視軸でローゼンタール静脈を見るので,ローゼンタール静脈は術野の深いところに沈んで行くように見えます。同様に赤の矢印でICVを見ますから,ICVも深く沈んで行くように走行して行くように見えます。従って,両静脈を剥離して行くと手術操作野は深く深くなります。
実際に見る静脈はこの領域です。図の説明は側方から見ていますが,手術では腹臥位で後頭極方向からみます。ですから,黄色の矢印の視軸でローゼンタール静脈を見るので,ローゼンタール静脈は術野の深いところに沈んで行くように見えます。同様に赤の矢印でICVを見ますから,ICVも深く沈んで行くように走行して行くように見えます。従って,両静脈を剥離して行くと手術操作野は深く深くなります。
くも膜切開によるgalenic cisternの展開
予備知識 : quadrigerminal cistern = cisterna venae magnae Galeni
- 四丘体槽はガレン大静脈槽ともいわれます,英語で略してgalenic cistern
- galenic cisternの前面はquadrigerminal platesとpineal body,上面はtentoriumとsplenium,下面はcerebellar lingulaとsuperior medullary vellum 上髄帆です
- 外側で,ambient cistern 迂回槽との境界は定義されていません,あやふやです
- でも四丘体槽より外側はだいたいambient cisternです,trochlear nerve 滑車神経がある場所だから,実際はかなり深い
- supracerebellar cistern 上小脳槽はテントを切開しないと出てきませんし,precentral cerebellar veinより背側です
- quadrigerminal cisternというと四丘体槽の背側のみを意味しやすいので,galenic cisternと呼んだ方がでしょう,なんと言ってもガレン大静脈が中央にドンといるからです
- OTAの基本は,ガレン大静脈とその分枝 tributariesを剥離して可動化することにあります (mobilization of the galenic system)
- 要するに,上記のcisternsのクモ膜組織を徹底的に切り刻むのが大切です
- 可動化によって脳と静脈が動き,松果体への術野が大きく展開されます
- 私は教える時によくこう言います「galenとそのtributaryを徹底的に剥離して下さい」
開放する脳槽の順番
- 傍脳梁槽 paracallosal cistern
- 内後頭静脈の剥離 internal occipital veins
- ローゼンタール静脈 vein of Rosenthal
- 開頭側の迂回槽 ambient cistern
- 上小脳槽 supracerebellar cistern
- 対側の迂回槽 ambient cistern, contralateral side
- 対側のローゼンタール静脈 vein of Rosenthal, contralateral side
- 四丘体槽 quadrigerminal cistern
- 中間帆槽 velum interpositum cistern
1. 内後頭静脈とローゼンタール静脈の剥離
まず最初に,internal occipital veinの剥離を行います。次いで,小脳上面のクモ膜を切開することによってsupracerebellar cisternが開放されて後頭葉の牽引がかなり楽になります。
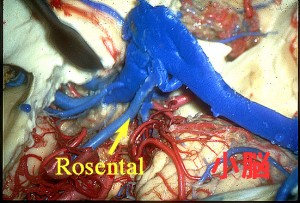 ローゼンタール静脈の背側を開けて静脈の位置を確認しながら,剥離して行くとやがてambient cisternの中に入って行きます。上丘がみえて下丘がみえ,下丘の外側の深いところで,滑車神経 trochlear nerveが確認できます。必ずしもこの時点でtrochlear nerveを確認しなければならない訳ではありません。
ローゼンタール静脈の背側を開けて静脈の位置を確認しながら,剥離して行くとやがてambient cisternの中に入って行きます。上丘がみえて下丘がみえ,下丘の外側の深いところで,滑車神経 trochlear nerveが確認できます。必ずしもこの時点でtrochlear nerveを確認しなければならない訳ではありません。
2. precental cerebellar vein は切断してもよいか?
かなり太いと感じられるprecetral cerebellar veinでも,おそらく切断してもよいです。切断の方法などは,静脈切断という項目が別ページにあるので読んでみてください。ただし,上述のテント切断のところで,テント下面に流入する大きな小脳架橋静脈を切断した場合にはその限りではなく,小脳上半部の静脈還流が鬱滞して小脳腫脹を招くリスクがあります。
小さな松果体腫瘍やのう胞性の松果体細胞腫ではprecentral cerebellar veinを温存して手術を終えることができます。しかし,大きな奇形腫や出血が著しいPPTIDなどでは腫瘍摘出する前にprecentral cerebellar veinを切断してしまった方がよいです。precentral cerebellar veinを温存したまま腫瘍摘出をすると,腫瘍導出静脈であるpineal veinがガレンあるいはICVに流入するところで切断するときに邪魔になります。
ガレン大静脈に近い部分のprecentral cerebellar veinの周囲のくも膜組織をていねいに剥離します。分枝を可能な限り温存しますので,ガレン大静脈にできるだけ近いところで切断します。切断する前にバイポーラでprecentral cerevellar veinを焼灼しますが,焼きつかないように気を付けるのはるのは当然です。
3. ICVとcisterna velum interpositum (velum interpositum cistern)
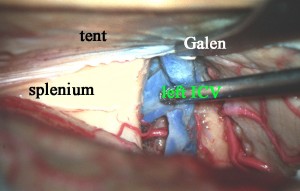 spleniumを持ち上げるか,ガレン大静脈とICVの交会部を押し下げると,velum interpositum cisternが開きます。
spleniumを持ち上げるか,ガレン大静脈とICVの交会部を押し下げると,velum interpositum cisternが開きます。
中間帆槽 velum interpositum cisternは,手綱交連 havenular commissureからモンロー孔まで,脳梁の下面で中間帆(中華飯ではありません)velum interpositum (第3脳室上壁)の間のことを言います。この脳槽の中に重要なICVは位置しています。
havenularは松果体の吻側にあるのですが,松果体腫瘍の時には目視できたことがありません。velum intepositiumは,ICVの下面にありかつ松果体の上表面に存在します。ですから,松果体腫瘍とICVを剥離する時のplainになります。
重要:腫瘍静脈の切断
松果体腫瘍の手術ではこの操作での事故が最も多いといえます。内大脳静脈 ICVの損傷で多量の出血を生じて,深部脳静脈梗塞,視床中脳損傷,手術中の脳腫脹などの重大な事態を招くことがあります。
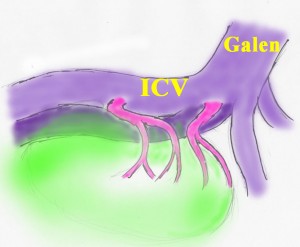 腫瘍からの導出静脈のイメージ図です。松果体腫瘍なので,松果体静脈 pieal veins(赤くぬった静脈) から導出されます,ガレン大静脈の腹側,ICVの腹側に還流します。松果体静脈の他にも第3脳室上部の静脈がICVに腫瘍静脈となって複数還流しています。
腫瘍からの導出静脈のイメージ図です。松果体腫瘍なので,松果体静脈 pieal veins(赤くぬった静脈) から導出されます,ガレン大静脈の腹側,ICVの腹側に還流します。松果体静脈の他にも第3脳室上部の静脈がICVに腫瘍静脈となって複数還流しています。
問題は,これらの静脈が腫瘍表面からいきなりガレンやICVに入ることです。
全ての手術操作を通してもっとも困難な部位であり,この部分が上手に剥離できないと,「腫瘍部分摘出」という結果になります。一方,この静脈を切断し損なったりちぎってしまうと,ICVからの大量の出血を招き,手術死亡や視床の大きな梗塞などの重篤な合併症を生じます。
4. 松果体腫瘍への腫瘍動脈 feeding arteries
medial posterior choroidal arteriesが松果体腫瘍を栄養します。後大脳動脈のP2 segmentから出て,迂回槽を回り腫瘍の前方下外側から腫瘍に入ってきます。手術野の手前を視床方向へ剥離して行くとかなり深部に見つかります。ですから,松果体腫瘍の手術で最初にfeederを止めるということはできません。要領としては,腫瘍表面にある小さな腫瘍動脈を追って行くとmedial posterior choroidal arteryの本幹の方に近づいて行くということです。対側のものは腫瘍をかなり摘出してからでしか確保できません。
P2 segmentからのみならずmedial posterior choroidal arteryは,parieto-occiptal artery, calcarine artery, splenial arteryからも分枝します。これらはより浅い部位で確保できます。
このmedial posterior choroidal arteryの本幹をバイポーラなどで焼灼してしまうと,支配領域の梗塞を生じます。中脳視蓋 tectum, 中脳被蓋 midbrain tegmentum, 視床内側後部 posterior thalamusなどです。視床梗塞は多くの場合は重篤な術後合併症となりませんが,眼球運動障害が不可逆的になることがあります。
5. 後交連 PC posterior commissure
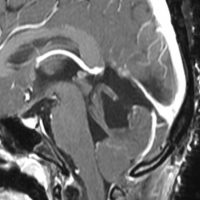
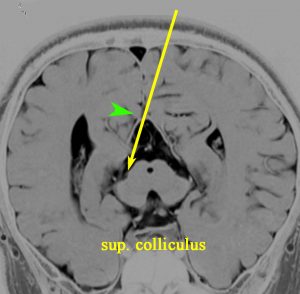
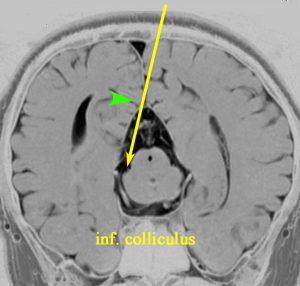
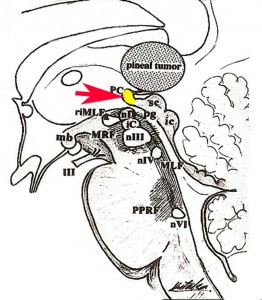 松果体腫瘍が上丘を圧迫して眼球運動障害を呈することは良く知られています。実際に松果体腫瘍の手術で上丘を損傷することはほとんどなく,術後に残る微妙な複視は,後交連 (PC posterior commissure) の損傷によって生じます。左の画像のように,松果体腫瘍が第3脳室方向に伸展増大すると後交連を圧排して,後交連は扁平化します。手術中には,上丘の奥に,上丘と連続して白く薄い脆弱な白質組織が見えます。それが後交連です。左右にも長い白質組織なので,腫瘍底面から非常に慎重に剥離する必要があります。後交連の剥離が終わると第3脳室内の髄液腔に抜けます。
松果体腫瘍が上丘を圧迫して眼球運動障害を呈することは良く知られています。実際に松果体腫瘍の手術で上丘を損傷することはほとんどなく,術後に残る微妙な複視は,後交連 (PC posterior commissure) の損傷によって生じます。左の画像のように,松果体腫瘍が第3脳室方向に伸展増大すると後交連を圧排して,後交連は扁平化します。手術中には,上丘の奥に,上丘と連続して白く薄い脆弱な白質組織が見えます。それが後交連です。左右にも長い白質組織なので,腫瘍底面から非常に慎重に剥離する必要があります。後交連の剥離が終わると第3脳室内の髄液腔に抜けます。
左の図は,眼球運動に関わる中枢と神経を表したものですが,PTAの手術で損傷するのは,PC 後交連とSC 上丘くらいなもので,上丘は丈夫な組織なので,術後合併症である複視は後交連損傷であることが多いのです。
6. 中脳中心灰白質 periaquedactal gray matter
疼痛抑制系、恐れや不安、発声、性行動の制御、情動行動、心血管系、体温調節、上方注視機構などがあるとされています。中脳水道の入口部に腫瘍が食い込むことが多いので,OTAでのperiaquedactal gray matterの損傷は少なくありません。手術後に,高度の上方注視障害(パリノー現象),視床痛のような半身の疼痛,情動行動の異常による認知機能異常,体温調節障害などを生じる可能性があります。
また後日,続きを書きます。