外側後頭下開頭 lateral suboccipital craniotomy
- 脳神経外科の手術では前頭側頭開頭 pterional approach に次ぐ基本的な手術です
- 後頭窩の病変はこの開頭法でほとんど手術できると言っても過言ではないでしょう
- また重要なことは,頭蓋底手術の手技はこの外側後頭下開頭の延長と言えるものです
- ですから,外側後頭下開頭を極めれば頭蓋底手術を究める道に通じます
ここをクリックするとビデオがみれます
棚橋邦明先生の編集です,9分くらいです
体位
私は脇枕を入れるだけの単純な側臥位でしています。パークベンチは面倒なので応用しないのですが,パークベンチで体位をとる施設が多いでしょう。頭部は回旋せずに水平とします。大切なことは,S状静脈洞の位置を心房の位置より可能な限り挙げることです。これで静脈出血が防げます。開頭を終わった時にS状静脈洞を観察して,S状静脈洞を覆う硬膜の拍動が見えるくらいの頭位が理想的です。このくらいの挙上では静脈洞内圧が陰圧になるので,空気塞栓が生じないように頭の高さを適宜,ベッド操作で調節します。
皮膚切開の要点(後頭神経を損傷しないのが大切)
retroauricular curvilinear skin incision
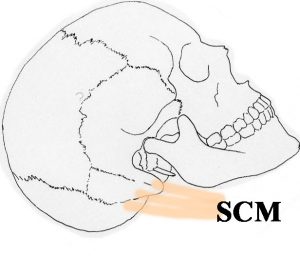 胸鎖乳突筋(SCM)を前方に翻展するための皮膚切開を考えます。SCMの腱 tendon は,乳様突起の先端前側から乳様突起全体,後頭骨 superior nuchal lineに付着します。
胸鎖乳突筋(SCM)を前方に翻展するための皮膚切開を考えます。SCMの腱 tendon は,乳様突起の先端前側から乳様突起全体,後頭骨 superior nuchal lineに付着します。
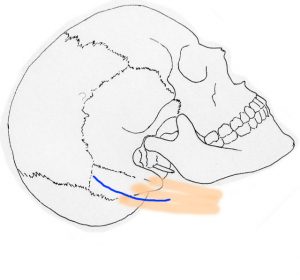 乳様突起の後方に図の青いラインのような皮膚切開をおきます。直線ではなくて後方凸のゆるい弧状切開 curvilinear incision とします。目安としては,乳様突起の後縁から一横指 1-1.5cm くらいで,superior nuchal lineより3-4cmくらい上方から,乳様突起の斜め下あたりです。横静脈洞を露出したい場合には上前方へ伸ばします。
乳様突起の後方に図の青いラインのような皮膚切開をおきます。直線ではなくて後方凸のゆるい弧状切開 curvilinear incision とします。目安としては,乳様突起の後縁から一横指 1-1.5cm くらいで,superior nuchal lineより3-4cmくらい上方から,乳様突起の斜め下あたりです。横静脈洞を露出したい場合には上前方へ伸ばします。
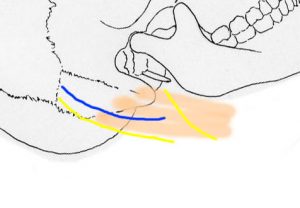
なぜこのような位置になるかというと,後頭神経と大耳介神経を切断しないためです。黄色で描いたのが皮神経で,これを横切らない切断しない皮切を設計します。小後頭神経と大後頭神経にはかなりのバリエーションがあり,太さと位置はさまざまです。胸鎖乳突筋の後縁に沿う太い皮神経を温存します。
大耳介神経 great auricular nerve は耳介下端から斜め下に胸鎖乳突筋の上を走行します。後頭神経は,実は小後頭神経 lesser occipital nereveなのですが,これは胸鎖乳突筋の後縁を上行します。大耳介神経と後頭神経にはかなりvariationがあって,太い1本のものもあれば,この位置で多数に分枝しているものもあります。
両神経ともサイズはさまざまであり,大耳介神経が2本の本幹とか,小後頭神経が大後頭神経と同じくらい大きなサイズで広範囲を支配するとかあります。
頑痛としての後頭神経痛 occipital neuralgia, intractable pain
後頭神経痛は,外側後頭下開頭の大きな合併症といえるもので,頻度も低くありません。術後の患者さんがつらいと訴えても,執刀した脳外科医に自覚がなく,相手にされないこともしばしばです。かなり日常生活の支障になり数年以上この後遺症で苦しんでいる患者さんをたくさん見たことがあります。もちろん大切なことは,太い後頭神経を損傷しないことです。メスでシャープに切断してしまえば,無感覚となりシビレを訴えるだけかもしれません。ひどい痛みが残る場合は,後頭神経を焼灼してしまった時,後頭神経を皮下の縫合糸で縛った時です。閉頭皮膚縫合時に,皮下に隠れている後頭神経を糸で縛ってしまうと,絞扼性神経痛 entrapment neuropathy となります。これが最もひどい慢性疼痛の原因となります。
筋肉の展開
まずSCMの表面を筋繊維がきれいな筋状にみえるように露出して頭皮を剥いでいきます。皮切から後方へ向かうのみで前方は剥がしません。SCMの後縁を見つけるにはコツがあります。SCMの筋繊維の走行は必ずきれいに見えますから,よく観察しながら皮膚を翻展していくと後縁まで至ります。後耳介筋 posterior auricular muscle という小さな筋肉が見えることがありますがこれは切断します。SCMの後縁には後頭神経のmajor branchがありますので損傷しないように注意します。後縁まで至ったら,superior nuchal lineに付着するSCMのtendonを後頭骨から,鋭いラスパを用いてきれいに剥がします。骨面にtendon結合織が残らないようにします。それからSCMを前方に起こしていくのですが,下にある頭板状筋とは筋繊維の走行方向が40度くらい異なるのでSCM後縁が認識できます。 頭板状筋 splenius capitis muscle との間にはlooseなaleorer layerしかないので簡単に翻展できます。SCMと体格のよい患者さんではSCMの上縁は側頭筋の後縁と連続しています。
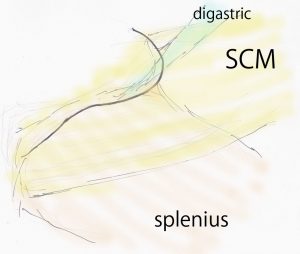
SCMとsplenius mの重なりのイメージです。筋線維の方向性が違うので見分けられます。両者が重なる位置がちょうど開頭する部位にあたります。
顎二腹筋はもっとも深いところにあります。
頭板状筋 splenius m は乳様突起後縁から第4頸椎の棘突起に停止する大きな筋肉ですから,これもていねいに乳様突起から剥離します。筋腱 tendonで強固にくっついていますから鋭いラスパで腱と骨膜を骨から綺麗に剥離するのがコツです。spleniusの起始部の下端から前縁をみていくと耳下腺の後部が露出されます。この時に、retromastoid emissary veinを切断することになり、orficeのところで止血するテクニックが必要となります。太い静脈では静脈洞を破ったような出血が生じることがあり、若い先生はビックリします。
この時に,その下面にある後頭下筋群(頭最長筋 longissimus capitis,上頭斜筋 superior oblique)はspleniusとは別々にしないで一塊にして後下方へと翻展します。この時の操作はすべて,単にラスパを使用して後頭骨から骨膜を剥がすような操作のみです。後頭筋群の骨膜が剥がれれば,大後頭孔の方向には脂肪組織が見えてきます。これで,superior nuchal line,乳様突起後縁,大後頭孔に近い骨面が露出できたわけで,外側後頭下開頭に必要な骨はみえます。
鋭いラスパは私が作った両端ラスパとして、藤田医科で購入できます。
もう一つコツがあります。splenius Mの起始部の前下縁は,乳様突起の下端の裏側にしっかりくっついています。ここは剥がしづらいのでハサミで,乳様突起先端から切り落とします。これをすることで後頭骨穹窿部が広くよくみえるようになります。三叉神経痛の手術ではここまでする必要はないのですが,小脳橋角部,小脳延髄角部病変に至るときはこれをしっかしします。この時に耳下腺の後縁がでます。またこの操作をしている時に,乳様突起先端の下には後頭動脈が露出されます。筋肉の腱を切断しようとして後頭動脈を切ってしまうことがありますので,注意。この操作をしておくと,硬膜内の操作の時に筋群で顕微鏡視野が制限されるということがありません。
retromastoid emissary vein の処置(ビデオはここをクリック)
この静脈は術前にthin-slice bone-window CTでよく見ておきます。太さも走行も個体差が大きな静脈です。なぜ大切かというと,S状静脈洞の後縁に流入するからです。根元で損傷すると,S状静脈洞を裂くという事態が生じます。でもこの導出静脈がうまく処理できないとS状静脈洞の後縁が露出できず硬膜展開が不利になります。
この静脈はSCMの下にあるのでSCMの翻展の時には問題となりません。splenius mを骨からはがそうとする時に見えてきます。骨膜を剥がしていくと骨表面で切れて,出血します。頭部を十分挙上できていればあまり出血しませんから,孔 orficeの周囲の結合織ををラスパで十分剥がしてから止血にかかります。大きな孔の時には,孔の中にサージセルを丸めたものにフィブリンのA液をつけて詰め込みます。可能な限りS状静脈洞の近くまで詰め込んでおくと,乳様突起を削除している時に骨内の導出静脈をドリルで削っても出血しませんのでとても便利です。孔が小さい時には骨蝋 bone waxを詰めます。
顎二腹筋 digastric muscle
splenius mを剥離する時に見えます。起始部が側頭骨乳突切痕 mastoid grooveにはまり込んでいるので,ちょっとだけ剥離しておきます。骨削除をする時に,mastoid grooveは少しだけ削るからです。
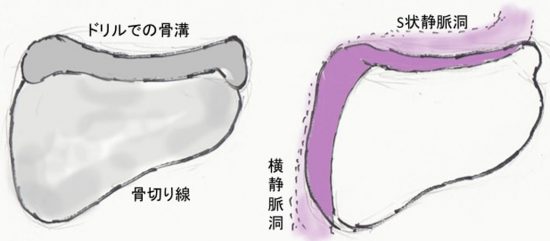
ドリルによるS状静脈洞後縁の露出
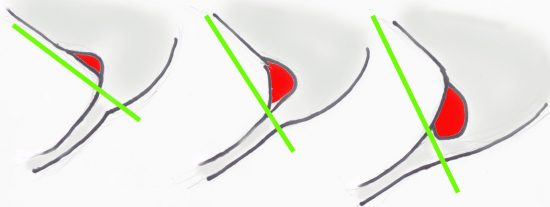
静脈洞後援の位置をしっかり把握して,ドリルで縦溝を掘ります。静脈洞と後頭下硬膜の境目を露出する必要があります。後頭骨表面を観察する時に,asterionという語彙は忘れたほうがいいでしょう。あまり役に立ちません。S状静脈洞の位置を把握することが極めて重要です。ナビゲーションを用いてもいいのですが,面倒です。静脈洞の位置は,thin-slice bone-window CTで推測することができます。S状静脈洞は側頭骨乳突部の下にあることもあれば乳突部にほとんど覆われていないこともあります。
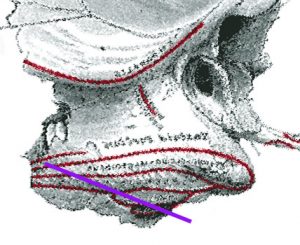
紫の線で示したように,S状静脈洞後縁は,側頭骨乳突部 mastoid portion の後縁のラインに約15-20度くらいの傾きです。よくある過ちは,S状静脈洞がmastoid processと平行に走行するとの思い込みで生じます。
頭側では乳突部 mastoid portionの表面を削除しますので,乳突蜂巢 mastoid air cells が開いてしまうことがあります。尾側では後頭骨穹窿部を削除することになります。
S状静脈洞の太さと盛り上がりは様々です。これもbone-window CTで読み取っておきます。骨解剖からいえば,sigmoid grooveの形態をみるということです。頭側では15mm以上の厚さもあれば,尾側では2mmくらいの薄いものもあります。また,sigmoid grooveが立っているものでは,骨皮質から静脈洞まで直ぐなので油断は禁物です。
最初はカッティングバー(スティールバー)の5mmくらいのものを用いて浅い骨溝を掘って,それからコースダイヤの4mm, 3mmで静脈洞壁まで至ります。コツは,静脈洞に近づくと色が変わってくるので,残った薄い骨を通して,静脈洞あるいは硬膜が見えてくることをしっかり認識することです。慣れないときは肉眼ではなくて,顕微鏡を使用するほうがいいでしょう。静脈洞硬膜を露出してもいいし,パリッと割れるくらいの薄いpaper-thin boneにしておいても良いです。
左図のようなものであれば,錐体骨後面をみるために静脈洞をほとんど露出する必要はありませんし,静脈洞損傷の可能性もありません。中図のようなものは普通のもので静脈洞後半部を露出してめくり上げるようにすれば,錐体骨後面が見やすくなります。右図のものが最悪の条件です。mastoid grooveが深く,後頭窩硬膜と鋭角になっていて,かつ後頭窩に大きくかぶっています。このようなケースで乳突蜂巣を深く削り mastoidectomy,S状静脈洞を完全に露出して,可動性をもたせて前方に移行させるということもできますが,侵襲が大きくなるのであまりお勧めできません。かなり難しい後頭窩腫瘍で必須な場合のみにします。
高さは横静脈洞 transverse sinusの一部が露出するところまでです。横静脈洞は丈夫な静脈洞なのであまり気にしないで,大きく露出してもいいでしょう。横静脈洞とS状静脈洞を露出して硬膜を翻展することで,錐体骨縁 petrous ridgeの視野が十分に得られます。
乳様突起の削除と乳突蜂巣の開放
少しだけair cellが開放されたときには骨蝋 bone waxでしっかり埋めます。それで髄液ロウは生じません。大きくatriumが開放された場合も問題ないでしょう。髄液漏が防げればいいのです。どうするかというと、硬膜縫合と髄液閉鎖をしっかりしすればいいのです。また、人工硬膜を使用しないで硬膜縫合をするためには、硬膜切開をするときに後頭窩硬膜を焼き縮めないことが重要です。硬膜切開の時にバイポーラで硬膜を止血しない。焼くと硬膜が収縮して閉鎖するときに縫合がしっかりできなくなります。硬膜切開の技術が、乳突蜂巣からの髄液漏防止の基本となっているのです。
硬膜剥離
S状静脈洞の後縁を露出した時にできた骨溝から,細い硬膜剥子を使用すれば硬膜は剥離できます。50代以降くらいの年齢では硬膜と後頭穹窿部の骨が癒着していますから無理はしません。癒着が強い場合には,穹窿部に一つバルホールを追加して十分に剥離します。
後頭窩に大きな腫瘍がある時や水頭症がある時には,脳表圧迫により硬膜剥離時に小脳表面の挫滅や硬膜下血腫を生じないように注意します。
後頭下開頭
上図にあるように横静脈洞を十分に露出できるように高さを考えながら,クラニオトームで骨切りします。一気にいけますが,途中で止めて尾側のS状静脈洞下端からの骨切りも加えると硬膜損傷の事故が少ないでしょう。
開頭の微調整
なかなか計画どおりの開頭はできません。S上静脈洞の後縁が出ていなかったら,コースダイヤ 3mmバーで残った乳様突起をさらに削除して露出します。横静脈洞が露出できていない場合も同様です。特に,S状静脈洞と横静脈洞の移行部は十分に出しておく必要があります。ここから錐体骨縁,錐体静脈をみる重要な視野となります。
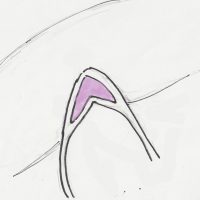
硬膜切開
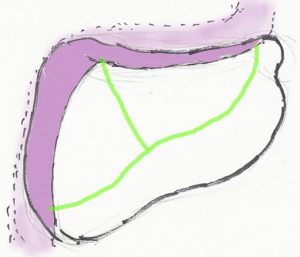
硬膜は左のような切開線が典型的なものです。静脈洞に切り入るくらいギリギリまで切開します。
特に,S状静脈洞と横静脈洞の曲がり角のところは深く切り入ります。
静脈洞が近づくと,硬膜が厚くなってきて2層になります。それをしっかり,認識できるところまで斬り込みます。
誤って静脈洞壁を切って出血しても大丈夫,縫合すれば簡単に止血できます。
静脈洞を誤って切ったとき,意図的に切開したとき
静脈洞を切ってしまって出血が生ても,あわてない,軽く抑えれば止まります。出血量が多い時にはベッド操作で頭部を挙上して調節します。
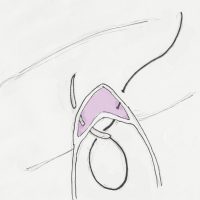
慌ててサージセルやゼルフォームなどを当てない,入れないことが大切です。出血が多いときにはコットンなどで押さえながら,縫合糸を用意します。4-0のナイロンなどで図のように縫合します。1針で縫合できます。
上記の縫合では静脈洞は閉鎖できるのですが硬膜が閉じてしまいます。切った部分の硬膜を開いたまま縫合止血する時には,上図のように2針使って縫合します。この手法を用いると,静脈洞の一部を硬膜と翻展できて,硬膜展開が広くなって深部の視野が開けます。静脈洞の一部を意図的にひっくり返すときも,この静脈洞切開と縫合を行います。出血するのでちょっと怖いかもしれませんが(^_^;) 慣れればなんということはありません(^o^)ノ
特に,横静脈洞からS状静脈洞曲がり角でこの方法を用いると,外側後頭下開頭での錐体骨縁への視野の展開が良くなり,錐体静脈,三叉神経,中脳側面がよく見えます。ですから,意図的に静脈洞を少し切断するということもします。でもほんの1mmか2mmくらいですが,それでもかなり違います。
髄液の排出
実は,髄液の排出は硬膜切開の前にします。といっても理解していただけないかもしれませんが,この手法を使う脳外科医は多いです。硬膜切開の第一刃目で,硬膜一緒に直下のクモ膜を切るのです。そうすると,小脳表面の脳溝からわずかな量の髄液が漏出します。このわずかな漏出で数mlの髄液が引ければ,それだけでも頭蓋内圧はかなり低下します。
それから,S状静脈洞の下端に向かって硬膜切開をします。この時点で,硬膜下に脳ヘラを挿入して小脳を除けながら,小脳延髄角槽の方向に吸引管を挿入することができます。この吸引管を差し入れる方向に関しては要領があるのですが,表現することは難しいです。大後頭孔方向に向かっていくというのがコツかもしれません。
小脳延髄角槽のクモ膜を破らないと大量の髄液は引けないのですが,コツがあります。髄液がほんの少し流れ出てくるなら,そこで1分以上ずっと待ちます。徐々に小脳表面圧が下がってきます。そこで,脳槽クモ膜が見えるようになりますから,クモ膜を細い吸引管の先で弾いてやれば,クモ膜が破れて一気に髄液が流出します。
硬膜の牽引展開
硬膜の翻展は限界まで行います。中途半端なゆるい硬膜展開はしてはなりません。気持ちとしては横静脈洞とS状静脈洞をひっくり返すくらいで硬膜を持ち上げます。硬膜に糸を通して頭蓋骨の外の筋肉に縫い付けて縛り上げるのが最も効率的です。