神経線維腫症 2型 NF-2
neurofibromatosis 神経線維腫症
- 親から子に遺伝(常染色体優性遺伝疾患)することもありますが,半分以上の患者さんは遺伝ではありません
- 3つの型があり,1型が96%,2型が3%,schwannomatosis (SWN) が1%未満です
- 1型 (NF-1 エヌエフワン) は,全身の皮膚にたくさんの小さな腫瘍(末梢神経線維腫)と茶色のシミのようなもの(カフェオレ斑)ができる病気です
- 1型 NF-2 はかつてフォンレックリング・ハウゼン氏病として知られていました
- 第17番めの染色体17qにあるNF1という遺伝子の変異でneurofibrominという蛋白が正常に働かなくなって起こる病気です
- 2型 (NF-2 エヌエフツー) は,脳神経と脊髄神経に神経鞘腫や髄膜腫がたくさんできる病気です
- 第22番めの染色体22qにあるNF2という遺伝子の変異でmerlinという蛋白が正常に働かなくなって起こる病気です
- 両方ともにある程度病気が重いと医療費が補助されます
- 1型の患者さん(数千人に一人)の方が2型(数万人に一人)よりかなり多いです
- 1型で治療しなければならない脳腫瘍はめずらしいですが,2型の脳腫瘍は治療を必要とすることが多いです
- いずれも良性腫瘍ですから治療をあわてる必要はありません
- 現代では治療法が発達しているのでどのような脳脊髄腫瘍になっても治療法はあります
- たくさん腫瘍があるといっても治療をしなければならないかどうかかなり慎重に考えることが大切です
- だいたいが良性腫瘍なので何もしないでおいても症状が悪くならないこともあるのです
- 2型にはたくさんの脳脊髄腫瘍ができるのですが,そのうちのどの腫瘍が大きくなるかは予測ができません
- 2型にできる両側の聴神経腫瘍の治療はとても難しいので,普通の脳外科医の先生には治療できませんからそれに詳しい専門家に相談しましょう
- 失明する危険は1型にも2型にもありますから,それに気づかない医師にはこの病気をみる力量はありません
- NF-2の治療にベバシズマブ(アバスチン)が注目されていますが効果は限られています
神経線維腫症2型には,医療費の補助があります
神経線維腫症1型 NF-1については他のページに書いてあるので,ここをクリック
神経線維腫症2型
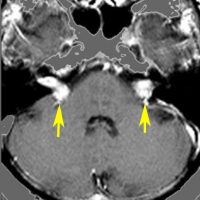
とても有名なのが両側の聴神経腫瘍で,診断基準に入ってます
- 脳と脊髄のさまざまな神経や髄膜にどこにでも腫瘍ができます
- ですから,発症するのは片耳の聞こえが悪いという症状からです,次いで,耳鳴り,フラツキ,頭痛です
- 聴神経以外の脳腫瘍は50%ほどの患者さんに,脊柱管内腫瘍は50%くらいの患者さんで発生します。
- 一番多いのが神経鞘腫で,聴神経(前庭神経),三叉神経などなどの脳神経や,脊髄の神経にもできます
- 二番目は髄膜腫で,脳や脊髄を被っている髄膜にできますが,頭の中でも脊柱管の中でもどこにでも発生します
- 髄膜腫症 meningiomatosis といって多数の髄膜腫がいたるところにできるというのもあります
- ほんの一部の患者さんで,脊髄の中には上衣腫 ependymoma が多発します
- これらの腫瘍は多発する(たくさんいっぺんに見つかる)のが特徴です
- 治療は,大きくなってくるあるいは症状を出してくるものだけにします
- 無症状の腫瘍に治療をすることは注意深くしなければなりません
- NF-2で神経鞘腫が多発すると,髄液吸収障害となり脳圧が高くなって急速に失明することがありますか,脳室が大きくなくてスリット型脳室でも脳質腹腔シャント術をしないと視力が救えません
- 耳も聞こえない目も見えないという事態になります
- これを知らない脳神経外科医はNF-2を診れません
合併する腫瘍の詳しい説明は別なページに書いてありますから以下の病名をクリックして下さい,聴神経腫瘍,その他の神経鞘腫,髄膜腫
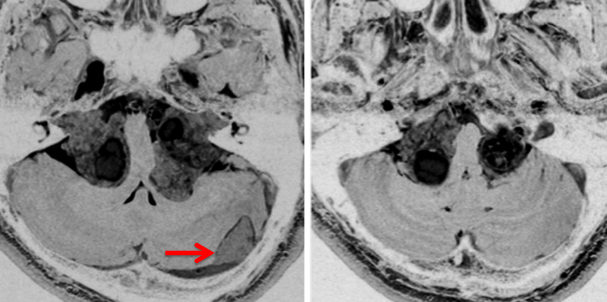
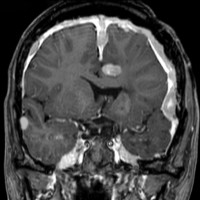
典型的なNF-2の患者さん
中心となるのは神経鞘腫と髄膜腫です。下のMRIは典型的な両側聴神経腫瘍と呼ばれる画像です。両側の内耳道から腫瘍(黒く見えるもの)が突出して,脳幹部を強く圧迫しているために脳幹部が縦長に変形してしまっています。この様にひどい脳幹部変形でもほとんど症状が無く暮らしていた患者さんです。赤い矢印で示すのは横静脈洞内から突出している髄膜腫です。
小脳橋角部腫瘍あるいは聴神経腫瘍と呼ばれるので,左右に一つずつの腫瘍かと思ってしまうのですが,実は違います。この患者さんでは,右側の小脳橋角部腫瘍は,三叉神経鞘腫,前庭神経鞘腫,蝸牛神経鞘腫,顔面神経鞘腫,迷走神経鞘腫,舌咽神経鞘腫,舌下神経鞘腫がすべて一塊になったものでした。ですからこの小脳橋角部腫瘍を摘出しようとすれば,上に書いた神経の麻痺は手術合併症として全部出現する可能性があります。
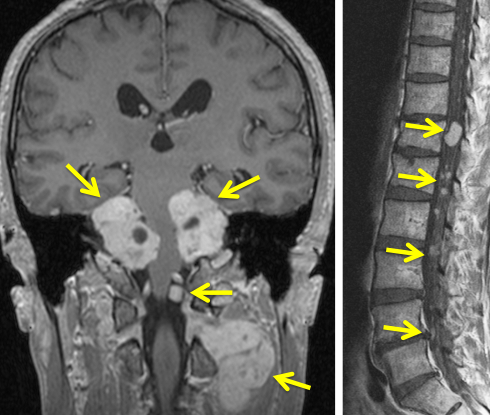
脳と腰部のガドリニウム増強MRIです。腫瘍は白く見えるようにしてあります。黄色の矢印で示した以外にも無数の神経鞘腫があります。
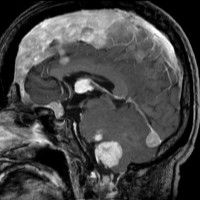
NF-2の多発性髄膜腫
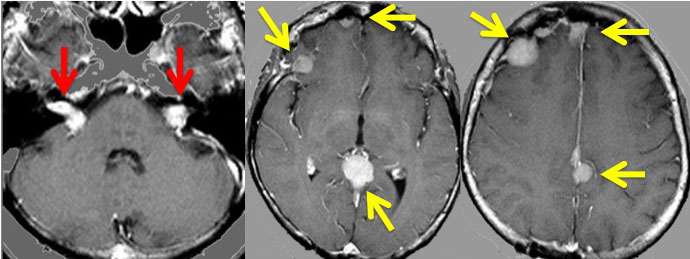 赤の矢印が,両側の聴神経腫瘍です。黄色の矢印は, 多発性の髄膜腫です。蝶形骨縁髄膜腫,穹隆部髄膜腫,大脳鎌髄膜腫,大脳鎌テント接合部髄膜腫などいっぱいあります。これらは基本的に経過観察しますが,とても目立って大きくなるものがあれば摘出します。摘出には注意が必要で,近い将来また手術になるかもしれないので,次回の手術もできるように工夫して開頭手術しなければなりません。でないと,次の手術での合併症が増えます。また一回の開頭で近傍の硬膜や腫瘍を可能な限り摘出してしまうことも大切です。でないと,限りなく手術を繰り返すことになります。
赤の矢印が,両側の聴神経腫瘍です。黄色の矢印は, 多発性の髄膜腫です。蝶形骨縁髄膜腫,穹隆部髄膜腫,大脳鎌髄膜腫,大脳鎌テント接合部髄膜腫などいっぱいあります。これらは基本的に経過観察しますが,とても目立って大きくなるものがあれば摘出します。摘出には注意が必要で,近い将来また手術になるかもしれないので,次回の手術もできるように工夫して開頭手術しなければなりません。でないと,次の手術での合併症が増えます。また一回の開頭で近傍の硬膜や腫瘍を可能な限り摘出してしまうことも大切です。でないと,限りなく手術を繰り返すことになります。
NF-2で脳腫瘍と間違っていはいけない大脳の病変
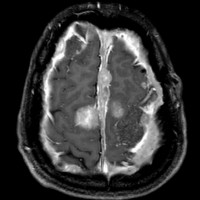
- NF-1よりずっと少ないのですが,NF-2でも大脳の病変はしばしばみられます
- MRIでグリオーマのようにみえますがそうではありません。T2強調画像で白く見えてガドリニウム造影されないのが一般的な特徴です
- 微小過誤腫 (microhamartoma)とか皮質異形成 (cortical dysplasia)とか血管周囲腔拡大 (Virchow-Robin space enlargement)とかいわれるものです
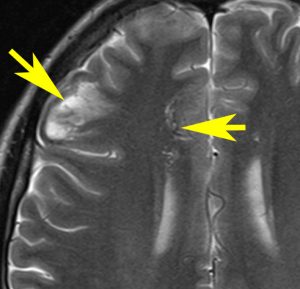
左側の病変はおそらく皮質異形成 cortical dysplasiaで,右中央寄りの病変はVirchow-Robin spaceの拡大です。
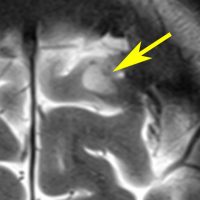
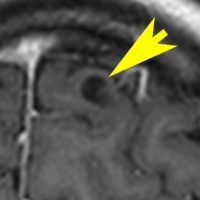
病理はとれないので確定できませんが,おそらく微小過誤腫 microhamartomaなのでしょう
NF-1とNF-2の水頭症
- 多くの場合は過形成性グリオーシスで,中脳水道という髄液の流れ道がつまって水頭症(中脳水道閉塞)になります。これは急に症状を出すことがなくて慢性の頭痛とかを生じる停止性水頭症になりやすいです。治療は,内視鏡を使って髄液の通り道をあける第3脳室開窓術というのをしたら治ります。
- もう一つ,NF-2に生じる現象ですが,脳腫瘍が多発することによって髄液吸収障害が生じて,交通性水頭症になります。この場合に,特に気を付けなければならないのが脳室が大きくならない (slit ventricle) ので,水頭症ではないと思ってしまうことです。眼底検査をすると,うっ血乳頭かあるいは乳頭萎縮の所見があります。急いで,脳室腹腔シャントをしなければなりませんが,定位脳手術でしか脳室端を刺入することができません。 そしないと失明します。
おとなしいタイプと進行が早いタイプ(半々くらい)
- Gardner type:両側の前庭神経鞘腫だけでゆっくり進行するものです
- Wishart type:若年発症で進行が早くて,前庭神経鞘腫以外にさまざまな腫瘍を発生して来るタイプです
神経線維腫症は,知識の深い医師と相談しながら,きちんと管理すれば,元気に働いて生きていかれる病気です,あきらめない
全髄膜の腫瘍化,NF-2の髄膜腫症
極めて稀に,テント下を含めて頭蓋内の全ての髄膜が同時に腫瘍化してきます(meningiomatosis)。初期に,脳圧亢進による視神経乳頭萎縮で両側の視力が無くなるというような症状が出ます。
文献
ブリガチニブの効果
Plotkin SR: Brigatinib in NF2-Related Schwannomatosis with Progressive Tumors. N Engl J Med 2024
NF-2患者さん40人が経口投与を受けました。観察期間中央値10ヶ月で,画像上でなんらかの効果が見られたのは10% radiographic response。聴神経腫瘍よりも髄膜腫やその他の神経鞘腫に良い反応が見られたそうです。聴力の改善が35%でみられたというのは注目です。投与期間中は全体的に腫瘍の増大速度が弱まった傾向があったそうです。
脊髄上衣腫に手術適応はある
Kalamarides M, et al.: Spinal ependymomas in NF2: a surgical disease?J Neurooncol. 2018
英国とフランスからの報告です。経過観察すると27%の患者さんで症状が悪化しました。脊髄上衣腫にかなり精通した脳神経外科医であれば手術して症状を良くすることができるとの結論です。進行性に増大するか症状が出ている上衣腫は摘出するべきだと述べられています。ただし,様々な腫瘍の増大がある overwhelming tumor load 場合は,ベバシズマブ(アバスチン)の投与も考慮するべきだそうです。
NF-2の多発性髄膜腫
Goutagny S, et al.: Long-term follow-up of 287 meningiomas in neurofibromatosis type 2 patients: clinical, radiological, and molecular features. Neuro Oncol 14:1090-1096, 2012
NF-2の患者さん74人に287個の髄膜腫が発見され,10年くらいの追跡調査がなされました。髄膜腫の長径平均は14mmで,一年あたり1.5 mm大きくなりました。66%の腫瘍はほとんど増大しませんでした。たくさんある髄膜腫でほんの一部分だけが急に大きくなったり,脳浮腫を伴う髄膜腫で手術が必要となるそうです。
この結果は当たり前のことですが,髄膜腫が多発するNF-2の患者さんでは,2年に一回くらいの脳のMRIが必要でしょう。全部の髄膜が腫瘍化することがあるので,個々の腫瘍の大きさが測れないこともあります。
ラパチニブ単独治療で腫瘍増大と聴力の悪化を一時的に抑制することができる
Karajannis MA, et al.: Phase II trial of lapatinib in adult and pediatric patients with neurofibromatosis type 2 and progressive vestibular schwannomas. Neuro Oncol 14: 1163-1170, 2012
NYUからの報告です。ラパチニブはHER2やEGFRの働きを抑制するチロシンキナーゼ阻害薬(経口剤)です。進行性に増大する神経膠腫を有する21人のNF-2患者さんがラパチニブの治療を受けました。評価可能であった17人の内,4人の患者さんで10%体積以上の腫瘍縮小がありました。聴力の評価可能な13人の内,4人で10dB以上の聴力改善がありました。増悪までの中央値は14ヶ月でした。効果は限定的です,著者もアバスチンなどとの併用治療の方向へ行くべきかもしれないと結論しています。
アバスチン(ベバシズマブ)による腫瘍縮小と聴力改善の程度
- アバスチンによってNF-2の患者さんの両側の聴神経腫瘍(前庭神経鞘腫)が小さくなる効果や聴力が改善するという効果が報告されています
- 確かにアバスチンは,半数50%くらいの患者さんで,勢いよく増大する聴神経腫瘍の増大を止めて,一部の患者さんで一定期間は聴力を守る効果を持っています
- でもVEGFに対する単なる抗体なので,理論的にもその効果は一時的です
- 聴神経腫瘍が治るわけではありませんしアバスチンを止めればまた腫瘍は増大します
- 日本では保険診療で使えないので治療費は自己負担となり,1年1000万円弱の実費が必要となるでしょう
Alanin MC et al.: The effect of bevacizumab on vestibular schwannoma tumour size and hearing in patients with neurofibromatosis type 2. Eur Arch Otorhinolaryngol. 2014, Nov 25 [Epub]
アバスチンが投与された12人のうち,6人で腫瘍の縮小がみられ,3人の患者さんで聴力の改善がえられました。おそらくアバスチンに関連すると考えられる脳内出血で1人の患者さんが死亡しています。
Plotkin SR, et al.: Bevacizumab for progressive vestibular schwannoma in neurofibromatosis type 2: a retrospective review of 31 patients. Otol Neurotol 33: 1046-1052, 2012
31人の患者さんにアバスチンが投与されました。投与期間中央値は14ヶ月(6ヶ月から41ヶ月)です。投与開始から3ヶ月ほどで効果がみられました。進行性に増大する前庭神経鞘腫の50%以上に効果があると結論されています。また治療開始3年の時点で,61%の患者さんで聴力が温存されるか改善していて,54%で腫瘍の増大傾向が停止していました。最長で41ヶ月,約4年使用されていますが,この報告をした医師はアバスチンの効果が永続的ではない事を知っているから長期投与をしたのです。2015年時点で,日本ではNF-2の患者さんに現実的に使用できる薬剤ではありません。
Plotkin SR, et al.: Hearing improvement after bevacizumab in patients with neurofibromatosis type 2. N Engl J Med 361: 358-367, 2009
MGHからの報告です。VEGFが前庭神経鞘腫の血管増殖と成長をうながすので,抗VEGF抗体であるアバスチンが,10人の患者さんに投与されました。10人の腫瘍は年間で62%の体積増加がありまた,前庭神経鞘腫としては著しい増大傾向を有するものでした。アバスチンの投与により,9人で腫瘍縮小が認められました。6人の患者さんでは腫瘍体積が20%以上減りました。4人の患者さんで腫瘍の縮小を11ヶ月から16ヶ月維持することが可能でした。7人の患者さんで聴力が測定され,その内の4人で聴力の改善がありました。2人で聴力は変わらず,1人で継続的聴力低下が生じました。
まめ知識 NF-2の原因
神経線維腫症2型の責任遺伝子は第22染色体長腕 (22q12)にあります。この遺伝子が 作り出す蛋白質はマーリン merlin(または schwannomin)と呼ばれています。マーリンは腫瘍の発生を抑える働きがあるのですが,マーリン蛋白の働きに異常があると腫瘍が発生してしまいます。
神経鞘腫症 schwannomatosis
- たくさんの神経鞘腫が脳神経と脊髄神経にできるのですが,NF-2とは違います
- germ-line NF-2 geneに変異がありませんがNF-2の不活化はみられます
- 半数くらいにSMARCB1 or LZTR1腫瘍抑制遺伝子に変異があります
- まれに髄膜腫を合併します
NF-2で聴力を守るために早めに手術をするか?
古くからある議論です。聴力が良好で聴神経腫瘍が小さいうちに手術して摘出すれば,NF-2の患者さんでも聴力を保ったまま生存して行くことができるのではないかという単純な発想です。2015年にもポーランドの論文 (Nowak A, et al.) に小さな前庭神経鞘腫は早めの外科的干渉が良いと書かれていました。でも良好な聴力がある22例の手術の結果,19例で聴力が無くなったとの治療成績です?
両耳で徐々に聴力低下が生じるので患者さんは不安です。早めに治療した方がいいと思うのは自然なことです。でも実際には,手術で聴力を失うことが多いです。NF-2以外の聴神経腫瘍の聴力温存割合より,NF-2の患者さんでの手術成績のほうがかなり悪いということも認識しなければなりません。
ガンマナイフ治療
Sun S, Liu A: Long-term follow-up studies of Gamma Knife surgery for patients with neurofibromatosis Type 2. J Neurosurg 21: Suppl:143-149, 2014
北京の天壇病院からの報告です。46人のNF-2の患者さんがガンマナイフで治療されて5年以上の経過観察を受けました。腫瘍体積平均は5.1cm(3) ,辺縁線量平均 12.9Gy,最大線量平均は27.3Gyです。前庭神経鞘腫73例のうち腫瘍増大が12例 (16%)で生じました。この局所制御率 84% という数字は,一般的な孤発性の前庭神経鞘腫 95% よりもかなり悪い数字と言えます。聴力温存割合actuarial rateは10年で44%,15年で17%でした。治療による聴力低下のリスクは高いと結論されています。
定位放射線外科治療
Subach BR, et al.: Stereotactic radiosurgery in the management of acoustic neuromas associated with neurofibromatosis Type 2. J Neurosurg 119 Suppl:815-822, 2013
ピッツバーグからの報告です。30例のNF-2の患者さんが治療を受けました。腫瘍体積平均は4.8cm(3) ,辺縁線量平均 15Gyでした。経過観察期間中央値36ヶ月での腫瘍制御割合は98% (44/45)でした。有用聴力 (G-R Class I or II)は14人中の6人(43%)で温存されたとのことです。また1992年以降にかぎれば67%の温存率でした。
「解説」あまりにも良い成績です。経過観察期間(中央値3年)がかなり短いのでこれを10年に延ばすと結果はずっと悪くなると思われます。
NF-2の薬物治療の方向性
bevacizumab, suntinib malate, lapatinibなどが,plexiform neurofibroma, multiple meningioma, spinal ependymoma, bilateral acoustic tumorsなどに使用されて,少数例の報告が相次いでいます。でも2015年時点では,効果は一過性で保険診療もできず治療費がとても高額です。現実的にお勧めできる新薬はありません。
NF-2の患者さんの生存の質 QOL
NF-2の患者さんは聾(両耳が聞こえない),顔面神経麻痺,歩行が不安定,体の痛みなど身体面での障害をかかえるためにQOLが低下していきます。でも,もっとQOLを落としているのは,病気に対する精神的なストレスです。将来への不安に加えて,日常的な個人あるいは家庭生活,生活費へのストレスがあります。公的な精神面での健康管理と生活補助が求められます。医療費の補助はあるのですが,厚労省はそんなところまで面倒見て下さらないので,担当する医師が患者さんの心を支える医療をすることが大切です。
NF-2の目の症状
かなり多くの患者さんが若年性白内障 subcapsular cataract になりますから,眼科への受診は欠かせません
ABI 聴性脳幹インプラント
この技術が導入されてからは20年以上たち,国際的観点からNF-2の患者さんへの手術適応は認められています。しかし,保険診療ではないので数百万円のお金と開頭手術が必要となる治療法です。治療後も長いリハビリが必要ですし,成功率が高くはないので一般化していません。
Behr R, et al.: New outcomes with auditory brainstem implants in NF2 patients. Otol Neurotol 35:1844-1851, 2014
日本を含む多国の成績をまとめたものです。前庭神経鞘腫摘出後にABIが埋め込まれました。84名のNF-2の患者さんのうち26例(31%)で30% speech recognition(静かなところで聞き分けられる)が得られました。成績に最も影響したのは腫瘍圧迫や手術による脳幹部の損傷 brainstem trauma(機能低下)であったそうです。3割くらいの成功割合と捉えてもいいかもしれません。
文献
- Behr R, et al.: New outcomes with auditory brainstem implants in NF2 patients. Otol Neurotol 35:1844-1851, 2014
- Cosetti MK, et al.: Quality of Life (QoL) Assessment in Patients with Neurofibromatosis Type 2 (NF2). Otolaryngol Head Neck Surg, 2015
- Karajannis MA, et al.: Phase II trial of lapatinib in adult and pediatric patients with neurofibromatosis type 2 and progressive vestibular schwannomas. Neuro Oncol 14: 1163-1170, 2012
- Plotkin SR, et al.: Hearing improvement after bevacizumab in patients with neurofibromatosis type 2. N Engl J Med 361: 358-367, 2009
- Plotkin SR, et al.: Bevacizumab for progressive vestibular schwannoma in neurofibromatosis type 2: a retrospective review of 31 patients. Otol Neurotol 33: 1046-1052, 2012
- Ruggieri M, et al.: Earliest clinical manifestations and natural history of neurofibromatosis type 2 (NF2) in childhood: a study of 24 patients. Neuropediatrics 36:21-34, 2005
- Subach BR, et al.: Stereotactic radiosurgery in the management of acoustic neuromas associated with neurofibromatosis Type 2. J Neurosurg 119 Suppl: 815-822, 2013
- Sun S, Liu A: Long-term follow-up studies of Gamma Knife surgery for patients with neurofibromatosis Type 2. J Neurosurg 21: Suppl:143-149, 2014
- VargasWS, et al.: Incidental parenchymal magnetic resonance imaging findings in the brains of patients with neurofibromatosis type 2. Neuroimage Clin, 2014