移植について
移植とは(基礎知識)
臓器移植(ぞうきいしょく)とは、病気やけがで機能しなくなった臓器を、健康な臓器に置き換える治療です。移植によって、命を救い、生活の質(QOL)を大きく改善することができます。
なぜ移植が必要?
たとえば、心臓や肺、肝臓、腎臓などの臓器が重い病気にかかると、薬や手術では治療が難しくなることがあります。こうした場合、新しい臓器を移植することが、唯一の治療手段となることがあります。
臓器の提供方法
移植に使われる臓器は、主に2つの方法で提供されます。
脳死ドナーからの移植(脳死移植)
- 脳が回復不能な状態(脳死)になった方が提供する臓器
- 心臓・肺・肝臓・膵臓など、複数の臓器を提供できる
- 提供は 本人の意思(または家族の同意)が必要
生体ドナーからの移植(生体移植)
- 健康な家族などから、一部の臓器を提供してもらう方法
- 腎臓(1つ)や肝臓の一部など、提供者も生活できる臓器が対象
- 安全性を最大限確保しながら行われます
よく行われている移植の種類
| 臓器 | 主な疾患例 | 特徴 |
|---|---|---|
| 心臓 | 拡張型心筋症やその他の心筋症/心疾患による重症心不全 | 移植待機中に補助人工心臓を要する場合が多い |
| 肺 | 間質性肺炎、肺高血圧症 | 生体・脳死のどちらにも対応可能 |
| 肝臓 | 肝硬変、劇症肝炎、小児肝疾患 | 生体肝移植が主流 |
| 腎臓 | 末期腎不全、透析依存 | 生体・献腎ともに実績豊富 |
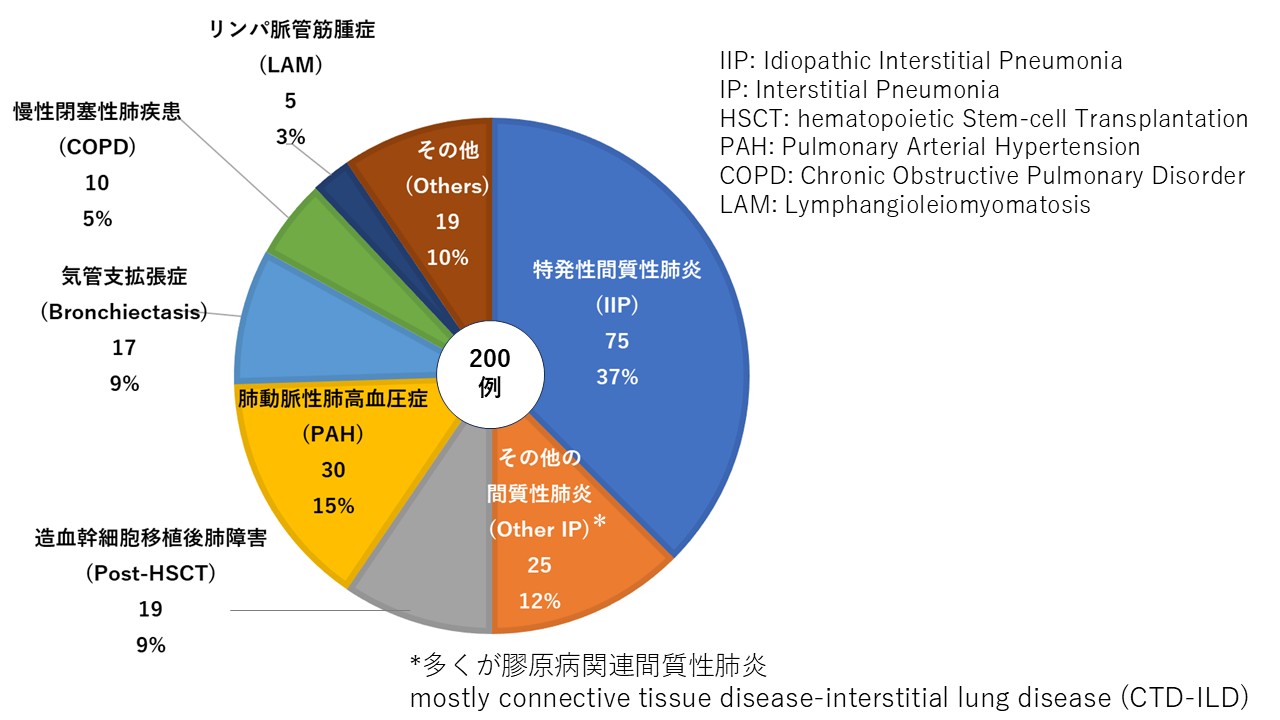
肺
肺移植の実績
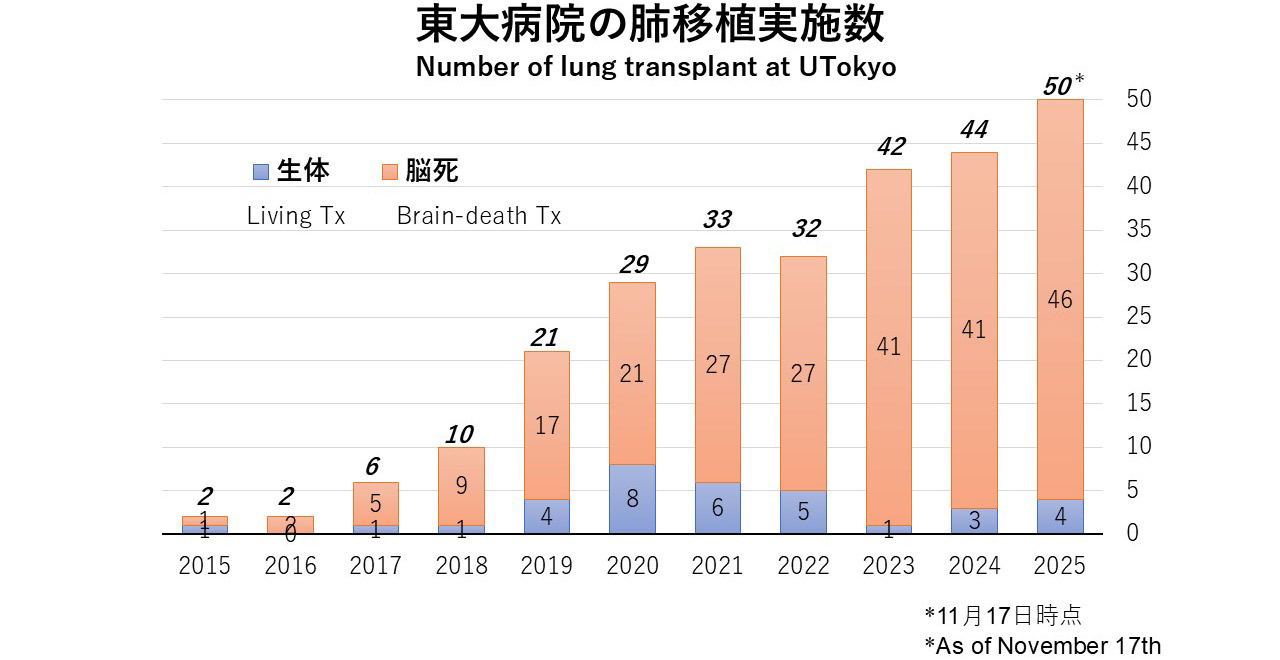
東大病院では、2015年4月に最初の肺移植を実施して以来、2025年11月17日までに271名の患者さんに肺移植(生体肺移植34名、脳死肺移植237名)を実施しました。症例数は脳死ドナーの増加とともに増加傾向で、2025年には年間50例に到達し、2020年以降は国内で最も多くの肺移植を実施しています。また心肺同時移植実施施設でもあり、2025年には国内で9年ぶりの心肺同時移植を実施しました。当院では、人工呼吸器やECMO装着中の患者さんなど、リスクの高い症例にも積極的に対応しています。また生体肺移植の施設内基準を、レシピエントは原則65歳以下、ドナーは20歳以上原則60歳以下と定めており、比較的高齢の方にも肺移植を受ける機会、また提供する機会を積極的に提供しています。
よくあるご疑問(FAQ)
- Q
- 移植後は元の生活に戻れますか?
- A
- はい、多くの方が社会復帰し、仕事や学校に通っています。服薬や定期検査は必要です。
- Q
- ドナーになりたい場合、どうすれば?
- A
- 運転免許証の裏や保険証などで意思表示ができます。また、日本臓器移植ネットワークへの登録も可能です。
命をつなぐリレー
移植医療は、「提供する人」 と 「受け取る人」、そしてそのご家族・医療スタッフがつながって命をつなぐ医療です。
あなたが、誰かの命を支える存在になることも、また、誰かに命を救ってもらうことも、ありえるのです。
- 「脳死」「心停止後」「生体提供」などの詳細は日本臓器移植ネットワークをご参照ください。
- 提供者とそのご家族の意思が最も大切にされます。私たちは常に尊厳を守り、誠実に向き合います。


