新生児の脳腫瘍,遺伝性脳腫瘍,家族性脳腫瘍
遺伝性脳腫瘍 hereditary brain tumor, familial brain tumor
家族性にある特定の遺伝子にgerm line mutationがあり生じる腫瘍です
家族性海綿状血管腫(別ページなのでここをクリック)
- 脳と脊髄に海綿状血管腫が多発します
神経線維腫症1型 NF-1(別ページなのでここをクリック)
- 頭頸部や脊柱管に神経鞘腫が多発します
- 視神経に毛様細胞性星細胞腫が出ます
神経線維腫症2型 NF-2(別ページなのでここをクリック)
- 両側の聴神経腫瘍が発生します
- 多数の脳神経に神経鞘腫ができます
- 髄膜腫が多発します
- 脊髄に上衣腫ができます
神経鞘腫症 schwannomatosis
- たくさんの神経鞘腫が脳神経と脊髄神経にできるのですが,NF-2とは違います
- germ-line NF-2 geneに変異がありませんがNF-2の不活化はみられます
- 半数くらいにSMARCB1 or LZTR1腫瘍抑制遺伝子に変異があります
- まれに髄膜腫を合併します
フォン・ヒッペル・リンドウ病 VHL(別ページなのでここをクリック)
- 小脳と脊髄に血管芽腫が多発します
家族性大腸腺腫症 FAP familial adenomatous polyposis
- APC遺伝子の変異があります
- 大腸に無数の腺腫が発生して,やがて癌化します
- 脳腫瘍を発生するものは,ターコット症候群とガードナー症候群と呼ばれます
ターコット症候群 Turcot’s syndrome
- FAPの家系で,小児に胎児性脳腫瘍(髄芽腫)を生じます
ガードナー症候群 Gardner’s syndrome
- FAPに頭蓋骨腫瘍などを合併するものです
リ・フラウメニ症候群 Li–Fraumeni syndrom
- TP53癌抑制遺伝子に変異があります
- 小児脳腫瘍,グリオーマを発生する遺伝性疾患です
- 他には,大腸がん,乳がん,肉腫を発生します
ゴーリン症候群 Gorlin syndrome
- 髄芽腫が高率に発生します
- 母斑性基底細胞がん症候群といいます
- 皮膚がん,特に基底細胞癌を発生するものです
- 放射線治療をすると高率に皮膚がんが生じます
リンチ症候群 Lynch syndrome
- リンチ症候群の10-20%に,膠芽腫,びまん性星細胞腫,乏突起膠腫が発生します
- ミスマッチ修復遺伝子の変異が原因とされ,大腸ガンなどが多発します
- MMR遺伝子変異があると小児期にグリオーマが発生する傾向にあります
新生児の先天性脳腫瘍
定義
- 厳密に,先天性脳腫瘍は,胎児期と新生児期(生後4週間以内)に診断された腫瘍です
- 1951年Arnstein LHは,出生後60日以内に症候を呈する脳腫瘍を,先天性脳腫瘍として初めて記載しました
- 1964年Solitare GBが,先天性脳腫瘍の症候を認める時期により,生下時に認めるもの(definitely congenital),生後1週間以内に認めるもの(probably congenital),生後1ヶ月以内に認められるもの(possibly congenital)の3つの区分を提唱しました
- 胎生期に診断されるものは,真のdefinitely congenital brain tumorです
発生頻度
生後1年以内に診断される脳腫瘍は,全小児脳腫瘍の13.9%といわれ,このうち先天性脳腫瘍と診断されるものは0.5-1.5%で,出生100万に対し0.34とされます。胎児期に診断される脳腫瘍にいたっては,これより更に頻度が低いです。脳腫瘍のため死亡する胎児例があることも新生児脳腫瘍の頻度が低い理由となっているのでしょう。
種類
注意したいのは,組織型が実に様々なことです。時としては,病理診断名をつけることができないような極めて巨大な過誤腫,文献上でもないような非得意的な病理像を呈する悪性腫瘍もありますが,これらの予後は不良です。
先天性脳腫瘍の多数例を検討した報告では,奇形腫がもっとも多いです。次いで星細胞腫,脈絡叢乳頭腫,膠芽腫,未分化神経外胚葉性腫瘍(PNET)・髄芽腫,上衣腫などが挙げられます。上記以外には,膠肉腫 (gliosarcoma),髄膜腫,ジャーミノーマ,毛様細胞性星細胞腫,頭蓋咽頭腫,atypical teratoid/rhabdoid tumor (AT/RT ),悪性胚細胞腫瘍,線維形成性乳児星細胞腫・神経節膠腫 (desmoplastic infantile astrocytoma / gangliogalioma)などの症例報告が散見されます。また結節性硬化症に合併する脳室上衣下巨細胞性星状細胞腫の報告もあります。先天性の奇形腫は,年長児に見られる胚細胞腫瘍としての奇形腫とは発生原因が異なる腫瘍であり一線を画すべき疾患です。
増殖性腫瘍としての性格を持たない先天性腫瘍である胚芽異形成性神経上皮腫瘍 (DNT, dysembryoplastic neuroectodermal tumor),視床下部過誤腫 (hypothalamic hamartoma) などの過誤腫的なものや皮質異形成 (cortical dysplasia) に類似するものがあり,これらは原則として治療を必要としません。
部位
ほとんどの新生児期脳腫瘍はその腫瘍本来の好発部位に発生します。星細胞腫・膠芽腫・PNETであれば大脳,髄芽腫・上衣腫は第4脳室あるいは小脳,脈絡叢乳頭腫は側脳室あるいは第3脳室に多く,視床下部過誤腫であれば鞍上部から第3脳室底部です。従ってこれらは他の年齢層の小児と同様です。しかし,年長児の奇形腫が松果体あるいは間脳下垂体に多いのに反して,新生児期の奇形腫は頭蓋内のどこの部位に発生して脳室内や頭蓋底にもみられます。
症候と診断
先天性脳腫瘍には頭蓋内出血が14〜18%に合併するとの報告があります。この頻度は全小児脳腫瘍でみられる腫瘍出血合併率と比して高いです。さらに,先天性脳腫瘍の患児の15%に合併奇形が認められ,特に奇形腫の症例に頻度が高いです。まれな疾患ですが胎児の脳腫瘍は水頭症や頭蓋内出血を合併しやすいです。胎児水頭症や頭蓋内出血の原因は腫瘍以外の疾患に起因することが圧倒的に多いので,脳腫瘍の存在が見逃されて誤診となる症例もあることはしかたがありません。
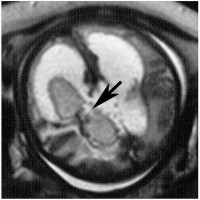
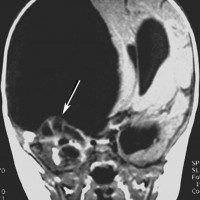
胎児34週の右側脳室に生じた脳室内出血と頭囲拡大を母体内のMRIで診断したものです。血腫の中心部に良性の脈絡叢乳頭腫が認められます(矢印)。子宮内での高度の頭蓋内圧亢進が予想されたため,35週目に帝王切開を行いました。出生同日脳室ドレナージで脳圧をコントロールし,生後24日目に右前頭開頭による血腫除去と腫瘍全摘出さらに脳室腹腔シャント術をしました。この例では診断後に治療を急いだのですが,胎生期の頭蓋内圧亢進による両側視神経萎縮と高度の視力障害を残しました。
出生後に認められる先天性脳腫瘍の主要な症候は,水頭症に伴う頭囲拡大・泉門の膨隆であり半数以上の症例で認められ,とりわけ出生直後に診断される先天性脳腫瘍では,頭囲拡大が最も多く認められる症候です。新生児期の脳腫瘍の症候の特徴として,頭蓋骨の骨癒合が完成していないため頭囲拡大は進行しても嘔吐などの頭蓋内圧亢進症状は比較的現われにくいことが指摘されています。
新生児の脳腫瘍を疑う時にはMRI行いますが,実に多彩な腫瘍が発生しその所見も様々で診断は難しいものです。発生部位や特徴的な画像所見から診断が比較的容易でかつ頻度が高いものには奇形腫,脈絡叢乳頭腫,視床下部過誤腫です。奇形腫と脈絡叢乳頭腫の悪性度に関しての画像診断は事実上は不可能といえます。
治療方法
胎児期の脳腫瘍では他の小児脳腫瘍と比較して,腫瘍が巨大となり正常な脳組織を大きく圧排し置換している状態で診断されます。従って,出生直後から新生児期に治療を実施する以前に死に至る割合も高いものです。特に胎児期に診断された脳腫瘍の生命予後と生存後の機能予後は一般的には不良です。このような予後を鑑みた上で,積極的治療を行うべきかどうかは,一般的には概説できず,個々の症例において非常に慎重で困難な判断とならざるを得ません。
新生児期の脳腫瘍の基本治療方針は,外科治療です。水頭症に対する短絡術は必要に応じて行います。さらに新生児期を過ぎて乳児期になれば,腫瘍の病理組織により化学療法が加えられていることもあります。新生児の中枢神経組織は未熟なために放射線治療を行うことはできません。年余の長期生存が得られてかつ腫瘍が残存した症例においてのみ,患児の成長を待ってから補助療法としての放射線治療が考慮に入ります。従って,外科摘出で腫瘍がコントロールできない新生児期の脳腫瘍の場合には生命予後は絶対的に不良です。
手術の時期に関しては,画像診断から予想される腫瘍の悪性度によって異なるので一概には決めることができませんが,良性腫瘍はできる限り待機手術とします。しかし,新生児期の腫瘍は易出血性で,そのための手術死もありうる難易度の高い手術です。また,嚢胞を伴う巨大な良性腫瘍では嚢胞の穿刺あるいは部分摘出にとどめて,脳の圧排を解除してからあるいは患児の成長を待ってから2期的に全摘出することも考慮します。
もちろん不要な治療を行ってはならないので手術による生検術を行うかどうかの判断はかなりの専門的な知識を要します。早期の手術をあえて避けなければならないものに視床下部過誤腫,視交叉の毛様細胞性星細胞腫,皮質形成異常,DNTなどがあげられます。
手術手技の選択と特殊性
新生児と乳児期の脳腫瘍摘出術の難しさは,髄鞘の発達が不完全で軟膜が薄いなど脳組織が極めて脆弱で,脳べらなどの圧排によって脳組織が容易に崩れてしまうということにあります。同時に可塑性がなく脳を変形させてよけることが難しいです。水頭症の無い例ではシルビウス裂を開けて鞍上部に入るなど実際にはできません。
最も多い奇形腫では,増大速度が緩徐な成熟奇形腫が多いので手術を急ぐ必要性はないので,できる限り待機手術とします。巨大な奇形腫では出血量に応じて手術を2期的に分けることがよいし,この腫瘍では止血に難渋することはないでしょう。良性奇形腫の場合,第1回目の手術では脳への圧迫を解除することを目的します。また部分摘出後に多少の残存腫瘍があってもそれが全く増大してこないこともあるので,無理な全摘出はしません。
脈絡叢乳頭腫と脈絡叢乳頭癌は,特に手術中の出血量が多いので待機手術として体重の増加を待ちます。多量の髄液産生能を有する脈絡叢乳頭腫に対して,新生児では腹部での髄液吸収能が十分ではないので脳室腹腔短絡術を行うことはできません。腫瘍摘出前に脳室ドレナージをしながら待機手術とします。脳室内腫瘍であるので細い脈絡叢動脈を選択的に詰める腫瘍動脈塞栓術は現実的ではありません。第3脳室の脈絡叢乳頭腫は特に難易度が高く,柔らかく傷つきやすい新生児の深部白質の損傷,脳弓の損傷など手術直後にはわからなくても,将来の知的発育に大きな障害をあたえる損傷もあり得ます。化学療法で脈絡叢腫瘍を縮小させることができるので,大きなものでは摘出術の前に考慮されるべきです。
新生児期の悪性腫瘍は増大速度が早く摘出をしなければならないのでしょうが,リスクが高すぎるので,そもそも治療をするべきかどうかの難しい判断になります。
胎児腫瘍です。在胎36週のエコーにて脳腫瘍と診断され,出生直後に腫瘍内出血を繰り返したため,生後3日目に緊急手術で腫瘍全摘出をした新生児の後頭葉の大きな星細胞腫です。柔らかい腫瘍組織が自壊して出血が激しく,結局腫瘍を全摘出しなければ止血はできませんでした。幸い手術を終えることができたが術中の血圧低下は危機的なものでした。病理診断は,腫瘍分裂像を多数含む肥胖性星状細胞腫 (gemistocytic astrocytoma, WHO grade 2) でした。この例は長期生存していますが,術前には悪性度の高い神経膠腫が疑われたため手術適応の決定には小児科医との長い議論を要しました。
奇形腫
奇形腫は先天性脳腫瘍の中で最も症例数の多い腫瘍です。他に口蓋裂,脳梁や嗅神経の無形成,外反足などの合併奇形を伴うことがあります。病理組織は,成熟奇形腫と未熟奇形腫が存在し,いずれも診断時に腫瘍のサイズが巨大であることが多く,病理学的悪性度にかかわらず予後不良とされる。12例の先天性奇形腫をまとめたBuetowらの報告ではその平均生存期間が生後21日である8)。しかし,腫瘍サイズが小さいものや全摘出が可能なものは生命予後が良好で10年以上の生存も報告されており13),外科的摘出を積極的に行う価値がある。病理診断が未熟奇形腫であった場合にのみ化学療法を考慮する。
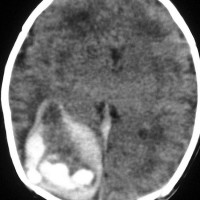
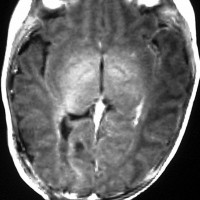
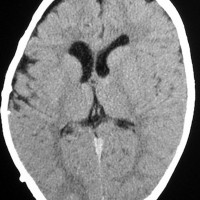
生下時より進行性の頭囲拡大を呈した4ヵ月女児の成熟奇形腫(左MRI)。側頭部皮膚に腫瘍にまで連続するdimpleが認められ明らかに先天性の奇形腫でした。右半球全体を占拠するような嚢胞を伴う巨大な中頭蓋窩腫瘍を全摘出したが,その後この患児の脳組織は順調に回復発育し(右CT)生育しています。
星細胞腫・膠芽腫
両者ともに星細胞系腫瘍です。これらはにテント上(大脳半球)に発生することが多いです。限局性星細胞腫は外科的全摘出術ができれば予後は良好こともあります。摘出術と化学療法を併用し長期生存が確認されている報告もありますので治療に値するものですが,治療するべきかどうかの決断は難しいです。一方,新生児の膠芽腫は生命予後が極めて不良です。原因として,腫瘍の急速な増大と摘出後の早期再発,腫瘍が出血性病変を伴うことが多いこと,腫瘍内の大きな動静脈瘻の形成による心不全などが報告されています。全身状態の改善をみないまま,生直後から生後2ヶ月の間に死亡するケースが多く,さらに在胎診断された膠芽腫では,妊娠中に胎児の死亡が確認された報告もあります。また化学療法の有効性は低い腫瘍です。
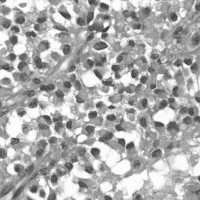
未分化神経外胚葉性腫瘍(PNET)・髄芽腫
過去の報告では,小脳に発生する髄芽腫とテント上に発生する未分化神経外胚葉性腫瘍(PNET)をひとつのグループとして取りまとめれば,星細胞系腫瘍とほぼ同じくらいの発生頻度と考えられます。一般に,経過観察すれば腫瘍は急速に増大し,患児は短期間で致死的状態に陥るので,治療を行うとなれば早急に外科摘出あるいは生検術を試みる必要があります。治療法は外科的摘出術と化学療法を併用したという報告があります。予後については,2年から9年の長期にわたり腫瘍再発を認めなかったという報告もあるのですが,生後1年以内に多数が死亡するという報告が多いです。いずれにせよ,化学療法が奏効しなければ長期生存は期待できない腫瘍です。もちろん新生児期あるいは乳児期に放射線治療はできません。
脈絡叢乳頭腫
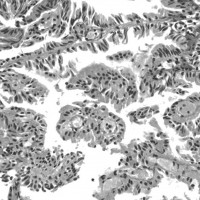
初期症候は水頭症・頭囲拡大を呈することがほとんどです。腫瘍の発生部位は,側脳室脈絡叢が最も多く,ついで第4脳室あるいは第3脳室でう。まれですが両側性に発生することがあります。腫瘍からの脳室内出血を合併することは珍しくありません。多くは乳頭癌ではなく良性の乳頭腫なので,全摘出術により腫瘍死を完全に回避することができ,先天性脳腫瘍の中では,最も生命予後が良好とされる腫瘍です。髄液産生能を有する脈絡叢乳頭腫では,シャント術のみで多量の髄液産生をコントロールできないので,小さな乳頭腫であっても乳児期に全摘出を行わざるを得ないこともあります。
infantile hemispheric gliomaは3つに分類される
Guerreiro Stucklin AS: Alterations in ALK/ROS1/NTRK/MET drive a group of infantile hemispheric gliomas. Nat Commun. 2019
乳児の大脳グリオーマです。低悪性度 low-gradeのほうが高い死亡率となり高悪性度 hi-grade のもののほうがよいという逆説的な予後をたどります。Group 1, 2, and 3に分類できるそうです。Group 1は alterations in the receptor tyrosine kinases ALK, ROS1, NTRK and METがあり予後は中間群,Group2と3はRAS/MAPK pathway mutationsがあり,Group 2では非常に長期予後が良いのに対して,Group 3では放射線化学療法に反応しないとされます。
文献
- Arnstein LH, et al: A case report and survey of brain tumors during the neonatal period. J Neurosurg 8: 315-319, 1951
- Guerreiro Stucklin AS: Alterations in ALK/ROS1/NTRK/MET drive a group of infantile hemispheric gliomas. Nat Commun. 2019
- Solitare GB, et al: Congenital intracranial neoplasm. J Neuropathol Exp Neurol 2: 280-292, 1964
- Rickert CH, et al: Congenital immature teratoma of the fetal brain. Childs Nerv Syst 13: 556-559, 1997
- Jooma R, et al: Intracranial tumours in the first year of life. Neuroradiology 23: 267-274, 1982
- Balestrini MR, et al: Brain tumors with symptomatic onset in the first two years of life. Childs Nerv Syst 10: 104-110, 1994
- Rizk T, et al: Congenital brain tumor in a neonate conceived by in vitro fertilization. Childs Nerv Syst 16: 501-502, 2000
- Radkowski MA, et al: Neonatal brain tumors: CT and MR findings. J Comput Assist Tomogr 12: 10-20, 1988
- Buetow PC, et al: Congenital brain tumors: a review of 45 cases. AJR Am J Roentgenol 155: 587-593, 1990
- Parkes SE, et al: Neonatal tumours: a thirty-year population-based study. Med Pediatr Oncol 22: 309-317, 1994
- Wakai S, et al: Congenital brain tumors. Surg Neurol 21: 597-609, 1984
- Raisanen JM, et al: Congenital brain tumors. Pathology (Phila) 2: 103-116, 1993
- Oi S, et al: Massive congenital intracranial teratoma diagnosed in utero. Childs Nerv Syst 6: 459-461, 1990
- Nanda A, et al: Congenital forms of intracranial teratoma. Childs Nerv Syst 7: 112-114, 1991
- Lee DY, et al: Congenital glioblastoma diagnosed by fetal sonography. Childs Nerv Syst 15: 197-201, 1999
- Halperin EC, et al: Neonatal neoplasms. Int J Radiat Oncol Biol Phys 47: 171-178, 2000
- Mazzone D, et al: Report of a case of congenital glioblastoma multiforme: an immunohistochemical study. Childs Nerv Syst 11: 311-313, 1995
- McConachie NS, et al: Case report: antenatal diagnosis of congenital glioblastoma. Clin Radiol 44: 121-122, 1991
- Jooma R, et al: Intracranial tumors in neonates: a report of seventeen cases. Surg Neurol 21: 165-170, 1984
- Haddad SF, et al: Brain tumors occurring before 1 year of age: a retrospective reviews of 22 cases in an 11-year period (1977-1987). Neurosurgery 29: 8-13, 1991
- Girschick HJ, et al: Cytogenetic and histopathologic studies of congenital supratentorial primitive neuroectodermal tumors: a case report. Pathol Oncol Res 7: 67-71, 2001
- Anderson DR, et al: Radiologic-pathologic correlation. Congenital choroid plexus papillomas. AJNR Am J Neuroradiol 16: 2072-2076, 1995