がん患者さんのためのチーム医療と地域連携の推進に向けた取り組み 阪神緩和薬物療法ネットワーク学術講演会 2022
がん患者さんのためのチーム医療と地域連携の推進に向けた取り組み
4)地域に広がるネットワークづくりに向けて
地域の情報づくりから、ネットワークづくりへ
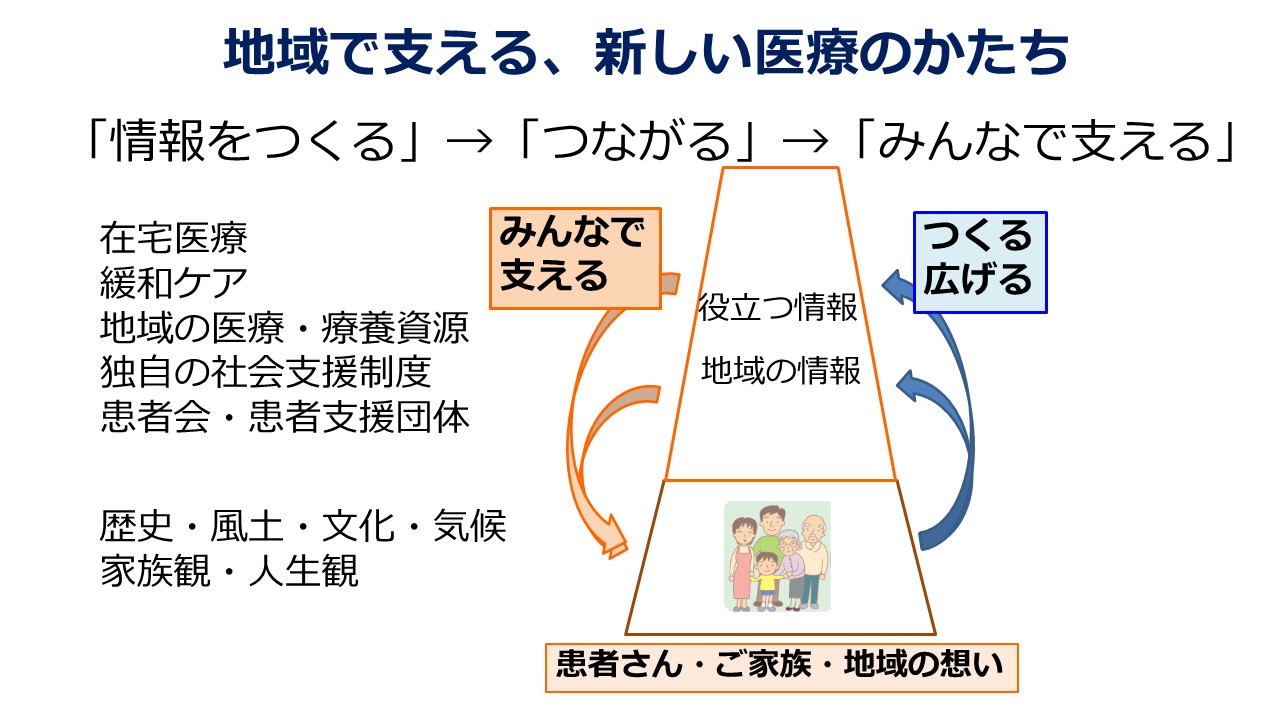
ご紹介した「地域の療養情報」ですが、実際にお住まいの地域にどういう相談窓口があるかだとか、がんを診療する医療機関がどこにあるか、患者さんを支える窓口や施設がどこにあるかということを、地域に暮らす患者さんのニーズに基づいて情報を「見える化」しています。そこにお住まいの患者さんは、それを手にいろいろな情報を得て、身近な地域で医療を受けられるんだ、ケアを受けられるんだと知ることで、安心につながります。そして、実際にそういった情報が活用されて、支援に結びつくこと、そしてみんなでそれを支えることをきっかけに、現場の医療従事者の方、ケアに関わる支援者の方が互いにつながるネットワークができてきます。そこでは、もともとあるがんでの連携、あるいはがん以外の領域でのさまざまな連携体制がスタートラインになってきます。地域にはどういった医療従事者の方がいらっしゃるのかとか、在宅医がいらっしゃるとか、あるいは訪問看護ステーションだとかケアマネジャーの方がどういった連携をしていらっしゃるかというところが色濃く示されていると思います。
情報がつくられて、みんなでそれを使って広げること、それが実際に見える形で支援につながる、というサイクルがうまく回っていくというところが重要になってくると思いますし、その中では、がん診療を行っている医療機関、ケアを行う施設、病院やクリニックなど、さまざまな施設に連携する。こうして情報がうまく回っていくサイクルのなかで、情報共有と連携がとても大切だと思います。
少し概念的なお話が多かったかと思いますが、地域に広がるネットワークについて最後にお話をして、ご質問を受ける形に進めていきたいと思います。
疾患群別の予後予測モデルから関わり方を考える
疾患群別の予後予測モデルで、いろいろな疾患で今後の見通しを議論するときに紹介されるものです。例えば「がん」であると、比較的長い期間、認知機能や体力・体調も含めた機能が保たれていますが、最後の数か月で急速に悪くなってきて亡くなるといった転帰を取るというモデルです。心臓や肺の疾患ですと、何かのきっかけ、例えば心不全や肺炎とか誤嚥(ごえん)とか、状態が悪くなることを何度か繰り返しながら状態が悪くなり、あたかも階段を下りていくようになるというモデルが示されています。そして、認知症や老衰のモデルでは、年単位で機能がゆっくりと衰えていく、というモデルが示されています。高齢化が進んでくると、このモデルの複数のものが組み合わせるような状況で身体機能や認知機能に影響が出てくると考えられると思います。最近はさらに新型コロナウイルス感染症の状況も影響するかもしれません。もともとの併せもつ病気(併存疾患)や合併症に対してどういった影響を及ぼしてくるのかを医療従事者が慎重に評価して、患者さんに対してどのように関わっていくかというところが重要かと思います。
これからのことについて話し合うこと、大切にしたいこと
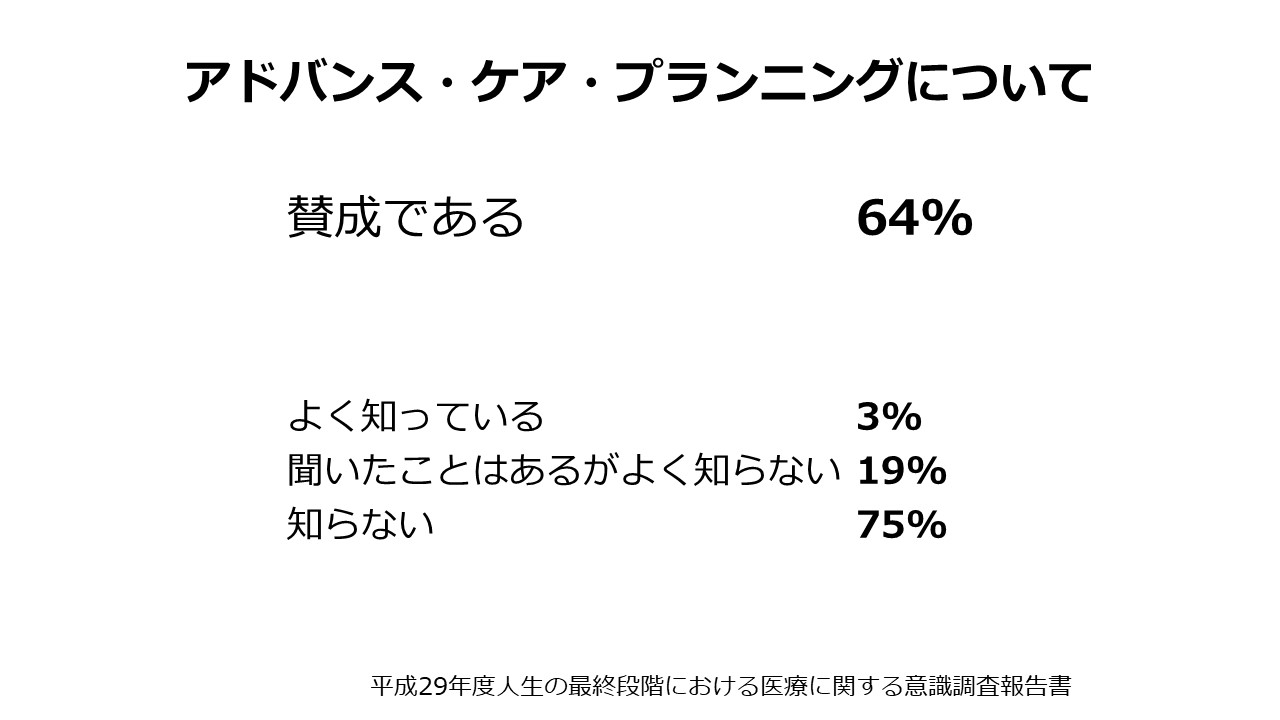
ACP、先ほど申し上げたアドバンス・ケア・プランニング(Advance Care Planning)について、これは新型コロナウイルス感染症が流行する以前の世論調査のデータです。コロナの影響を受けて、多少意識が変わってきているのかもしれませんが、ACPの考え方について「賛同する」とお答えになった方は大体3分の2ほどいらっしゃるということです。ただ、実際にこれからの人生の最終段階における医療について家族や医療従事者との話し合いを「詳しく話し合った」とお答えになった方はごく一部で、「一応話し合った」と合わせても3分の1ぐらいということで、現実には、「なかなかきっかけがない」「必要性を感じない」「話すのが嫌だ」という方も少なからずいらっしゃったという結果でした。きっかけとしては、やはり身近な方の病気だとか亡くなるといったこと、ご自身の病気だとか、メディアや医療者からのはたらきかけというようなところが話し合う契機になったという回答ですので、なかなか、きっかけがなければ自分事としてこのことを捉えるというところは難しいのかなと感じます。
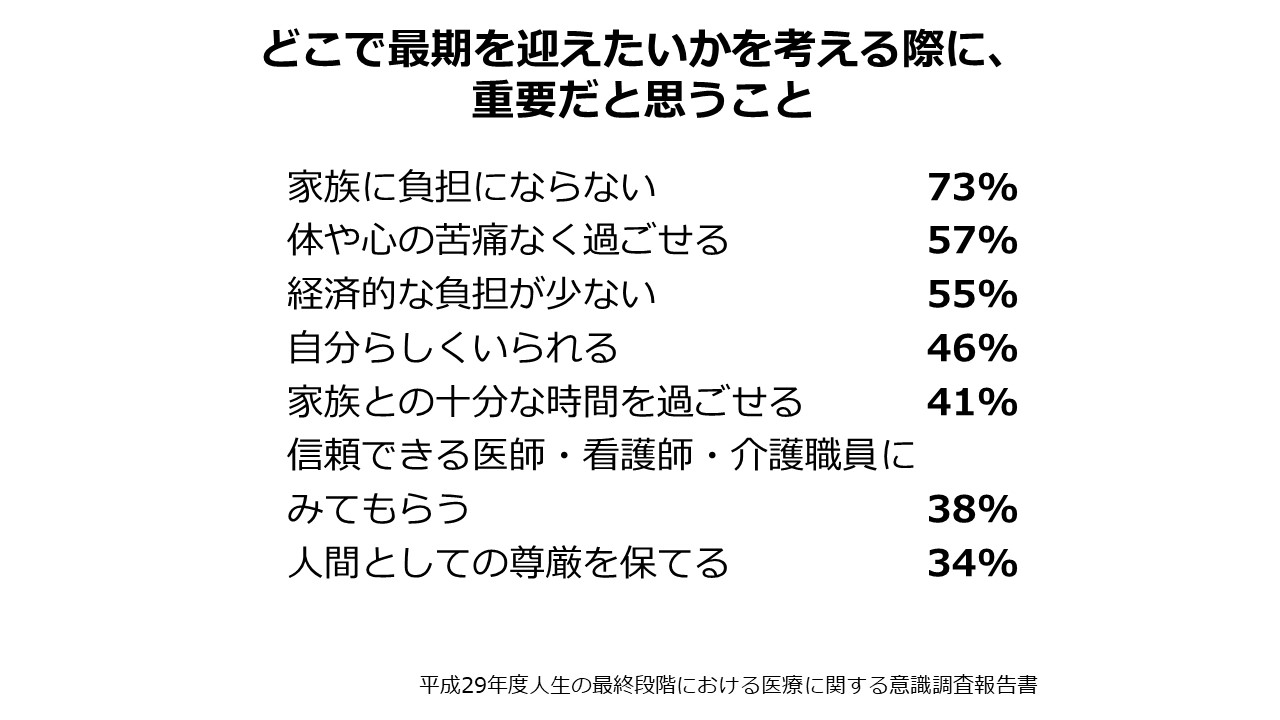
そして、死が近い場合の医療・療養を考えるために得たいと思う情報の中には、医療や施設サービスのことに加えて、意思の伝え方、意思決定に関することとか、意思を残す方法、相談・サポート体制が挙げられています。どのような時期であっても必要とする情報は幅広い、というところが言えますし、それに関わる医療従事者の関わり方も変わってくると思いますし、一方で、そういったニーズを“引き出す能力”というものも医療従事者には求められているのだと考えられると思います。「どこで最期を迎えたいか」を考えるときに重要なポイントということで、日本の調査ですとほとんどここに、「家族の負担にならない」というところが第1位に挙がってきます。それ以外に、「体や心の負担」「苦痛がなく過ごせること」「経済的な負担」「自分らしくいられること」「家族と十分な時間を過ごせること」「信頼できる医師・看護師・介護職員に見てもらうこと」「人間としての尊厳を保てること」が挙がっており、いろいろな要素が最期を迎える場所の選択に関連していることがこういった調査でも見て取れます。
在宅療養での情報ニーズの変化―新型コロナウイルス感染症の影響

今日のこの研修会の記録を残させていただくサイトということで、「がんの在宅療養」のサイトと、在宅療養を考える時に役立つ冊子『患者さんとご家族をつなぐ在宅療養ガイド』(2024年に新版を発行しました)を2015年に公開させていただいています。これはがん診療連携拠点病院などに見本版を提供させていただいて、今後ご意見をいただいて改訂していきたいと考えています。この冊子はカナダやオーストラリア、米国などの「ケアギバー Caregiver」つまり医療従事者や支援者の方、家族を支援する方のガイドブックを参考に、日本でも介護やケアに関わる医療従事者、介護福祉に関わる方、そしてご家族や支援者の方にぜひ読んでいただきたいことをまとめた書籍として作成しました。先ほど申し上げたように、在宅での療養となると、ご本人の意思も非常に重要ですが、ご家族への負担のことや、ご家族の不安に対して応えるような情報ができないかということで、こういった冊子を作りました。
在宅での療養を考える時に知りたいこととして、看取りについての情報のニーズがとても多いです。不安があるときに対面で聞くのが難しいことの二大問題ということで、お金のこと、そして状態が悪くなったときのことは聞きづらいようで、診察のときに医療者に聞くよりもインターネットを探してみようという方が多く、看取りについての情報はずっとアクセスがとても多い、ニーズの高い情報といえると思います。最近は新型コロナウイルス感染症の状況によって面会に制限があったりや入院期間が短くなることがあり、一方でがん治療やケアが良くなってきたこともあって、看取りを前提としなくても、普段の生活を家でも過ごす、副作用や後遺症の自己管理をしながら家で過ごすときに役立つ情報のニーズにお応えするかたちで、近いうちにこうした情報を加えて改訂したいと考えています。
情報づくりから、患者さんご家族に届く連携づくりへ
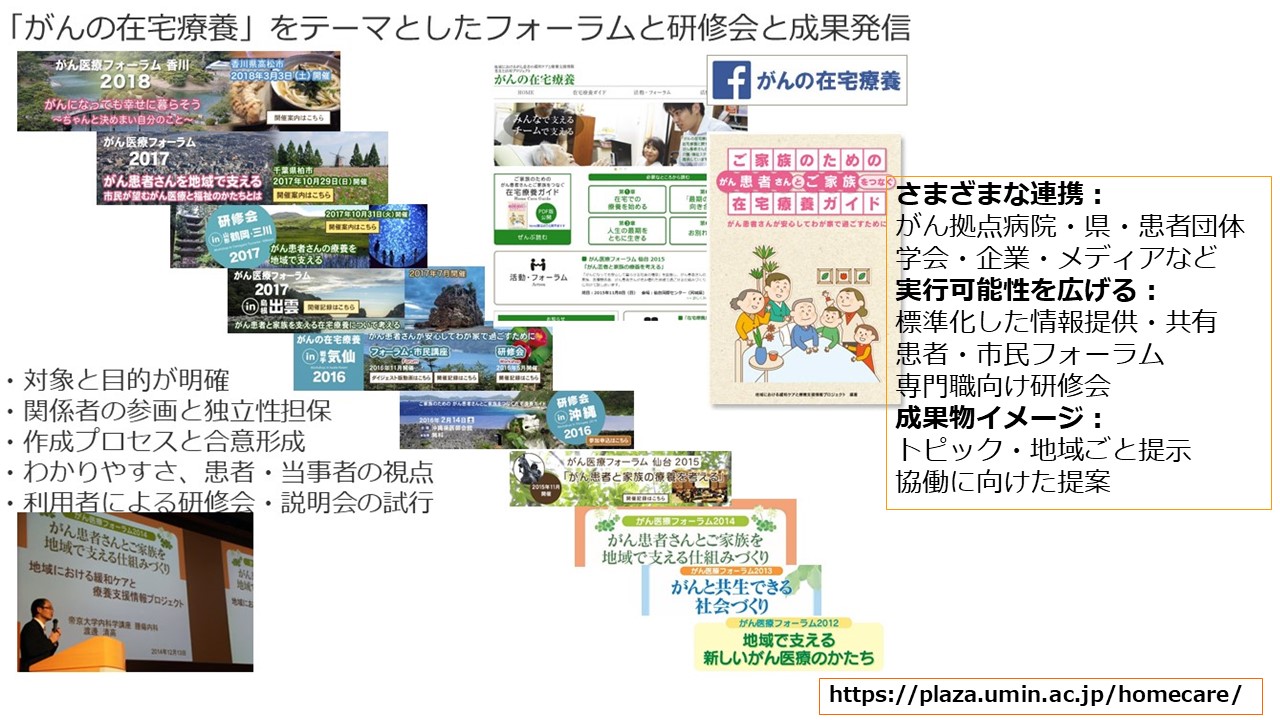
ただ、情報を作るだけではやはり現場の患者さんに届かないという課題がありますので、患者さんや一般の方向けのフォーラムや医療従事者や介護福祉に関わる方向けの研修会をさせていただいて、現場で、地域で、いろいろな関係の職種の方が地域にお住まいの患者さんやご家族にどのようなケアができるのか、あるいはどのような連携ができるのかを議論する場づくりのお手伝いをさせていただいています。2012年から「地域におけるがん患者の緩和ケアと療養支援情報 普及と活用プロジェクト」をさせていただいていて、最近はオンライン開催やハイブリッド開催での準備もしていますので、音声や映像の課題をうまく解決して、少しずつ上手にできればと思っています。
対面でもオンラインでも効果的な議論、特に、うまくいってることを共有することももちろん大事ですが、一方で、困っていることやうまくいかなかったことを腹を割って話せるような場もとても重要だと思っています。私も結構、東京で研修会をすることも多いですが、都市部では地域をどういうふうに考えるか、例えば市の単位でするのか医療圏の単位でするのか、あるいは学校区域が在宅の体制を考えるぐらいだとちょうどいいのか、というように、参加される方の組み合わせによって議論の内容も変わってくると思います。ぜひそのような取り組みを、いろいろな場でご一緒にできればと考えています。
信頼できる情報の届け方、伝え方の大切さ

「在宅療養を支える家族向けの情報」として、在宅療養ガイドに対して、内容についてとても多くのご意見をいただいて、「分かりやすい」とか「今後の心の準備ができる」ということで、とてもポジティブなご意見も多くありました。一方で、情報がただそこに置いてあるだけではなく、必要とするときに「誰に紹介されるか」とか「誰に説明してもらえるか」とか、「タイミングがとても大事」ということ、つまり、自分事ではないなというときにその情報があることよりも、それを必要とするときに、「信頼できる方から説明されるというところがとても大事だ」というご意見がありました。そういった意味で、情報が置いてあるだけではなくて、在宅療養やがんの治療に関わられる職種の方がその内容について理解していて紹介してくれるということがとても大切だ、ということになります。病院や診療所、訪問看護ステーション、あるいは薬局で話題になったときに「こんな情報があるからちょっと役に立ちそうだよ」などで一言添えていただくことで、患者さんはとても安心されるのではないかなと思っています。情報を見立てる、あるいは見極める、こういったところが私たち医療者に求められているスキルではないか、こういった調査を通して感じたところです。
地域における「がん医療ネットワークナビゲーター」の育成
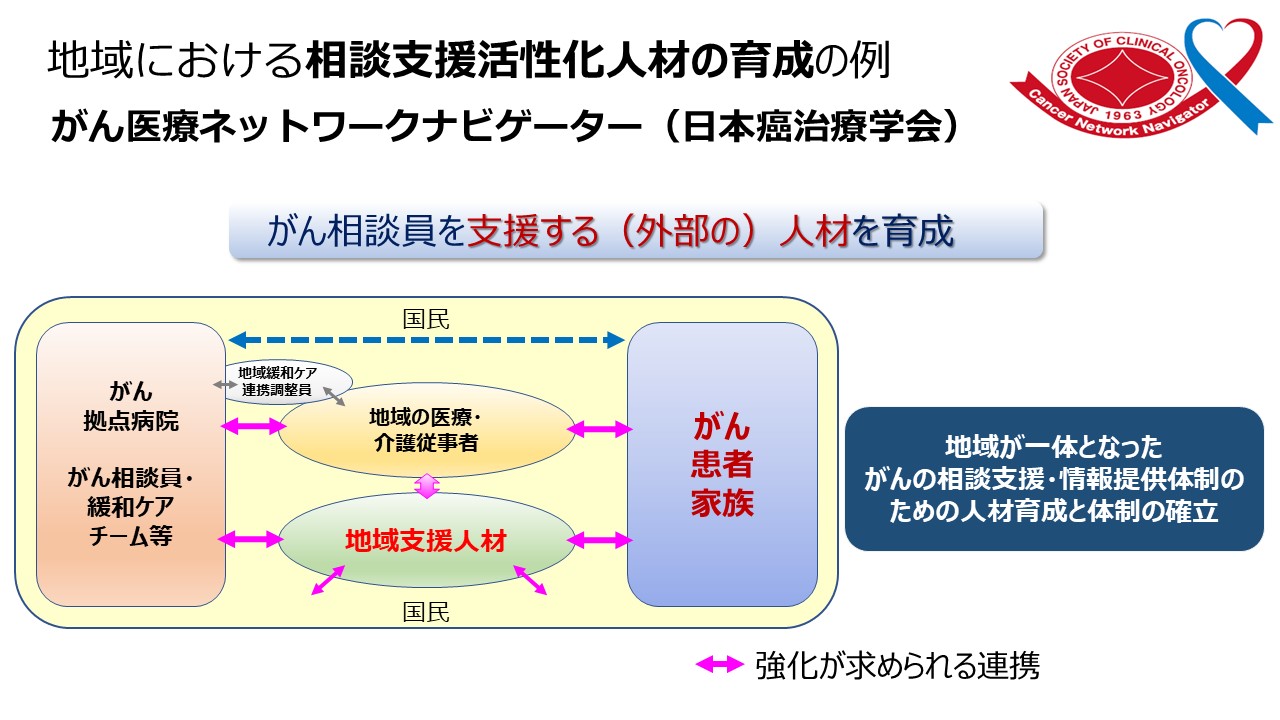
これは地域における相談支援の活性化、人材の育成の一つの例ですが、私自身も委員として関わらせていただいていますけれども、日本癌治療学会では「がん医療ネットワークナビゲーター」を養成しています。がんの相談員は、主にがん診療連携拠点病院に設置されているがん相談支援センターの相談員です。医療のことや生活のこと、社会的なサポートを必要とするときのお金のこと、制度のことについての情報を提供し、実際に医療につなぐとか、こうしたサービスや制度につなぐといった相談支援の取り組みをしていらっしゃいます。一方で、がんの患者さんはがんの拠点病院にかかっている、拠点病院にずっと通院しているというわけではないので、地域の医療機関でも、拠点病院の外ででも、情報や相談の支援の役割の担える人材を、地域でがんの患者さんを支える人材を育てていこうという取り組みです。「ナビゲーター」として、患者さんを支える方をさらに支援していくようなことができないかということで、相談支援や情報提供に関わる方の人材育成と体制づくりを進めているところです。
この資格を「ナビゲーター」「シニアナビゲーター」という形で、eラーニングやコミュニケーションスキルを学んでいただくセミナー、あとは医療機関の実地見学を進めていて、全国的に見てみると、進んでいる地域とまだこれからの地域はありますが、がんの拠点病院に勤務している方、拠点病院以外の方、患者さん・当事者の立場の方もいらっしゃいます。中でも一番多いのは薬剤師の資格をお持ちの方です。さまざまなバックグラウンドをお持ちの方がこの資格を取得して、地域のがん医療の課題とか、あるいは改善点とか解決策とか先進的な取り組みを多く発信されていて、私自身もとても刺激を受けているところです。こうした仕組みをもとに、人材育成や連携が、今後広がっていくといいなと考えているところです。
「まるコラボ:がん患者のための多職種チームケアと地域医療連携を推進するプロジェクト」の紹介

最後にこのプロジェクトのご紹介ですけれども、がん患者さんの多職種チームケアと地域医療連携を推進するプロジェクトということで、こちらにロゴをご紹介していますが「まるコラボ」ということで、まるっとコラボレーションできればいいなと感じています。地域におけるがん医療の環境を踏まえてチーム医療を推進・向上させて、地域医療連携のもとで質の高い患者さんのケアを実施、実現することを目的として、教育研修プログラムということで今後進めていければと考えています。患者さんのもとに質の高い医療とケアを届けることで、より良いアウトカムにもつなげることを目指している活動です。
学修コンテンツということで、例えば吐き気を抑える制吐剤の適正な利用、栄養やリハビリテーションなどの分野で、新しい薬剤が出たり、リハビリテーションについてのエビデンス(科学的根拠)がどんどん生まれてきています。ただ、エビデンスが出ていても、実際の患者さんに、これをがんの患者さんに届ける仕組みを実践するためには、やはり研修とか情報共有とか、あとは連携の機会が必要になってきます。こうしたプロジェクトをきっかけに地域の連携の場にお手伝いさせていただいたりだとか、研修会をご一緒に学ばせていただくことが、おそらく他の地域で同じような課題を感じていらっしゃる方、医療職種の方に参考にしていただけて、それを広げていくというように、点ではなくて面として広げていけるといいなと考えています。
薬剤師が医師と、看護師と、あるいは介護職の方と意見交換をするのは、最初は少しお互いに垣根があって、腹を割って話しづらい、ということがあるかもしれませんが、一度課題や改善策について話し合える関係ができると、あとは電話一本、メール一本で話が伝わることがあるかもしれませんので、ぜひ、そういったきっかけになるような機会が提案できるといいなと感じているところです。
質の高い多職種チームケアと地域連携の実現に向けて
今日は3つの視点についてお話をさせていただきました。患者さん支援のための多職種チーム医療の意義ということで、最近は「集学的治療」といって、複数の治療を組み合わせて行われることが一般的になりつつあります。手術療法と放射線療法と薬物療法、そして緩和ケアということで、四大治療とか三大治療といわれたりしますが、新しい治療が出現することによって、必然的に多職種からなる多くの専門家が患者さんのケアに関わるようになってきた背景が、こういった多職種チーム医療の必要性と密接に関わっていると思います。
地域連携は、診療報酬で退院支援加算などのインセンティブをうまく組み合わせることももちろん重要ですし、その中で必要な医療やケアが住み慣れたところで受けられること、切れ目なくつながっていくことが大切ということで、地域連携推進に向けた取り組みについてご紹介させていただきました。ぜひ、お聞きになった皆さまには、それぞれの専門性や関心に応じた役割についてご意見・ご提案をいただければと思っていますし、私自身もそういった議論の場に引き続き参加させていただくことを楽しみにしています。患者さんを支えるチームケアと地域連携に向けて、テーマのご提案やご意見をいただきたいと考えています。
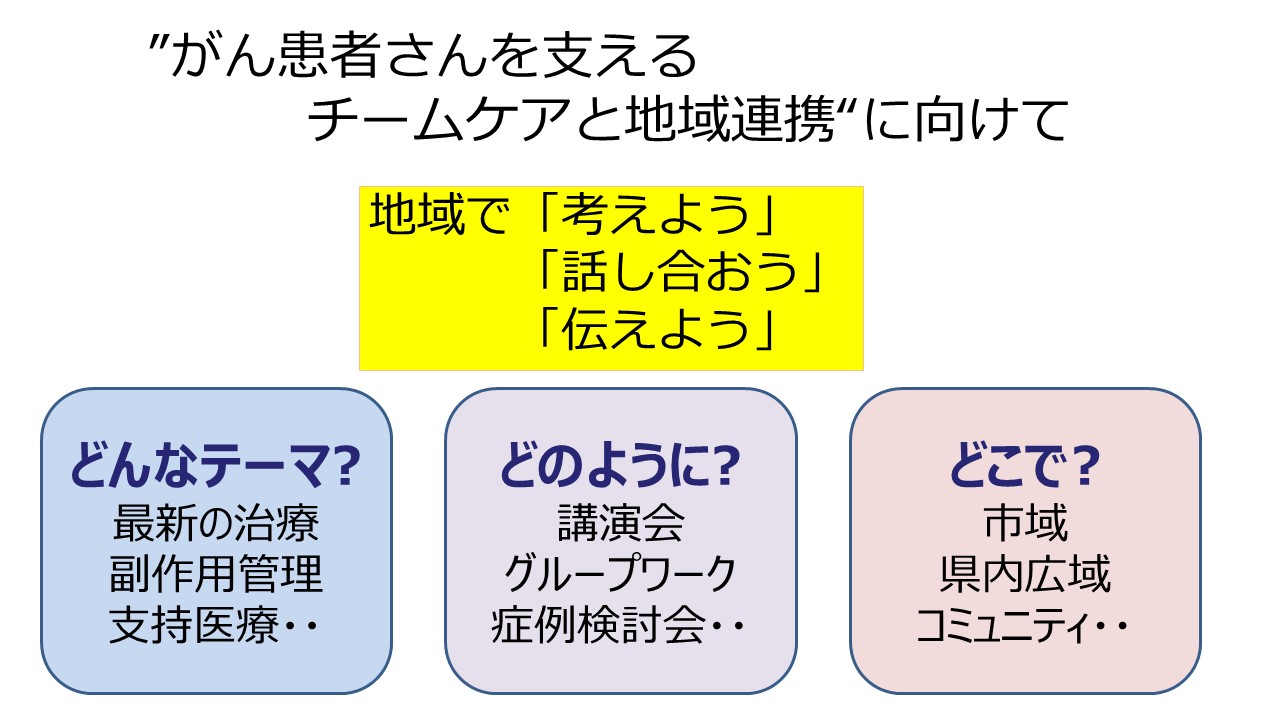
研修会の方法について、座学として聞くよりも、グループワークや症例検討会を通して課題を共有する、意見を交わす、提案をぶつけ合うということも、とてもホットでいいと思います。新型コロナウイルス感染症の影響のもとで、対面でやりとりをするのはなかなか難しいかもしれませんが、最近はオンラインで、バーチャルではありますけれども顔の見える議論ができるようになってきているので、こうしたツールを効果的に組み合わせる工夫もできるかと思います。
その「どこで」というところです。先ほど申し上げた、広域でするのか、あるいはもう少し狭いコミュニティーで膝詰めで議論をするのかによって、深い議論ができるかもしれません。ぜひそういったことについてもご意見・ご提案をいただきたいと思いますし、もし、こういった取り組みを既にやっているよとか参考になりそうだ、ということがあれば、チームで馳せ参じますので、ぜひ教えていただきたいなと考えています。地域で話し合う、考える、そして伝えるということで、ただ聞いて、良かったね、面白いねとかということから、実際にじゃあやってみようよとか、じゃあ次は少し何か工夫してできるかもしれないというように、今日のお話が参考になれば大変ありがたいと思います。
ということで、今日はご参加いただきましてありがとうございました。ご質問(Q&A)に、ぜひご質問とかご意見とか、ご感想でも構いませんので、お書きいただければと思います。ウェビナーで参加された方には、終了するとアンケートのページが開きます。事前のアンケートも、たくさんご回答いただきましてありがとうございました。今日お聞きになった感想とか、今後のチーム医療とか地域連携の推進に向けたご意見・ご提案も今後の活動の参考にさせていただきたいと思いますので、ぜひご協力のほどお願いします。私からの発表は以上です。ご清聴いただきましてありがとうございました。ぜひこれからのディスカッションもよろしくお願いします。




