症例経過の要約
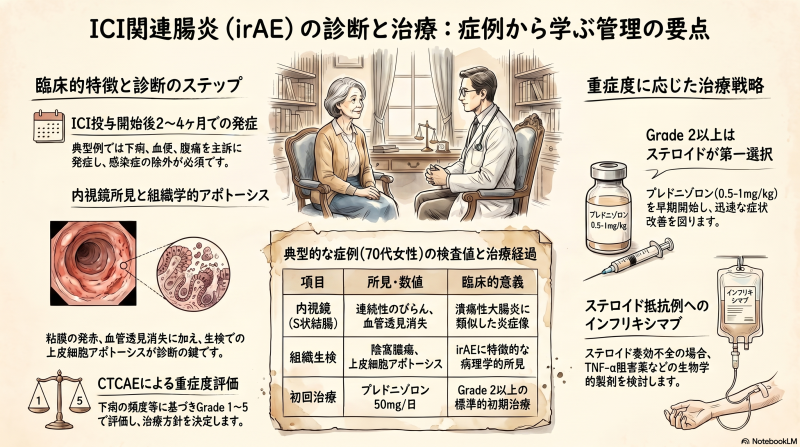
70歳女性。肺腺癌多発肝転移(Stage IVB)に対し、テポチニブ治療後、病勢進行を理由にペムブロリズマブ(抗PD-1抗体)が導入された。投与開始から約2か月後、1日7~8回の頻回な水様性下痢と少量の血便が出現した。
来院時、体温36.5℃、血圧110/60 mmHgで循環動態は安定していたが、消化管症状は持続していた。血液検査ではアルブミン低下(3.1 g/dL)を認めた一方、CRPは0.8 mg/dLと軽度上昇にとどまった。便培養は陰性であり、感染性腸炎を示唆する所見は得られなかった。
下部消化管内視鏡検査では、直腸からS状結腸にかけて連続性の粘膜発赤、びらん、血管透見消失を認めた。生検標本では陰窩膿瘍および上皮細胞アポトーシスが確認され、免疫関連腸炎と整合する病理像であった。
以上の所見を総合し、ペムブロリズマブ投与に伴う免疫関連有害事象(irAE)としての腸炎と診断された。全身性グルココルチコイド(プレドニゾロン50 mg/日、静脈内投与)が開始され、治療開始後速やかに下痢症状の改善が得られた。
1. 背景:免疫チェックポイント阻害剤と腸炎
免疫チェックポイント阻害剤(ICI)は、PD-1、PD-L1、CTLA-4などの抑制性受容体を阻害し、抗腫瘍免疫を強力に活性化させる治療薬である。一方で、活性化された免疫応答が自己組織にも向かうことで、免疫関連有害事象(irAE)が発現する。
消化管症状はirAEの中でも頻度が高く、腸炎(大腸炎)は抗CTLA-4抗体使用例で約10%、抗PD-1/PD-L1抗体使用例でも数%に認められると報告されている。臨床像や内視鏡所見は潰瘍性大腸炎に類似する場合が多いものの、発症機序や治療反応性には特有の点があり、原疾患とは異なる対応が求められる。
2. 診断の考え方と評価プロセス
2.1 症状から疑うポイント
ICI投与開始から数週~数か月後に以下の症状が出現した場合、免疫関連腸炎を念頭に置く必要がある。
- 頻回の下痢
- 腹痛
- 血便
- 重症例では発熱や全身状態の悪化
2.2 必要となる検査
免疫関連腸炎の診断は、臨床症状のみでは確定できず、複数の評価手段を組み合わせて行う。
| 検査種別 | 評価ポイント |
|---|---|
| 内視鏡検査 | 粘膜の発赤、浮腫、血管模様消失、びらん、不整潰瘍。Mayo内視鏡スコアを用いた重症度評価が有用 |
| 組織学的検査 | 粘膜固有層の炎症細胞浸潤、陰窩膿瘍、上皮細胞アポトーシス。肉眼的に正常に見える部位でも生検が重要 |
| 除外診断 | 便培養などを用いた感染性腸炎の否定 |
3. 治療戦略:重症度に応じた選択
治療方針は、米国国立がん研究所のCTCAEに基づく症状のグレード分類を軸として決定される。
3.1 重症度別の基本方針
- Grade 1(軽症)
抗下痢薬などの支持療法と慎重な経過観察 - Grade 2以上(中等症~重症)
全身性グルココルチコイドを速やかに導入
3.2 本症例で検討された治療薬の位置づけ
| 薬剤 | 評価 |
|---|---|
| グルココルチコイド | 第一選択。プレドニゾロン0.5~1 mg/kg相当が推奨され、本症例でも速やかな臨床改善を示した |
| インフリキシマブ | ステロイド抵抗例または依存例で使用される抗TNF-α抗体 |
| ベドリズマブ | ステロイド抵抗性腸炎に対し有効性が示されている生物学的製剤 |
| 5-ASA | 潰瘍性大腸炎では標準治療だが、irAE腸炎に対する効果は確認されていない |
| アザチオプリン | 維持療法としての位置づけに限られ、寛解導入目的では推奨されない |
| 白血球除去療法 | 炎症性腸疾患で用いられるが、irAE腸炎への適応はない |
3.3 難治例・合併症への対応
- 難治例
インフリキシマブ、ベドリズマブに加え、サイクロスポリンを検討する場合がある。 - 重篤な合併症
腸閉塞や穿孔が疑われる場合、早期のステロイド治療に加え、消化管減圧や補助療法の併用を含めた集学的対応が必要となる。
4. 結論と臨床上の要点
免疫関連腸炎は、適切な診断手順と迅速な治療介入により多くの症例で制御可能である。
- 早期の内視鏡評価
症状出現時にはS状結腸鏡などを積極的に行い、粘膜および組織像を確認する。 - CTCAEに基づく迅速な判断
グレード2以上では躊躇せずステロイド治療を開始する。 - 治療反応を踏まえた個別化対応
患者背景や反応性を考慮し、生物学的製剤への切り替えを適切に検討する。
Podcast: Play in new window | Download