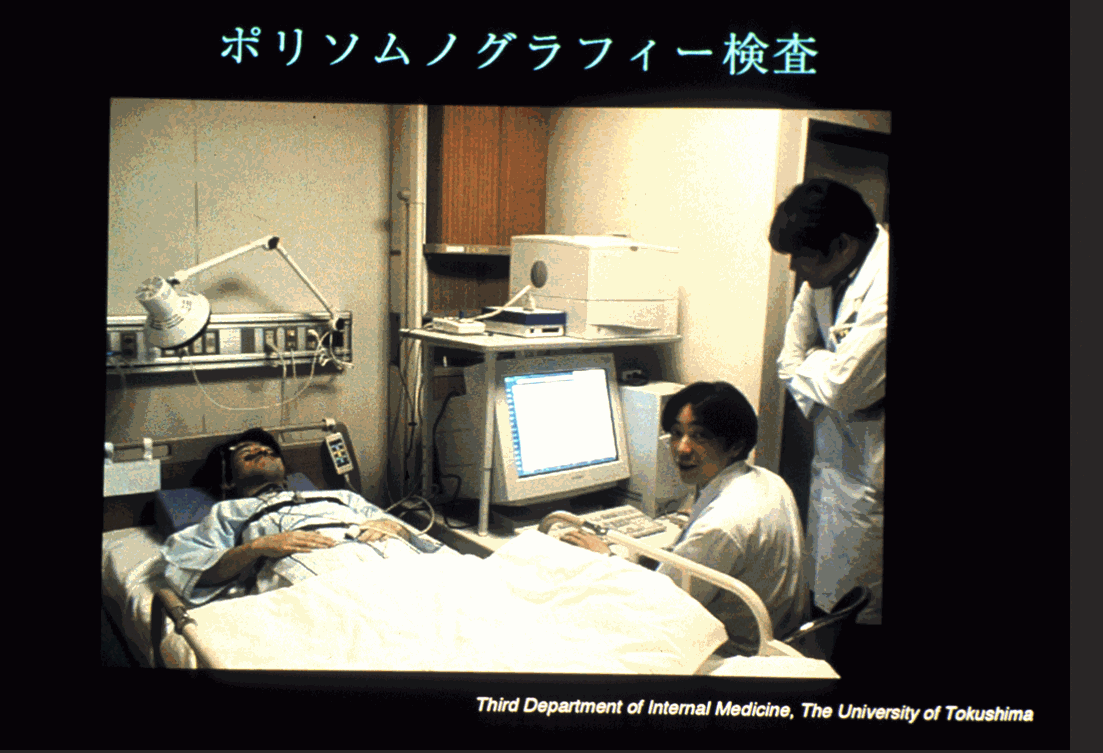
ポリソムノグラフィー検査
睡眠時無呼吸症候群の診断に用いられます。
睡眠時における呼吸異常は様々な呼吸器因子・予後因子となることが報告されています。睡眠は単なる脳機能の活動状態の変化にとどまらず、呼吸器系、循環器系、内分泌系なども包括した多面性をもっており、その障害は全身性に影響を及ぼす可能性が考えられます。
睡眠呼吸障害は大きく分けて、次の4つに分類されます。
- 睡眠中、胸郭、腹壁は呼吸努力をしているにもかかわらず気流が減少、もしくは全く停止してしまう
閉塞型睡眠時無呼吸低呼吸症候群。
- 睡眠中に胸郭、腹壁の呼吸運動自体が停止し、気流の減少、停止がみられる
中枢型睡眠時無呼吸低呼吸症候群。
-
換気量が漸増、漸減し、それに引き続き無呼吸が起こるというサイクルを繰り返す
Cheyne-stokes呼吸症候群。
-
睡眠時にPaCO2が異常に増加し、低酸素血症を起こす
睡眠時低換気症候群。
睡眠時無呼吸低呼吸症候群として最も頻度が高いのは
閉塞型睡眠時無呼吸低呼吸症候群です。
睡眠時無呼吸低呼吸症候群の定義として、
一晩の睡眠中に30回以上の無呼吸、低呼吸が出現する病態とする考え方が汎用されており、臨床的には1時間あたりの無呼吸数と低呼吸数を合計したものを無呼吸低呼吸指数(AHI)として、これが5以上のものを睡眠時無呼吸低呼吸症候群の診断基準としています。
診断のためにポリソムノグラフィーが行われます。
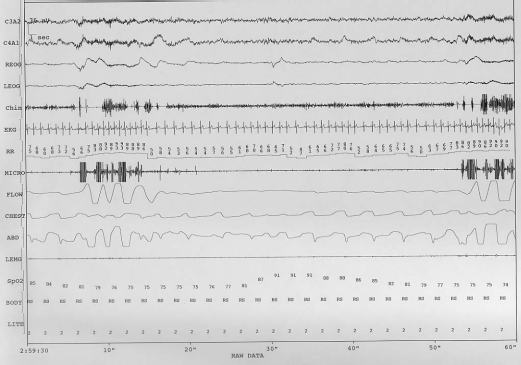
ポリソムノグラフィーでモニターする項目には以下のものがあります。
睡眠段階(nonREM睡眠、REM睡眠など)の判定に脳波、眼電図、筋電図の連続記録を行い、これらを終夜同時記録することによって全睡眠時間、覚醒時間、覚醒の回数、NREM睡眠、REM睡眠の割合などを測定します。
換気モニターは鼻、口気流の測定、呼吸運動の測定を行っています。無呼吸、低呼吸が閉塞性のものか中枢性のものかの判別に必要となります。食道内圧の測定も呼吸努力の有無を見るのに用いられますが、食道内バルーンの留置は睡眠障害の一因となると考え当科では測定しておりません。
血液ガスのモニターには連続的かつ非侵襲的に酸素飽和度を測定するためにパルスオキシメーターを利用しています。
その他、循環機能のモニターに心電図、体位による呼吸停止の変化をみるため体位の測定も行います。
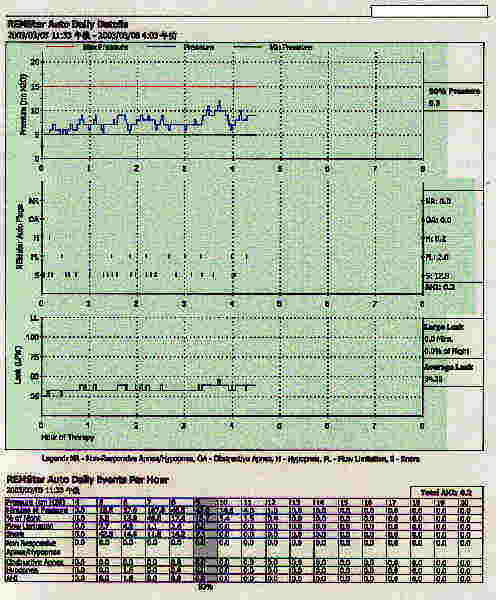
当科ではChest社のALICE3自動解析器で解析を行っており、無呼吸の条件を“それが起こる前の16回の呼吸の気流の平均振幅より25%以下に低下した時を無呼吸の開始とし、10秒以上無呼吸が続いた後、気流が26%まで回復した時を無呼吸の停止”としています。また、低呼吸の条件としては“それが起こる前の16回の呼吸の気流の平均振幅より50%以下に低下した時を低呼吸の開始とし、10秒以上低呼吸が続いた後、気流が60%まで回復した時を低呼吸の停止”としています。そして1時間あたりの無呼吸数と低呼吸数を合計したものを無呼吸低呼吸指数(AHI)として重症度の指標としています。AHI≧5を睡眠時無呼吸低呼吸症候群とし、AHI≧20を治療開始の目安としています。
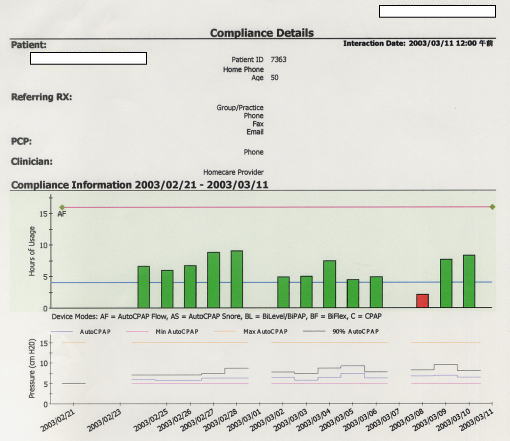
睡眠時無呼吸低呼吸症候群にはいくつかの治療法があります。これらは主に閉塞型睡眠時無呼吸低呼吸症候群に対する治療として挙げられますが、中枢型睡眠時無呼吸低呼吸症候群においても通常は閉塞型の無呼吸低呼吸が混在していることが多く、同様の治療法が選ばれます。この中で現在中等症以上の閉塞性睡眠時無呼吸低呼吸症候群に対して第一に選択される治療法は
nasal CPAP(経鼻的持続陽圧呼吸法)です。これはマスクにより経鼻的に連続的に陽圧をかけることで上気道の虚脱を防ぎ、開存を維持することを目的としています。