十勝地域のがん患者さん支援の充実に向けたセミナー 2024
がんの治療中から終末期までを支える在宅医療の取り組み
帯広協会病院腫瘍内科の杉山と申します。よろしくお願いします。いつもいろいろなところでお世話になっている方が大勢いらっしゃると思います。ありがとうございます。
私は腫瘍内科医といって、がんのバリバリの治療医でございまして、どうしても在宅医療というと緩和のイメージがもしかしたら強いのではと思いますが、そこに少し一石を投じたい気持ちもございます。「がんの治療中から」というタイトルにさせていただきました。
アウトリーチ型の「がんサポートチーム」
私が勤めております帯広協会病院は、300床の中規模ぐらいの病院ではないかと思います。北海道のがん診療連携指定病院となっている病院です。福祉的な病院でもありますので、無料低額診療などが使える病院でもあり、私は、今までいろいろな大きな病院で勤めてきておりますが、比較的こぢんまりとした、病院の中の先生同士が医局や廊下で声をかけて、すぐに連携が取れるなど、フットワークも軽く、院内の患者さんたちに丁寧に対応ができる病院という位置付けかと思っております。
当院の特徴としては、私が5年前に来てから、「緩和ケアチーム」を「がんサポートチーム」という名前に変えさせていただきまして、コンサルティング型はもちろんやってはいるのですが、少し特徴的なアウトリーチ型のチームのやり方をとっています。院内のどこかでがんで困った人はいないかと、いろいろな多職種のメンバーが自分の関わっている、リハビリならリハビリの領域で、「何か困っていそうながんの患者さんがいる」とチームに言ってもらって、こちらからアウトリーチでどのような対応が必要か聞いていくというようなところが少し特徴的です。
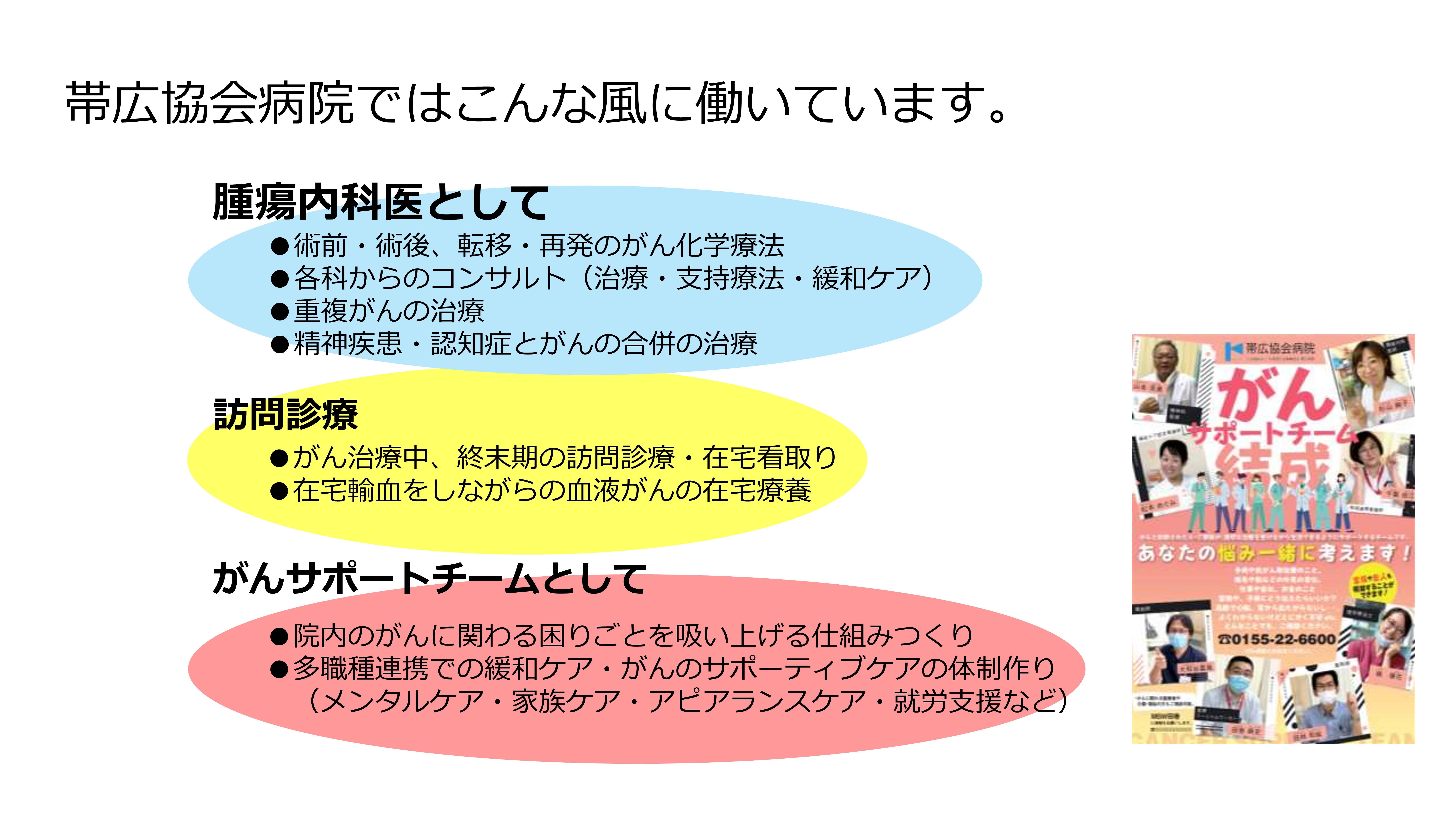
あとは、私はがんの治療医でもありますから、治療と緩和ケアを並行して最初から行っています。患者さんがご自宅に帰りたい時に、私がコロナ禍に入った頃から来ているせいもあるかもしれませんが、在宅でがんの終末期をお願いできる医療資源が足りておらず、「これはもう自分でやるしかない」ということになりました。私たちの病院は、いつの間にか訪問診療の件数も増えて、在宅でも病院でも、どちらも患者さんに自由に選んでもらえる環境をつくっているところが特徴かと思います。
私自身は腫瘍内科医として、いろいろな少し難しい系のがん患者さんたちを診させていただくことも多いですし、訪問診療では、がんの治療中から終末期に至るまで診ています。また、私は、もともと血液内科医だったので、輸血などもほぼ対応しておりますので、皆さんも血液内科、もし必要だったらおっしゃってください。さらには先ほどお話しした、がんサポートチームとしての関わりをしております。
療養する場の選択は患者さんの希望を大事にして
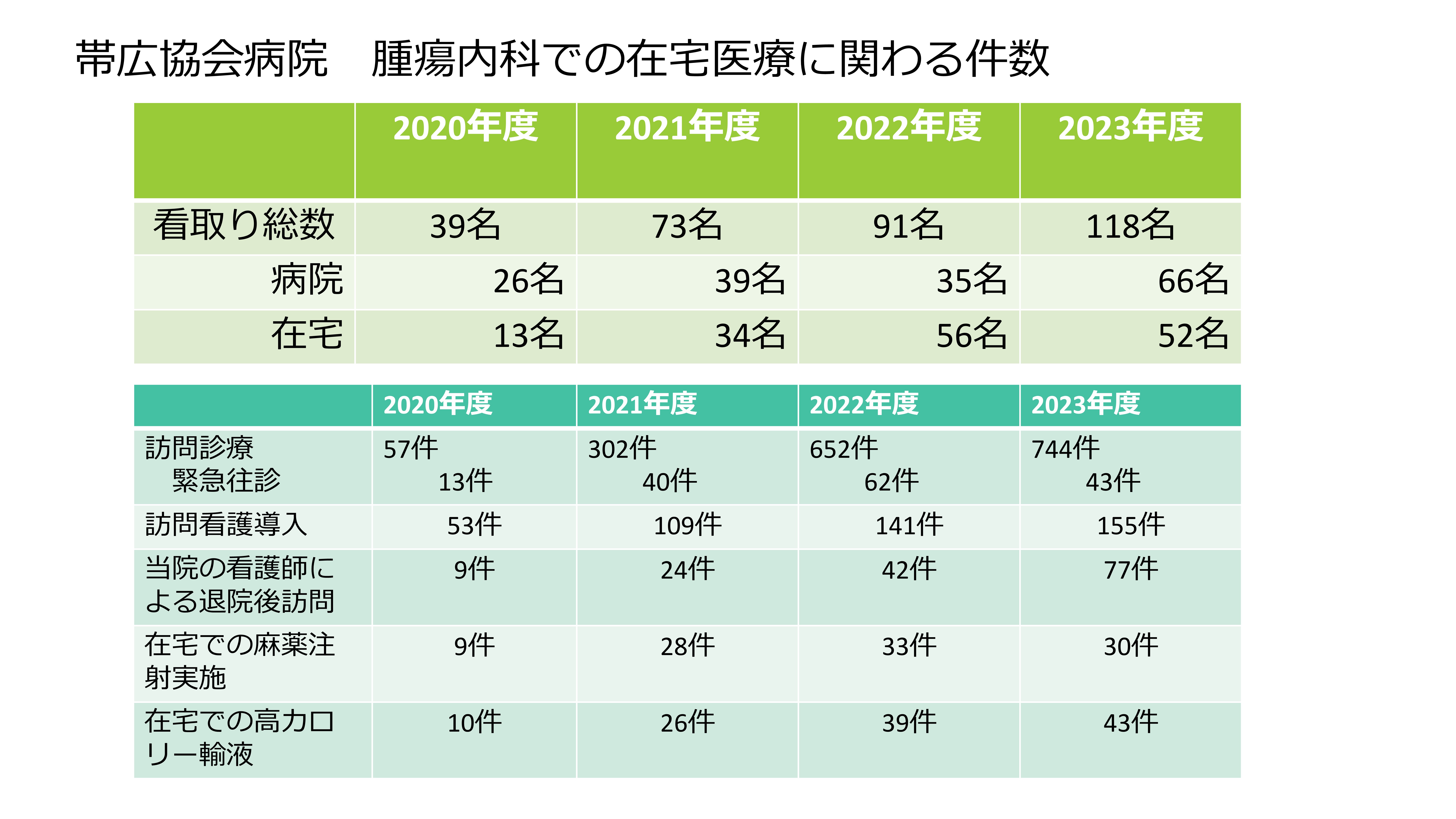
私が来てからの在宅医療の件数ですが、右肩上がりに増えていって、今は大体ひと月10件以上の看取りになっております。看取りの場所に関しては、できるだけ患者さんに選択肢を残しておくというやり方をとります。「どちらにしますか」というように選択を迫るようなことは、極力避けたいと思っていて、その時その患者さんとご家族が行きたい所に行けるということを、とにかく大事にしたいと思っております。最初希望した所から、あとで変わっても、「病院でオーケー」「在宅に移ろうか」「早めに準備だけは確認しておきましょうね」というようなかたちにしているので、大体は患者さんの気持ちに沿えているのではないかと自負しております。
そうなるとコロナ禍の時期には、半数は在宅になりました。病院で亡くなられた方も、ほとんどの方が一度帰れる時はご自宅に帰っていて、希望時に入院するというようなかたちをとれている状況です。
ですが、コロナ禍が明けてから、ぐっとこの割合が変わりまして、先ほど大野先生が出してくださっていた十勝の患者さんは、意外と入院希望が多くて、在宅の比率が2~3割減っている感じです。皆さんの社会生活、家族の社会生活のほうが優位になってきて、コロナ禍だったら、きっと最期家だっただろうという方が、入院に切り替わっている印象です。
治療期からの在宅医療の併診が必要

私の1つ目のテーマですが、先ほどのお話にありました、「治療期からの在宅医療の併診」というのが、がんの患者さんにも絶対必要ではないかと思っております。日本の在宅医療の対象者は通院が困難になった方です。また、日本の在宅医療には4つの役割があって、慢性期~看取り期というところが中心なのかと思われます。ただ、諸外国においては、フランスの「在宅入院」のように、外来ではなく、在宅で入院水準の医療を提供するようなことを実施している国もあり、実はいろいろな方法があるのかもしれません。
がんと診断された人の場合、化学療法の適応はPS(パフォーマンスステータス:患者さんの全身状態を日常生活動作のレベルに応じて5段階で表した指標)2以上と言われています。PS2の人たちは、一般的には通院困難ではないので、在宅医療の適応を外れやすく、「がんの治療中から在宅医療の併用」と言うと、「あれ?」と言われやすいです。
しかし、がんの治療中であっても、骨転移で骨折している方を通院させるとなったら、介護タクシーを使えばできなくはないけれど、その疲労感が相当ある場合には、在宅医療を併用しながら、治療だけ入院で受けるような方法もあります。また、精神疾患、認知症といった方などでは、外来のめまぐるしい対応に疲弊してしまって、そういう意味で通院が困難という方などは、在宅の方たちに上手に入っていただくことで治療できる人の層が増えるように思います。
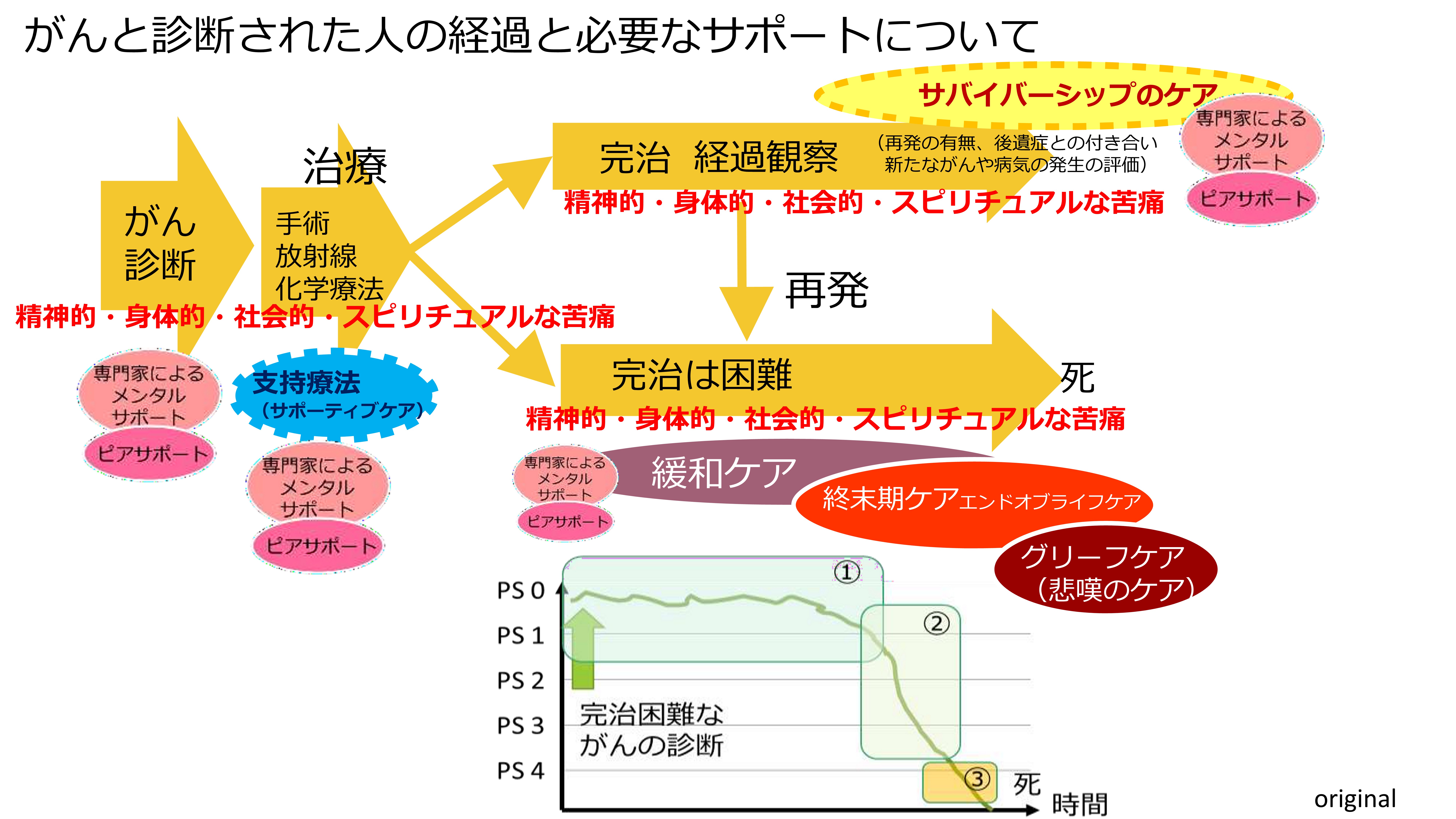
がんと診断された人の経過と必要なサポートについては、すっかり治ったかに見えたけれども、いろいろな苦痛があって、いろいろなサポートが必要というところですが、緩和ケアは、一応完治が難しくなった段階から、日本では対象になっていきます。PSは、最期になって一気に下がってきます。一般的に在宅訪問診療や在宅医療は、ガクンと下がってきた最期のところのイメージだと思います。ですが、私個人的には、全員必要とは言いませんが、もう少し前段階から入っておくことが、最期の準備やACP(アドバンス・ケア・プランニング[人生会議:今後の治療・療養について患者さん・家族と医療従事者があらかじめ話し合う自発的なプロセス])に対して非常に有効だと思っています。
訪問診療も行って治療を継続することで元気に
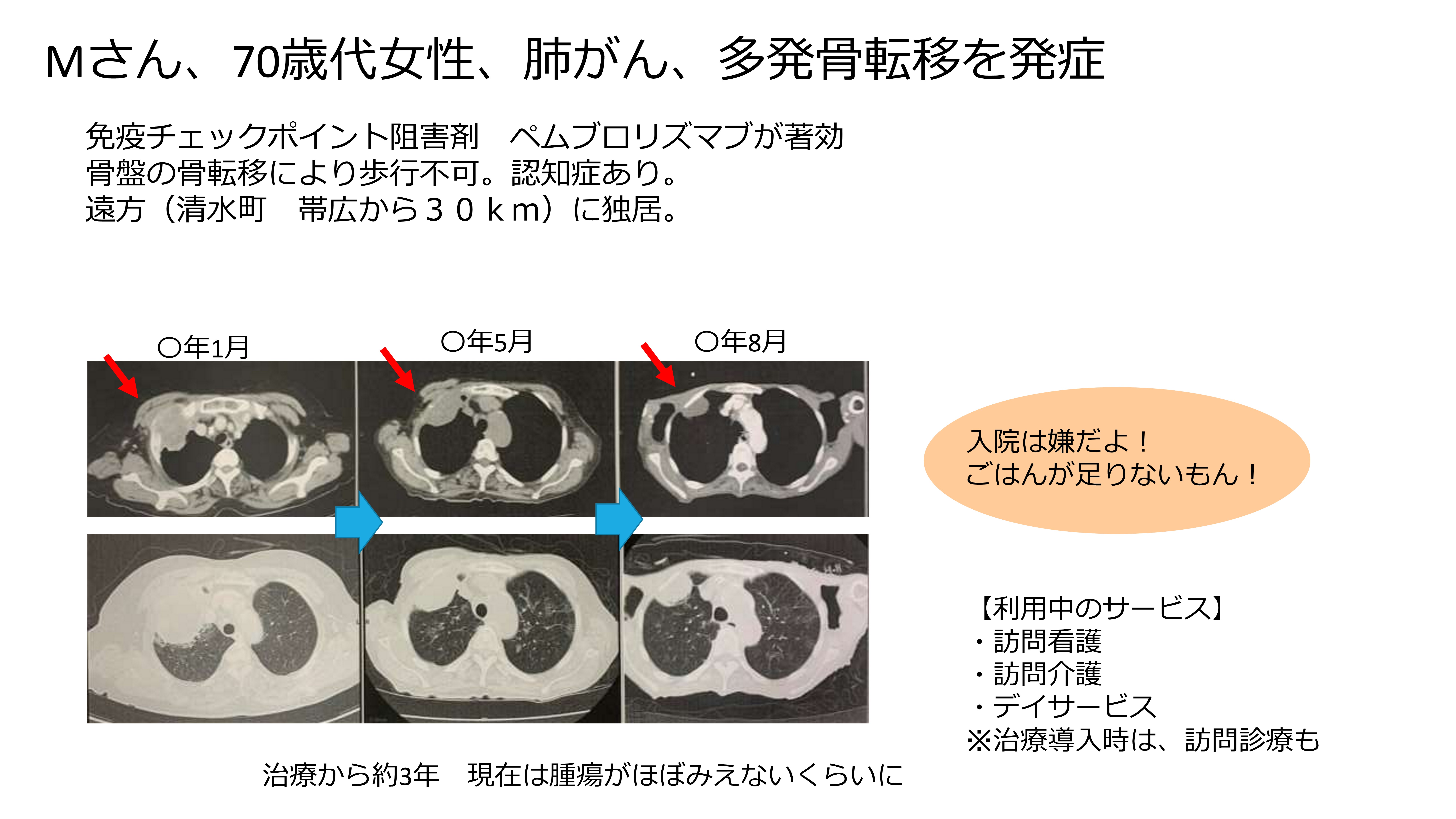
では、症例を見てみます。Mさん、70歳代の女性で肺がん、多発性骨転移を発症していて、認知症もあるのですが、ここにボリッと腫瘍が出てきて、骨盤に骨折があって、もう歩けなくて寝たきりの状況で診断されました。帯広から30kmの遠方にひとりでお住まいの方になります。免疫チェックポイント阻害薬のペムブロリズマブが本当によく効いて、今、「がんはどこに行った?」というような状況になっています。
この方は、最初は入院して治療をしていたのですが、元気になってきて、「自宅でも生活したい。でも、治療もしたい」と思うようになり、また、ご家族の「元気でいてほしい」という願いもありました。ご家族がとても一生懸命で、訪問看護、訪問介護、デイサービスを利用しながら、治療の時だけ通院していただいて、というようなことを繰り返していくことで、最初は余命1か月ぐらいに思っていた方が、3年経った今も元気です。最初は細々とされていたのですが、お菓子をよく召し上がるので、今では丸々としていらっしゃいます。
この方は、今は行かなくても大丈夫ですが、治療の導入時は訪問診療としても行っていて、訪問の医療が一緒に入って治療を継続することで、本人がしたかったこと、ご家族がしてあげたいことを、意外と長くできています。
治療中から在宅医療が入ることで生活の質を維持

あともう一人、Yさん、60歳代の男性で胃がん、腹膜播種(はしゅ)を発症していました。この方は、最初「抗がん剤は、やらん」と言って、治療を拒否されていました。すると、やはり3か月ぐらいで腹膜播種によってどんどんおなかが張ってきて、胆管狭窄(きょうさく)で黄疸(おうだん)になって、ビリルビン値も上がってきた、この段階になって初めて私にコンタクトがありました。
「抗がん剤治療をしても、今は寝たきりにならないです」とお話ししたら、突然やる気になられて、私もこの黄疸で抗がん剤治療をするのは少し怖いと思ったのですが、幸い、抗がん剤治療を行ったところ、黄疸もすぐによくなって、最初の段階では予後1か月程度と思っていたところ、それから1年ぐらい治療を継続できました。病状が進むのが速かったので、いろいろ切り替えながらでしたが、本当にベッドから動けないような状況で治療をスタートしたところ、自営業の仕事をされていた方で、一生懸命お仕事に通われて、出張にも行けるようになりました。
この方は、やはり胃がんで腹膜播種なので、経口摂取が十分ではないです。よくなって元気で動けても、食べている量だけではサルコペニア(筋肉の量が減少していく現象)になっていくので、高カロリー輸液を併用しました。一人でできるようになるまで看護師さんが入ったり、後半になると、訪問診療で体調確認に行ったり、治療も継続しながら、「現場で死にたい」とおっしゃっていたのですが、ぎりぎりまで仕事をして、最期は入院して病院で亡くなりました。
この方も治療中から在宅の医療が入ることでQOL(クオリティー・オブ・ライフ:生活の質)が保てて、やりたいことができたケースではないかと思っています。
遠方の患者さんでも特殊な緩和ケアには対応
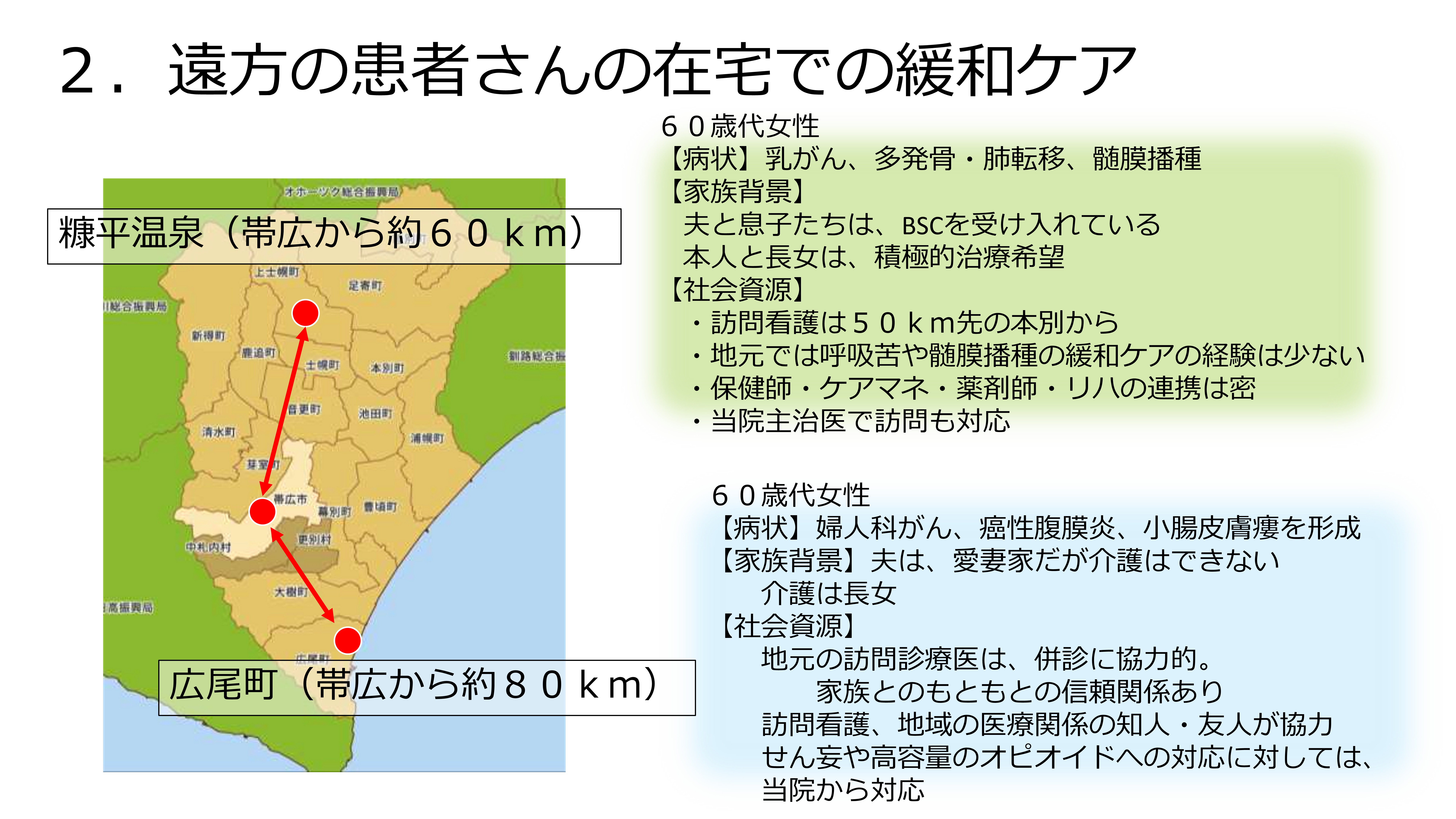
こちらは、遠方の患者さんの在宅での緩和ケアです。更別村の山田先生のお話のとおり、確かに帯広というか十勝管内は、やはり地方の地域になればなるほど、難しくなります。緩和ケアも、ただ医療用麻薬を少しずつ増やすレベルの緩和ケアであれば、どこでもできるかもしれないです。けれども、例えば、肺、呼吸不全の緩和ケアとなると、量を上手に増やしていって、あるところからセデーション(鎮静)をかけていくことが必要になったり、髄膜播種、脳転移で頭が痛い時にグリセオールを使ったり、そういった独特の緩和ケアに対して、経験がない先生に突然お願いするのは、やはりなかなかしんどいと思っています。
症例を見てみます。60歳代で、帯広から60kmの糠平(ぬかびら)の方ですが、最期まで家でというよりは、「1回家に行ってみたい」というところから始まったのですが、行ってみると、「自宅で逝きたい」と気持ちが変わり、そこからは在宅まで行きました。糠平温泉のある上士幌の先生たちは、呼吸苦や髄膜播種の緩和ケアの経験が少ないのと、ご家族の気持ちとしても「専門の先生に診てほしい」ということもあったので、何とか帯広からも行って、地元の保健師さんやケアマネジャーさん、薬剤師さん、リハビリの方が非常にきっちりと連携してくださったので、当院の主治医で最期までご自宅で看取りました。
地元の医師との連携では信頼関係が大事
次に、広尾町の方は、婦人科がんのがん性腹膜炎で、腸の周りのがん細胞が皮膚側に穿孔(せんこう)、おなかから飛び出ている状況です。それでも意外と生きていられます。この方は、「最期まで自宅で」と希望されましたが、さすがに広尾町は遠くて、地元の先生が一緒に併診で診るというかたちをとってくれました。ただ、高用量のオピオイド(モルヒネ換算で200mg以上)の持続静注になった場合には、やはり地元で、「使い慣れていない薬をどこから出すのか」というような問題があったので、こういった緩和ケアのところは当院から対応しました。毎日の状況変化に関しては、地元の先生が診てくださって、訪問看護師さんが対応して、私たちと連携を取りながら最期まで緩和ケアをして、ご自宅で亡くなるケースもありました。
どこまで誰が何をするか、「この先生は、ここまでお願いしたらやってくれる」「こちらに任せてくれる」というような、そこの信頼関係がやはり非常に大事だと思いました。
多職種での連携にもさまざまなパターンがある

こちらは、多職種での連携パターンになります。院内のチームでもそうですが、院外の在宅の場合には、訪問看護師さん、訪問薬剤師さん、ケアマネジャーさん、リハビリの方、大勢の方と、バイタルリンク(多職種間で患者さんの情報を共有するシステム)でリンクしながら連携していきます。
よく見かけるかもしれません。1つ目の認知症ご夫婦のケアの時は、伺ったら、「この水いつのだろう?」「お父さんにご飯をあげてないわ」というようなことが頻繁に起こります。ところが、奥さまとしては「私が介護する」とおっしゃいます。そうなってくると、在宅医療を行っている私たちは、もちろん、ケアもしますが、訪問時にこの水分がいつのものかをチェックして、新しいものに取り替えたり、訪問薬剤師さんが好きな明太子のおにぎりを買ってきて差し入れたり、職種を越えて、皆でこの認知症のご夫婦をみていく、というような連携を取ったこともあります。
2つ目は、発達障害のあるシングルマザーのお子さんのケースです。高校生の養護学校の息子さんが、最期のお看取りに立ち会っていく時の方法として、患者さんであるお母さんも、発達障害のある方だったので、お母さんはがんで入院してしまったけれど、息子さんはそのまま家というようなパターンで、実は義兄が隣にいたので、見てくれるという話だったのですが、結局は児童相談所で一時保護することになりました。児童相談所は、1回一時保護されてしまうとなかなか出られないのですが、お母さんが自宅にいる間は帰してくれて、入院している間は一時保護する、そのような連携を取らせていただきました。結局最期は入院で、養護学校の先生が立ち会ってくれて看取りました。
3つ目は、経済的な問題の話です。経営をされていた方で、コロナ禍で事業が破綻し、借金が何千万円という状況になってくると、ご本人もそれにうまく立ち向かえず、見たくないからさらに逃げて、奥さまにもなかなか言えず、けれども、どんどん状態は悪くなっていきます。ご本人やご家族が、お金や今後のことで頭がいっぱいな時に、「法テラスに行ってごらんよ」と言ったとしても、なかなか自分たちだけでは行けないです。
こういう体の状態だと本人も行けない、奥さまも頭がパンパンな時に、関係のある法律相談のできる方たちにこちらからお話をして、「こういう方法があるよ」というような連携をすることで、少しずつ落ち着いてこられるケースもありました。
イベントなどを通してのつながりがその後の医療連携で大切

連携のための情報共有も、ケースごとにオンラインのカンファレンスを開催したり、バイタルリンクを活用したり、LINEや電話で相談・報告・指示などをしたり、また、勉強会やケース検討会、イベントなども開催して行っています。
「医療美容クリスマスフェスタ」というのは、外見変化、アピアランスケアのことを地域で啓発するために、帯広協会病院の関係者だけではなくて、患者さんや患者会の方、訪問看護師さん、薬剤師さんなど、いろいろな人たちでつくったイベントですが、こういうイベントの中で、直接病気に関わらないところで人の顔がつながっていくことが、やはりその後の連携に非常に大事です。

私は、別件で、非営利の一般社団法人の活動で、「社会的処方MAP」というのをつくりました。こういう在宅療養やがんと向き合う時に困ったいろいろなことに対して、医療以外のサービス・相談をうまく使えるように、連携できるように、このMAPをつくったり、法律家との連携で、「社会的処方リンクワーカーサロン」を開催したりしております。ありがとうございました。




