がん医療フォーラム 2023 活用しよう!相談と支え合いの場
【第1部】基調講演
がん患者さんとご家族を支える地域づくりに向けて
患者さんとご家族を支える「相談と支え合いの場」
帝京大学の渡邊と申します。冒頭の辻理事長もごあいさつの中で触れられておりました、「患者さんとご家族を支える仕組み」がとても重要だというお話がございました。私はこのフォーラムのトップバッターということで、ぜひ皆さまに、がんの現状と、どのような取り組みが今なされているかをご紹介していきたいと思います。どうぞよろしくお願いいたします。
実は辻理事長からもご紹介いただきましたが、がん医療フォーラムはその年の年号を付けて、何回か私自身もかかわってご一緒に開催させていただいておりました。2017年は「地域で支える医療と福祉のかたち」というのがキーワードでした。そして2018年は「がんを知り、がんと共に生きる社会」というのがキーワードでした。どちらも今日と同じように会場では大変にぎわっておりまして、オンラインでも開催記録をご覧いただくことができますので、ぜひご覧いただければと思いますし、今日の議論も皆さま方と新聞の紙面上、あるいはオンラインで共有できることを楽しみにしております。
今回は「活用しよう!相談と支え合いの場」というのがキーワードです。前回の2018年から、皆さまもよくご存じのとおり、「新型コロナウイルス感染症」が大きな課題となりました。私自身も、今、がん医療の現場で診療や患者さんのケア、あとはこれから医療を目指す医学生への教育、研修にも携わっているのですが、そうした中で、新型コロナウイルス感染症のまん延というのは大きな影を投げかけたと思います。そうした中で、「相談と支え合いの場」は、ますます重要になってきていると感じることがありますので、今日の皆さま方との話し合いを楽しみにしております。
「がん対策とがん医療のこれまでとこれから」ということで、少し俯瞰(ふかん)的な視点で見てみたいと思います。その上で、「患者さんとご家族を支える『チーム医療』」について、そして「情報を届ける、地域で支える多職種チームケアに向けて」というお話をさせていただいて、引き続いてのお話にバトンタッチをしていきたいと考えています。
患者さんの生活を支える社会的な仕組みづくりが重要視されている
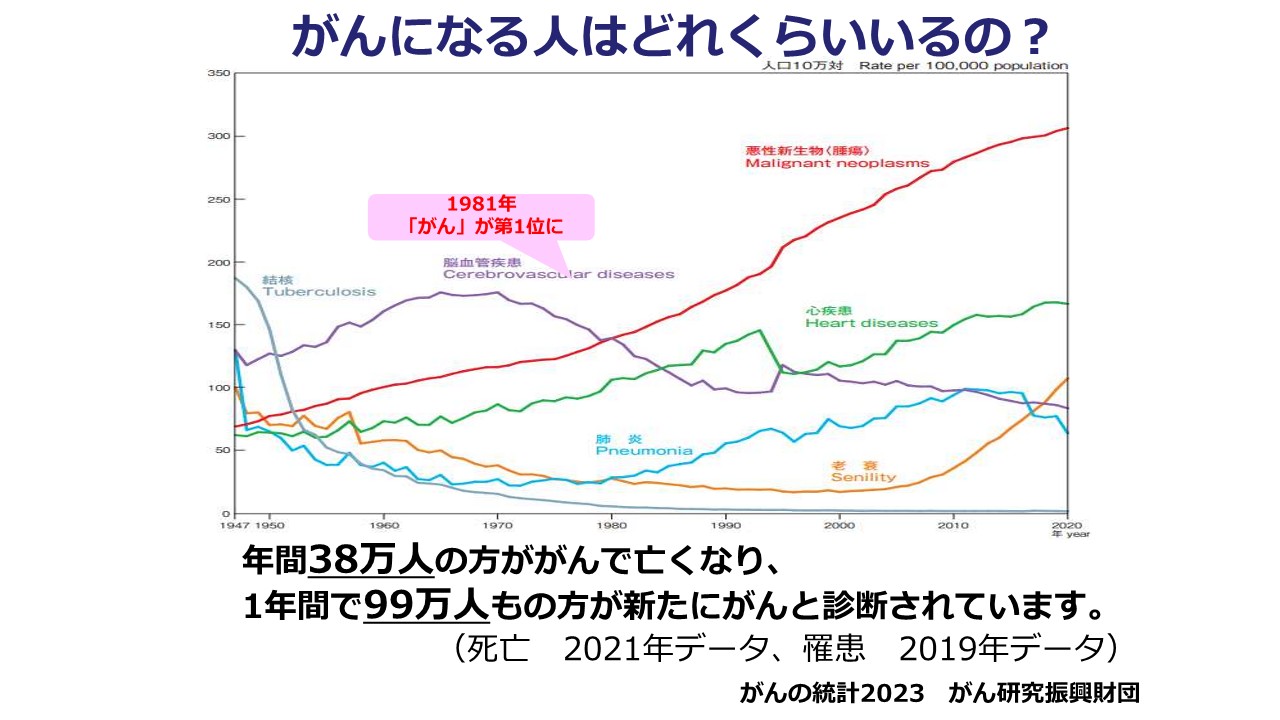
まず、「がん対策とがん医療のこれまでとこれから」についてですが、現状、年間38万人の方ががんで亡くなることがわかっておりまして、およそ100万人の方が新しくがんと診断されるという、こちらが最新の統計データになります。昭和56(1981)年に日本人の死因の第1位ががん(悪性新生物)になり、高齢化の進展とともにその数字が増えてきています。先ほどもお話がございました、「2人に1人ががんになる」というフレーズですが、生涯で累積罹患(りかん)するリスクという数字で表されまして、男性は65%、女性は51%の方が何らかのがんにかかるということです。そういった意味では、がんは特別な病気ではなく、どなたもがかかり得る病気だということを考えた上で、こういった病気、そしてその後のケアについて考える必要があるといえるかと思います。
一方で、診断と治療の進歩によって、命にすぐに差し障るということではなく、その後の治療やケア、家での療養などを考えながら、治療に取り組んでいくことが求められるようになってきております。医療の進歩は大変よいことではあるのですが、他方で患者さんとご家族を支える仕組みも考えていく必要があるという、発想の転換を求められていると思っています。
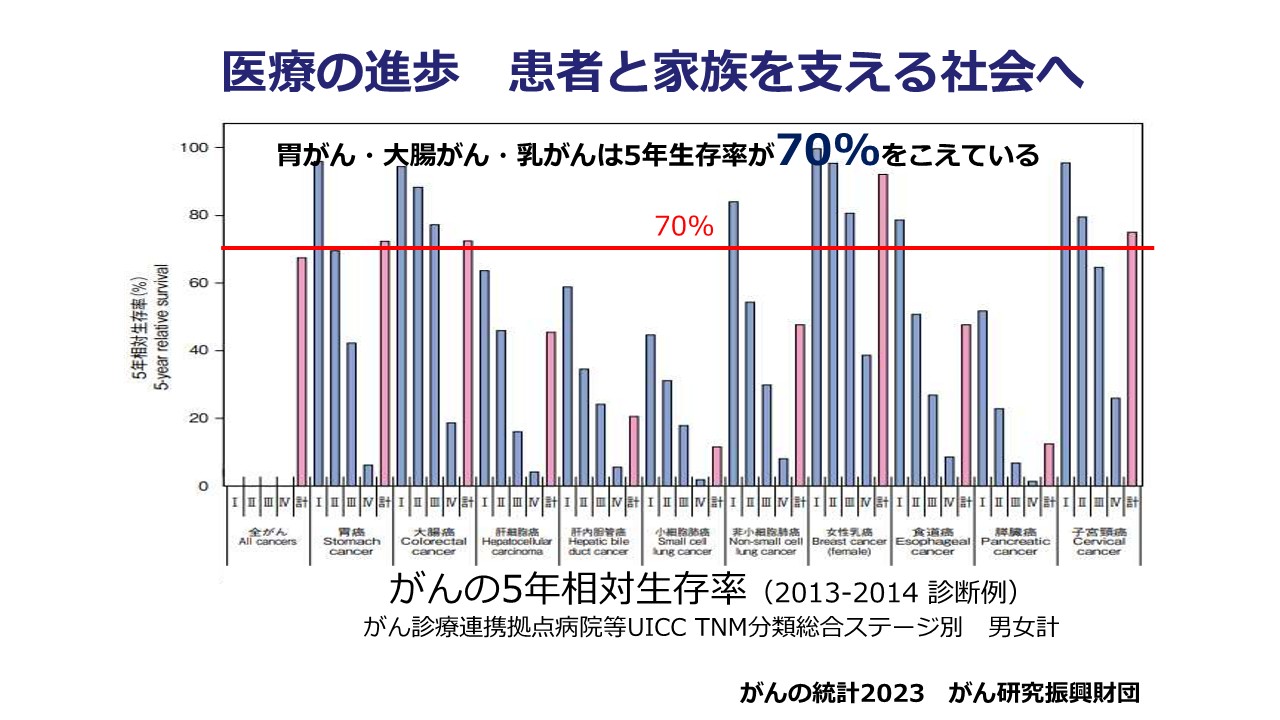
こちらは同じく最新の、がんの「5年相対生存率」(がんと診断された方のうち、5年後に存命である割合:がん登録の仕組みで集計される)を示したデータです。いわゆる一般的に予後がよいとされている胃がん、大腸がん、乳がんは5年相対生存率が7割を超えています。そうしたことから、患者さんによい医療を提供するということは前提とした上で、その後の生活上の差し障りや困難に対して、どのような仕組みをつくっていくのかという、社会的な仕組みづくりが重要視されているわけです。
「社会におけるがん」としてさまざまな立場で患者さんを支える
「がん対策の歩み」について、2006年の「がん対策基本法」の成立、これが1つのハイライトでした。法律のもとで患者さんのケア、医療提供体制を充実させようという取り組みが始まったのが2006年になります。
その後5年に1度、最近は6年に1度ですが、「がん対策推進基本計画」というがん対策のアクションプランが策定され、国を挙げてがん対策に取り組むこと、特に最近では「社会におけるがん」ということで、さまざまな立場、ステークホルダーの方が患者さんを支えるということが示されています。
例えば、病院の医療者あるいは当事者の方だけではなく、就労支援、企業や保険者、あるいは教育であれば学校、そういったさまざまな立場の方が、がんについて正しい知識を普及して取り組みにつなげていこうという動きが進んでおります。
2023年3月には第4期の基本計画が策定され、都道府県・地域における役割やPDCAサイクルを回して改善につなげていこうというような取り組みも始まっています。
「お任せ」医療から「話し合う」医療へ
そうした背景としましては、これまでは治療の選択肢も情報源もそれほど多くはなく、医療者が提案したら、患者さんはそれにある程度従うという受け身のかたちでもそれほど困っていませんでした。
しかし、これからは「話し合う」医療ということで、検査、治療、そしてその後のケアも含めていろいろな選択肢があります。そうした中で、さまざまな情報の選択肢の中で話し合いながら、対話をきっかけにしながらよりよい医療、よりよいケアを目指していくという方向性になってきています。
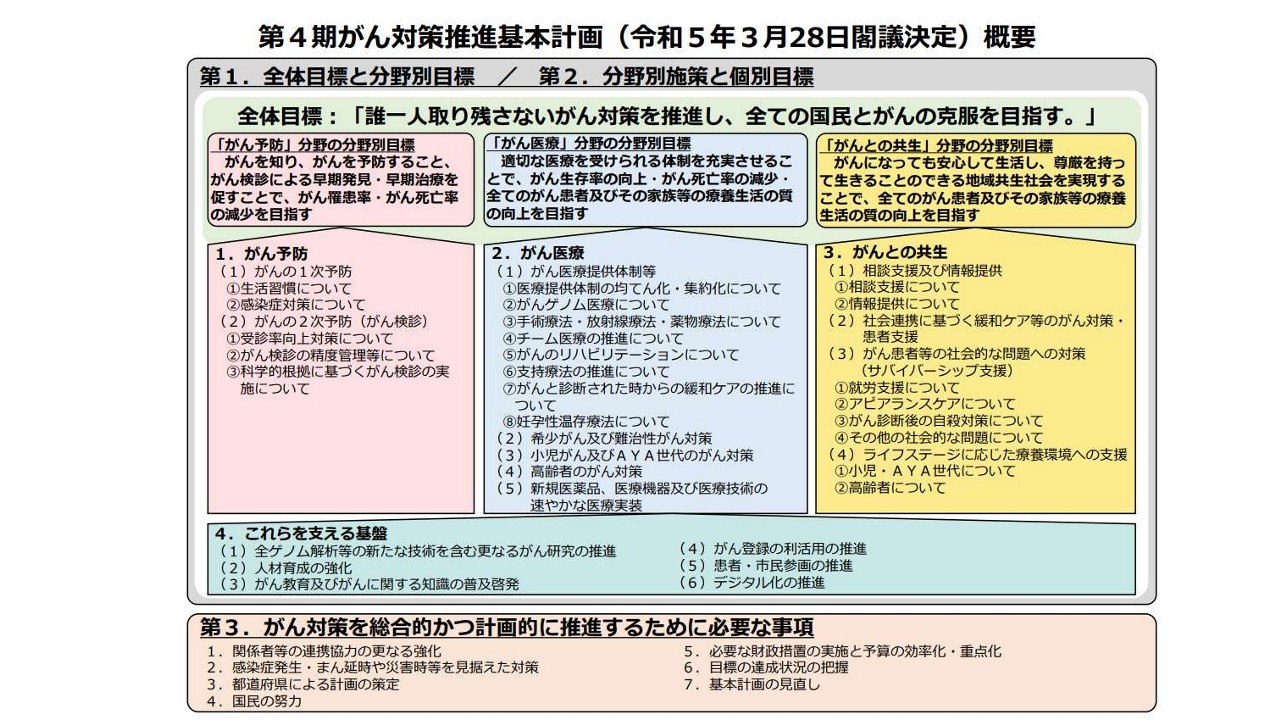
こちらが先ほどもお話をさせていただいた、第4期のがん対策推進基本計画、国が定めたアクションプラン(行動計画)です。全体として少し煩雑な図ですが、「がん予防」「がん医療」「がんとの共生」という3つの柱と、そのもとでがん対策を進めていくことが示されています。
今日のフォーラムでは主にがん医療や、がんとの共生がキーワードになってくるかと思います。
複数の治療の組み合わせにより効果的で安全な治療を
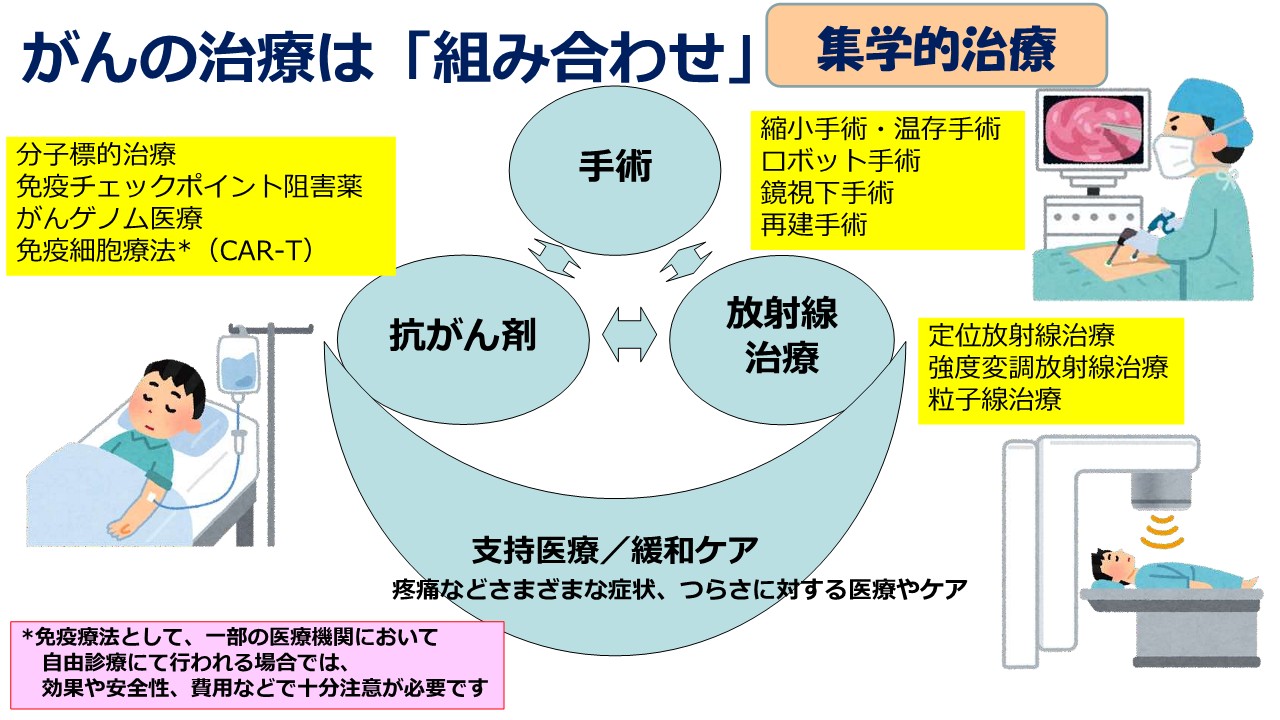
がんの治療は、「組み合わせ」といえるかと思います。1つの治療だけで完結することはなくなってきました。私自身は普段から大学病院で患者さんを診療する中で、飲み薬や点滴による抗がん剤治療(薬物療法)をすることが主ではありますが、手術や放射線治療、こういった効果的なものを組み合わせることによって、より効果的な、そして安全な治療を目指すことを考えるようになってきています。
手術では、最近はロボット手術、あるいは鏡視下手術、腹腔(ふくくう)鏡や胸腔(きょうくう)鏡、こういったものを使って、小さい創で効果的に治療をすることができるようになってきていますし、術後の回復では体への負担も少ないというのが1つのトピックです。
放射線治療については、放射線は少し怖いイメージをお持ちかもしれないですが、治療が必要ながんの場所と当たってはいけない場所を、うまく当て分けるという技術が大変進歩してきました。
そして抗がん剤は、2018年にノーベル生理学・医学賞を日本人の研究者が獲得していらっしゃいますが、免疫チェックポイント阻害薬などの多くの新しい薬剤が加わることによって、効果的で安全な治療効果が見込める治療が進歩してきました。
痛みがなく安心して普段の生活を送れる医療・ケアも進歩
一方で、ここに下支えするように、「支持医療」と「緩和ケア」がありますが、痛みなどのがんに伴う苦痛、あるいは治療に伴う副作用を取り去る、安心して治療が受けられるような医療やケア、そういったことも進歩しています。キーワードとして「集学的医療」あるいは「集学的治療」といいますが、そういった治療ができるようになってきました。
そうしたことを踏まえて、がん治療の考え方も変わってきています。皆さん、「末期がん」という言葉をお聞きになったことがあるかと思いますが、そういった用語は今の医療界ではほとんど使われなくなってきています。早期がん、進行がん、進行がんで治療ができなくなったら末期だというイメージから、最近では「高度進行がん」という言葉を使うようになりました。そういったことは、先ほどお話しした集学的な治療、いろいろな治療の組み合わせや緩和ケア、支持医療が進歩したことによって、いろいろな治療のゴールを設定することができるようになりました。
救命、延命ができなければ治療の意味がないということではなく、痛みがなく過ごせる、安心して普段の生活を送れるということ、これは生活の質(クオリティー・オブ・ライフ:QOL)といいますが、その改善などが証明されることで、さまざまな戦略が取られるようになってきています。そうした中で先ほど申し上げた、話し合いながら進む医療やケアがますます重要になってくるといえます。
臨床研究による「根拠に基づく医療」が一般的に
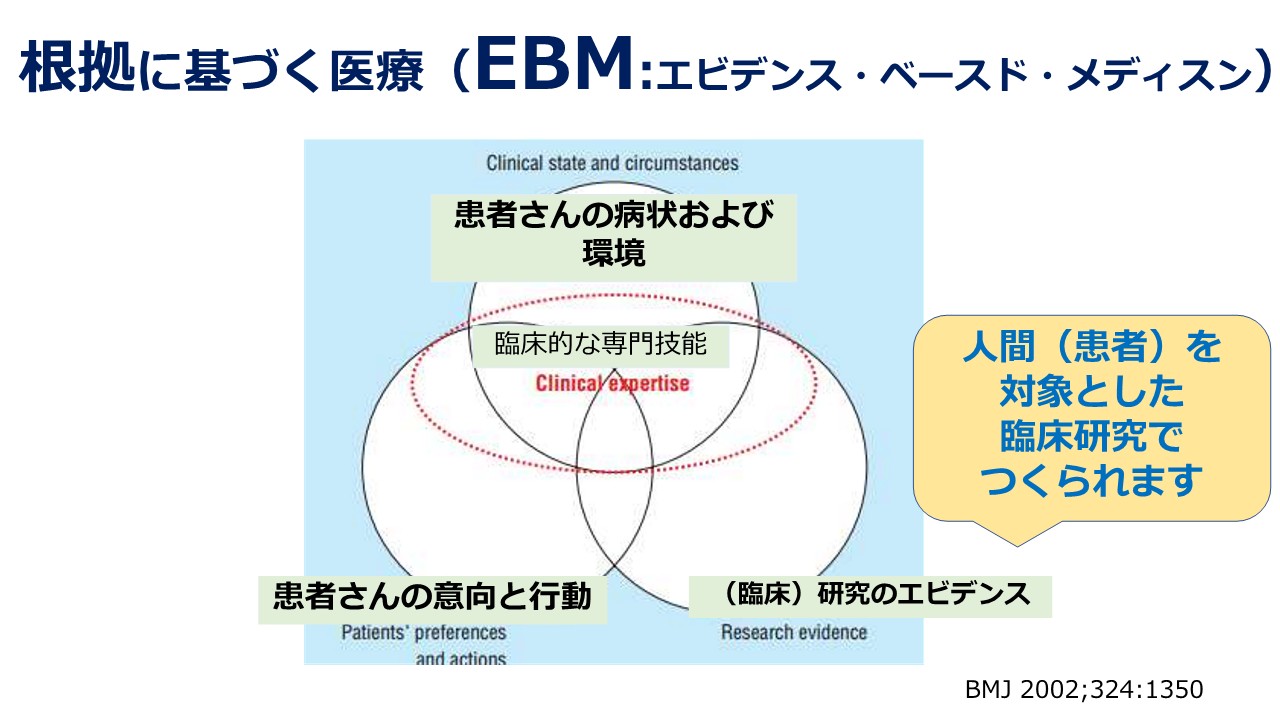
一方で、さまざまな医学研究や臨床研究で得られた「根拠に基づく医療」(EBM:エビデンス・ベースド・メディスン)が行われるようになってきました。信頼できる情報をもとに、治療効果が見込める医療を安全に確実に実施していくということも重要です。そうした中で、こちらはEBMの図になりますが、「患者さんの病状や環境」「患者さんの意向と行動」、そして「臨床研究のエビデンス」、この3つを統合して実際の患者さんに適用していく、当てはめていくことを考えるわけです。そういったことの根拠となるものは、人間を対象とした臨床研究でつくられています。今現在も多くの患者さんがご自身の、あるいは将来の医療をよりよくしたいということで、臨床研究に協力してくださっており、そうした研究成果をもとに、より効果的で安全な医療が行われています。そういったEBMという考え方が、現状のがん医療では一般的になってきています。これから医療を受ける患者さんにも、安全・安心な医療を届けていくということにつながっています。
「患者体験調査」の結果を患者さん支援の改善につなげる
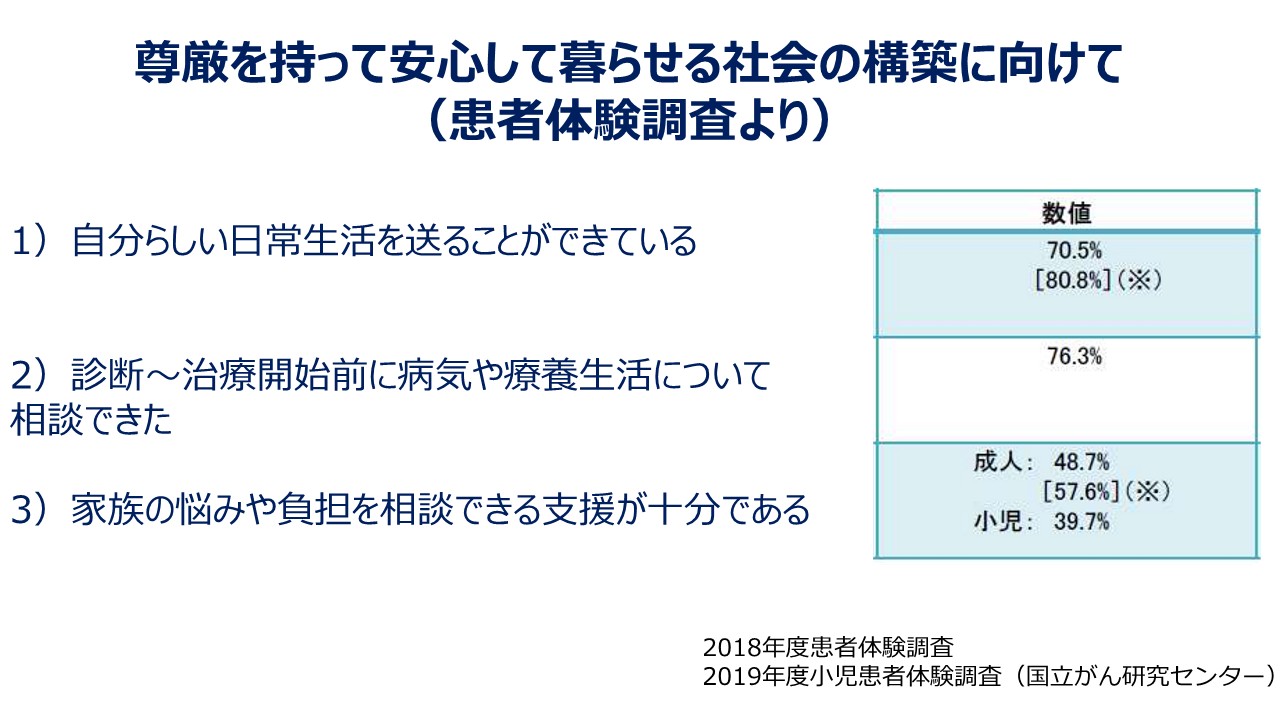
また、患者さんご自身の体験として、医療が安全に届いているのかという調査、そういったことも行われています。これは「患者体験調査」「小児患者体験調査」で、先ほどのがん対策推進基本計画の策定に向けた根拠にもなっているデータですが、「自分らしい日常生活を送ることができている」とお答えになった方が7割~8割ぐらい、「診断~治療開始前に病気や療養生活について相談できた」と答えた方が4分の3程度、「家族の悩みや負担を相談できる支援が十分である」と答えた方が4割~5割程度でした。こういった調査でがん患者さんの支援の状況を把握できます。
一方で、緩和ケアについても皆さんよくご存じかと思いますが、心のつらさ、体の痛み、精神・心理的な苦痛、そういったことに対して差し障りがあるといった方も、3割~4割程度で、療養生活の最終段階において苦痛を感じていらっしゃる方も、やはり4割程度いらっしゃいました。さまざまな仕組みがある一方で、患者さん・ご家族にとっても、こういった体の痛み、心のつらさを取り除く、改善する仕組みは、非常に重要なことといえるかと思います。
話し合える関係から「チーム医療」へ
2つ目として、「患者さんとご家族を支える『チーム医療』」というお話をさせていただきます。これまでですと病院である程度治療がなされて、治療の手立てがないと緩和ケア、そして看取りという考え方が一般的だったわけですが、今後は治療だけでなく、その後のフォローアップや社会生活の維持、社会復帰、最近はアドバンス・ケア・プランニング(人生会議:今後の治療・療養について患者さん・家族と医療従事者があらかじめ話し合う自発的なプロセス)で、いろいろな立場の方、いろいろな施設が手を携えて患者さんをサポートする、支援するというのが重要になってきました。
そうした中で、「話し合える関係」から「チームで支える」という考え方が広がってきています。患者さんが、がんと診断された時に、ぜひ手に取っていただきたい情報として、国立がん研究センターで発行している『患者必携 がんになったら手にとるガイド』![]() というガイドブックがあります。これはインターネットでどなたでもご覧いただくことができる、患者さん向けの冊子ですが、その中では「病院内チーム」や「地域医療チーム」、そして介護や福祉も含めた「地域包括ケアチーム」などについてご説明しています。
というガイドブックがあります。これはインターネットでどなたでもご覧いただくことができる、患者さん向けの冊子ですが、その中では「病院内チーム」や「地域医療チーム」、そして介護や福祉も含めた「地域包括ケアチーム」などについてご説明しています。
1つの例になりますが、60歳代の男性で高血圧、高脂血症で治療されています。医師からは塩分を控えて、たばこもやめるようにいわれていますが、なかなかやめられず、塩辛いものが好きです。ただ、最近食欲がなくて、何となくおなかが重い感じがあるということで、近くのがん診療連携拠点病院を受診したところ、胃がんと診断されて、手術と抗がん剤治療を受けました。
「大変だったけれどこれでようやく家に帰れる。一服もしたいし、そろそろしょっぱいものが食べたい」ということですが、実際には患者さんの体験としては、検査と診断、治療が終わればおしまいということではなく、痛みのコントロールやリハビリをしたり、「手術の翌日から動いてください」ということで、立ったり歩いたり動いたり、結構お忙しいです。後遺症の予防とケア、食事と栄養の工夫、減塩食や禁煙、そして、それに伴うストレスに対してのコントロールも大事ですし、リハビリをご自宅でも進められるようなサポートもなされます。
信頼できる情報を上手に活用する
そうした時に、インターネットで情報を上手に活用するということで、国立がん研究センターの「がん情報サービス」![]() では、信頼できる情報が1つのポータルサイトの中にまとまったかたちで提示されています。ちなみに「がん対策応援団」ということで、患者さん当事者の視点をがん対策に取り入れる仕組みについても人材募集をしておりますので、よろしかったらご覧いただければと思います。
では、信頼できる情報が1つのポータルサイトの中にまとまったかたちで提示されています。ちなみに「がん対策応援団」ということで、患者さん当事者の視点をがん対策に取り入れる仕組みについても人材募集をしておりますので、よろしかったらご覧いただければと思います。
先ほどご紹介した、がん患者さんにぜひ手に取っていただきたいガイドということで、まずは情報を得ていただきたい「手引き」、そして手元に記録を残していく、わかったことを書き留める「療養手帳」、そして『地域の療養情報』、身近な相談窓口、医療機関の情報がまとまった冊子です。こういったものもつくられています。
身近な支援情報を届ける『地域の療養情報』
さて、情報というのはあればよいということではなく、実際にそれを必要とする患者さん・ご家族に届くことで初めて意味を成します。
そしてそれが具体的な行動、アクションに結び付いて、本当に役に立ったといえます。
3つ目として、「情報を届ける、地域で支える多職種チームケアに向けて」ということでお話をさせていただきたいと思います。
都道府県の皆さま方とご一緒に『地域の療養情報』![]() をつくってきており、先日数えてみたら42道府県で公開されています。冊子として入手できることもありますが、インターネットでご覧いただくことができます。こういった情報をぜひ活用いただいて、地域の身近な場所で、どのような所に相談できるのか、あるいは地元で活用できる支援制度はないか、そういったところの参考にしていただければと思います。
をつくってきており、先日数えてみたら42道府県で公開されています。冊子として入手できることもありますが、インターネットでご覧いただくことができます。こういった情報をぜひ活用いただいて、地域の身近な場所で、どのような所に相談できるのか、あるいは地元で活用できる支援制度はないか、そういったところの参考にしていただければと思います。
在宅療養の心構えやお別れの時にできることなどの情報が必要とされている
私自身が最近取り組んでいるものの1つとして、『ご家族のための がん患者さんとご家族をつなぐ在宅療養ガイド』(2024年に新版を発行しました)があります。患者さんが家で過ごす時に必要な情報をまとめたもので、2015年からホームページでも無料でご覧いただけますし、冊子としても入手いただくことができます。もともとは在宅療養という言葉の意味について、「最期のときに向き合う」「人生の最期をともに生きる」ことと捉え、これも大変重要な情報であり、患者さん・ご家族の方が必要とする情報を、ウェブサイトに掲載いたしました。家で看取る時の心構えやお別れの時の情報は、今も情報へのアクセス数が非常に多く、多くの方がこういった情報を必要とされていることが見て取れるわけです。
通院治療、社会とのつながり、住み慣れた場所での暮らしを盛り込んで
一方で、2020年以降、新型コロナウイルス感染症のまん延に伴って、がん患者さん以外の方も「在宅の情報を知りたい」という時に、このサイトに来られるようになりました。その時に家族としてどのように支えていくのか、どのように向き合っていくのか、どのようにコミュニケーション、対話をするのかという情報へのニーズが多いことを目の当たりにしました。
そうしたことを踏まえ、通院中、治療中の段階から家で過ごす時のヒントや、仕事を続けながら、学校などに通いながら、というような社会とのつながりを保つ方法、そういった情報を掲載させていただいたり、住み慣れた場所で健やかに安心して暮らすための、いろいろなエピソードなどを盛り込ませていただいたり、ということで現在改訂作業を進めています。治療の有無や病状によらず、いつでもどこでも、どのような時も役立つ情報を、情報の備えを、話し合うきっかけづくりを提案できればと考えています。
改訂プロジェクトにご協力いただいたご本人・ご家族、そして医療者の方、ご遺族からも多くのエピソードやヒントをいただきました。「これからを考える時に参考になる」「わかりやすい」「不安を和らげてくれる」「最期の時だけではなくて必要な情報だ」、そして「具体的な解説や説明があってよい」「実際にこういった情報が、病院だけではなく、患者会、図書館、調剤薬局、介護支援事業所などいろいろな場所にあるとよい」、あるいは「自分や家族のあの時にこういった情報があればよかった」というようなご意見も多く寄せていただきました。あとは「医療者の方にもこういった情報を知っていただくことによって、患者さんをこういった支援につなぐことがよりできるのではないか」、というような提案もいただきました。
質問がニーズを知るきっかけに
さらに、在宅で役立つ情報をよくある質問と答え、いわゆるFAQの形式でまとめた「在宅がんウィット」というサイトもあります。これはキーワードを1つ入れると、関連する質問が数多く出てくる、そういったサイトになっています。例えば「下痢」や「コロナ」などと入力をすると、それに伴う医療やケアではなくて、例えば「下痢の症状があるけれど何を食べればよいのか」というような栄養のこと、「どのように医療者に伝えればよいのか」というコミュニケーションのこと、いろいろな患者さん・ご家族がよくする質問、知りたい言葉、そういったキーワードに沿って関連検索というかたちで、よくある質問と答えがわかりやすく提示される構造になっております。こちらもよろしければぜひご活用いただければと思います。
このサイトは、こういった質問と答えのパターンによって、このようなニーズがあるということ、あるいはこのような支援の仕組みがつくられてきているということを、お互いが知るきっかけになりますので、そういった意味では、情報をきっかけに対話がさらに広がっていくことも大切かと思っています。
ご本人の価値観、意向に沿うために、そしてゴールに近づくために、「病状の評価」や「今後の見通し」、また実際に治療を始めてみて、その後どのようにうまくいっているのか、うまくいっていないのかという「治療の評価」をきっかけにして、「将来に向けたアドバンス・ケア・プランニング」、将来の備えができるということが大切ですし、こういったきっかけは誰からでも、どのような時もできるようにということが大切かと思います。
「考える」「話し合う」「伝える」きっかけを持つこと
最後に、「ご参加の方のお声から」ということで、本日オンラインおよび会場でご参加の皆さんから事前にアンケートをいただきました。「がん治療の現状を知りたい」「退院後の生活について知りたい」「治療費について知りたい」「治療と緩和ケアについて知りたい」など、情報やニーズについてもお寄せいただきました。そして、今日は相談の場について話題が出てきます。「がん相談支援センターの利用の仕方を知りたい」、あるいは「主治医と相性が悪い場合、どうすればよいのか」、こういったことも起こり得ます。「医療チームと話し合いの時間をどのように持てばよいのか」「グリーフケアについて聞きたい」「家族ががんになった時、何かできることはないか」「治療しながら仕事を続けたい時の相談はどこに行けばよいのか」「会社への伝え方はどのようにすればよいのか」ということでお寄せいただいております。
「がん患者さんとご家族を支える地域づくりに向けて」ということでお話をさせていただきました。患者さんが何らかの支援を求めるということもきっかけにはなりますが、一方で、医療者、そして地域、社会がより多くのサポートの仕組み、支援の情報を整備していき、患者さんに届けていく、それに応えられるようにする仕組みづくりも重要かと思います。ぜひ今日ご参会いただいた皆さま方が、今日の話を参考にされて、診断、治療、在宅療養、あるいはリハビリテーション、栄養、社会生活の維持、どのようなテーマでもよいと思いますので、まずは気軽に「考える」「話し合う」「伝える」というきっかけを持っていただくことが重要かと思います。
「第9回日本がんサポーティブケア学会学術集会」開催
2024年2月に市民公開講座を予定しております。よろしければ、いろいろな機会に情報を得ていただくきっかけにしていただければと思います。

また、2024年5月にサポーティブケア、支持医療についての学びの場ということで、「第9回日本がんサポーティブケア学会学術集会」![]() を企画しております。医療従事者の方向けではありますが、多くの方がこういった対面、あるいはオンラインでの出会いの機会を通じて、少しでも早く必要とする医療やケアにたどり着いていただけるようなお話ができればと思っております。ご清聴いただきありがとうございました。
を企画しております。医療従事者の方向けではありますが、多くの方がこういった対面、あるいはオンラインでの出会いの機会を通じて、少しでも早く必要とする医療やケアにたどり着いていただけるようなお話ができればと思っております。ご清聴いただきありがとうございました。





