地域がん診療連携拠点病院「高齢者がん診療ガイドライン」研修会 2023
【第2部 基調講演】質の高い高齢者のがん医療の普及に向けて
島根大学の津端です。よろしくお願いいたします。まず自己紹介をさせていただきたいと思います。私は現在、島根大学で肺がんの薬物療法を中心に診療をしております。本日は、主にがん診療連携拠点病院の皆さまがご出席というふうに伺っておりますけれども、この度の新しい指定要件に関するワーキングの構成員の一員に、私も実は加えていただいておりまして、おそらくここに入れていただいた理由といたしましては、今、日本臨床腫瘍学会の理事を拝命しておりまして、薬物療法や集学的治療(2つ以上の治療方法を組み合わせて行う治療)などの観点から、お声がけいただいたのではないかというふうに思っております。
一方、私は老年科の指導医も持っておりまして、高齢者の機能評価に関しては、AMED(Japan Agency for Medical Research and Development:国立研究開発法人日本医療研究開発機構)の研究班も持っているということで、いったいどの立場からお話しするのがよいかなというふうに非常に悩んだのですが、今日は連携拠点病院の先生方のご出席ということですので、連携拠点病院における診療というところから、お話をさせていただければと思います。
がん診療連携拠点病院は何のために存在するのか
まず、そもそもがん診療連携拠点病院というのは、何のために存在するのかということを、新しい整備要件を検討するに当たりまして、ワーキングのメンバーでは、お話をいたしました。現在、この拠点病院は、全国に453施設存在するのですが、ワーキングで議論を重ねた結果、やはり最終的には国から出ております「がん対策基本法」「がん対策推進基本計画」というものを実現していくために、そういった役割を担うのが拠点病院であろうというような考えにたどり着いております。
では、この基本法、基本計画推進のために拠点病院に必要なこと、基本計画に盛り込まれているのに、整備指針に盛り込まれていないテーマは何なのかということをお話ししてまいりまして、その結果、今回のような新しい整備要件に至ったということになるのですけれども、議論の詳細につきましては、厚生労働省のウェブサイトから確認できますので、ぜひ一度ご確認いただけたらなというふうに思っております。
がん診療連携拠点病院として必ず対応が必要な要件

基本計画に記載されているのに、整備要件の記載が少し薄いかなというところが複数あったのでピックアップして、その中に今回の研修会のテーマであります、この「高齢者のがん診療」というのがございました。その結果、こちらの新しい整備要件には、この2の「診療体制」、1の「診療機能」、6の「それぞれの特性に応じた診療等の提供体制」というところで、「高齢者のがんに関して、併存症の治療との両立が図れるよう、関係する診療科と連携する体制を確保すること。また、意思決定能力を含む機能評価を行い、各種ガイドラインに沿って、個別の状況を踏まえた対応をしていること」というふうに記載されるに至っております。
こちらの記載の文言といいましょうか、内容につきましては、この「機能評価」という言葉を、先ほど二宮先生のお話でもありましたけれども、がん領域では一般的に評価だけすることが多いので、「GA」という言葉を用いることが通常かなと思うのですが、そういった「GA」であったり、Cを付けた「CGA」であったり、そういった言葉とするかということに関しても議論がございました。
しかしながら、やはりまだこの「GA」という言葉に関しても、一般化されているとは少し言い難いのかなと思いますし、どのツールを「GAツール」と呼んでよいのか、その結果をどのように生かしていくのかということに関しては、明確なところも、明確でないところも多いということで、その辺りについては、もちろん個々の拠点病院でご検討いただいてよいと思っております。最終的には、こちらのような「意思決定能力を含む機能評価」という言葉に落ち着いたというふうに、私自身理解をしております。
こちらの文言ですけれども、「原則として」という言葉や「望ましい」という言葉が、時々整備要件には付いているわけですが、こちらの文章には付いていないということで、すなわち、がん診療連携拠点病院というところに関しては、必ず対応が必要な内容になっているかと思います。
医療だけでなく看護・介護のケアが同時に必要な「老年症候群」
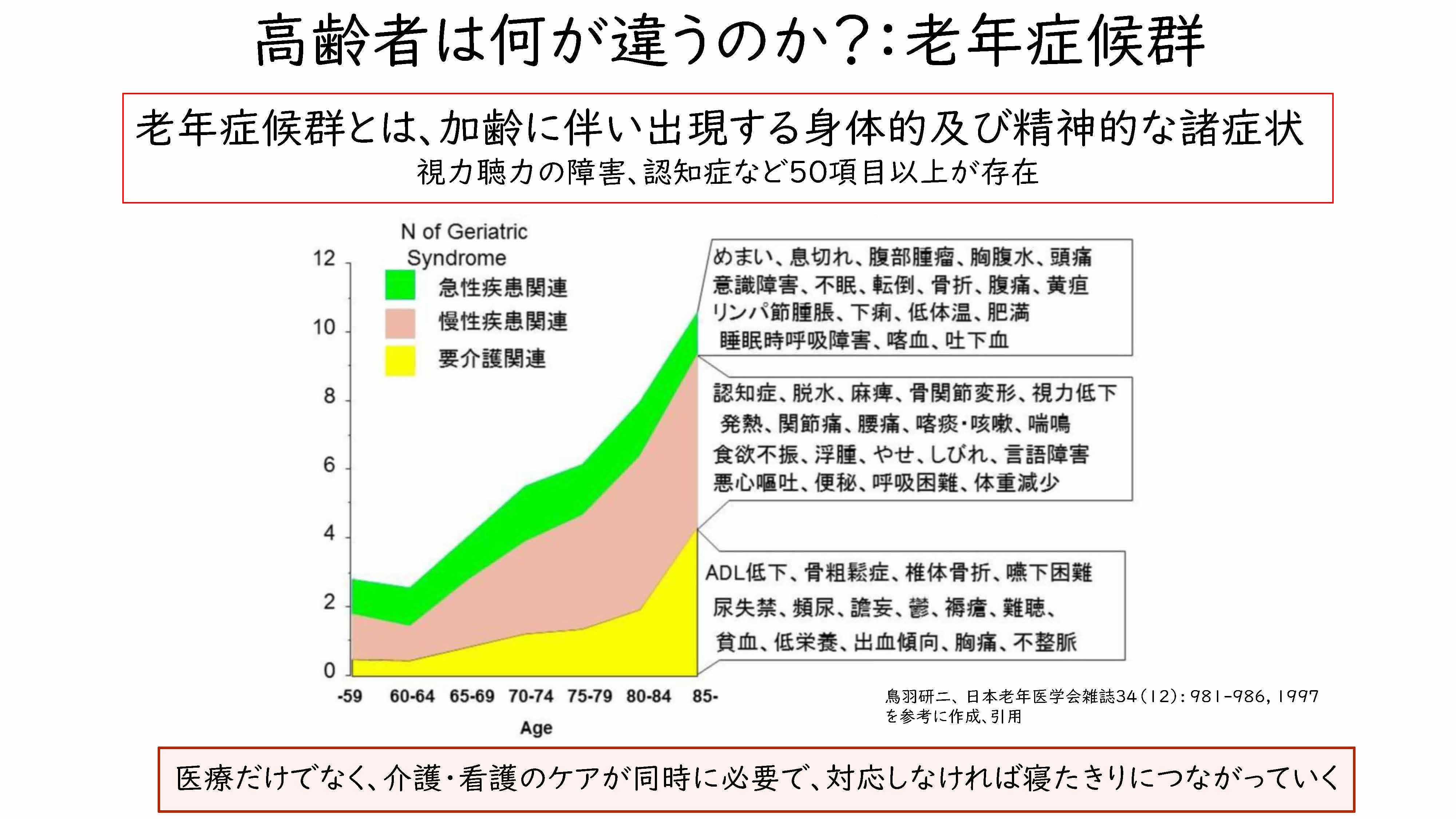
さて、ここからは、そもそもなぜ高齢者は、がん治療において特別扱いされなければならないのかということを考えてみたいと思います。高齢者と非高齢者の一番大きな違いというのは、「老年症候群」の合併があるかないかということになります。「老年症候群」というのは、加齢に伴って出現する身体的および精神的な諸症状のことで、医療だけではなくて、看護や介護のケアが同時に必要で、対応しなければ寝たきりにつながってしまうような諸症状ということになります。
具体的には、視力の低下、聴力の障がい、もしくは認知機能低下など、50項目以上が存在するというふうにいわれておりまして、これらに配慮しながら治療を進めることが必要になってくるのが、高齢者のがん治療ということになります。
「老年症候群」を拾い上げるツール「高齢者機能評価」「GA」「CGA」
次に老化の定義ですけれども、加齢という言葉自体は年を重ねること、時間と共に個体、体が変化していくことになるわけで、こちらの加齢の指標というのは、「暦年齢」ということになります。一方で老化、エイジングというのは、加齢によって起こる生物学的な変化ですので、「暦年齢」だけでは測れず、生理機能の低下に関しても加味して考える必要があります。
このように「暦年齢」と「身体年齢」というのは一致しませんので、この「身体年齢」を評価するためには、何らかの方法で、先ほどご紹介しました「老年症候群」というものを拾い上げて、そちらに対応しつつ、疾患に対する専門的な診療を行っていく必要があります。この「老年症候群」を拾い上げる方法というのが、何らかの「アセスメントツール(対象の評価や査定の際に利用する支援ツール)」ということになりまして、今回テーマとなっております「高齢者機能評価」「GA」「CGA」ということになるわけです。

臨床腫瘍学の領域では、患者さんの状態をアセスメントするツールとしまして、最も有名なものは、この「Performance status(PS)」ということになるかと思います。臨床試験登録の指標になったり、あるいは積極的な治療が可能かどうかという判断にも用いられたり、非常に重要な「アセスメントツール」でありまして、0~4の5段階で評価されるわけです。
日常生活についての記載というのは、随所にあるわけですけれども、認知機能の低下、あるいは「老年症候群」、それからキーパーソンの有無といった社会的背景というものを、こちらで確認することはできません。したがって、高齢者のがん治療においては、この「PS」だけで評価していると、いろいろ見逃す部分がたくさん出てくるということで、「PS」だけでは不十分であるということがいえるかと思います。
高齢がん患者さんの治療方針決定に関する米国NCCNガイドライン
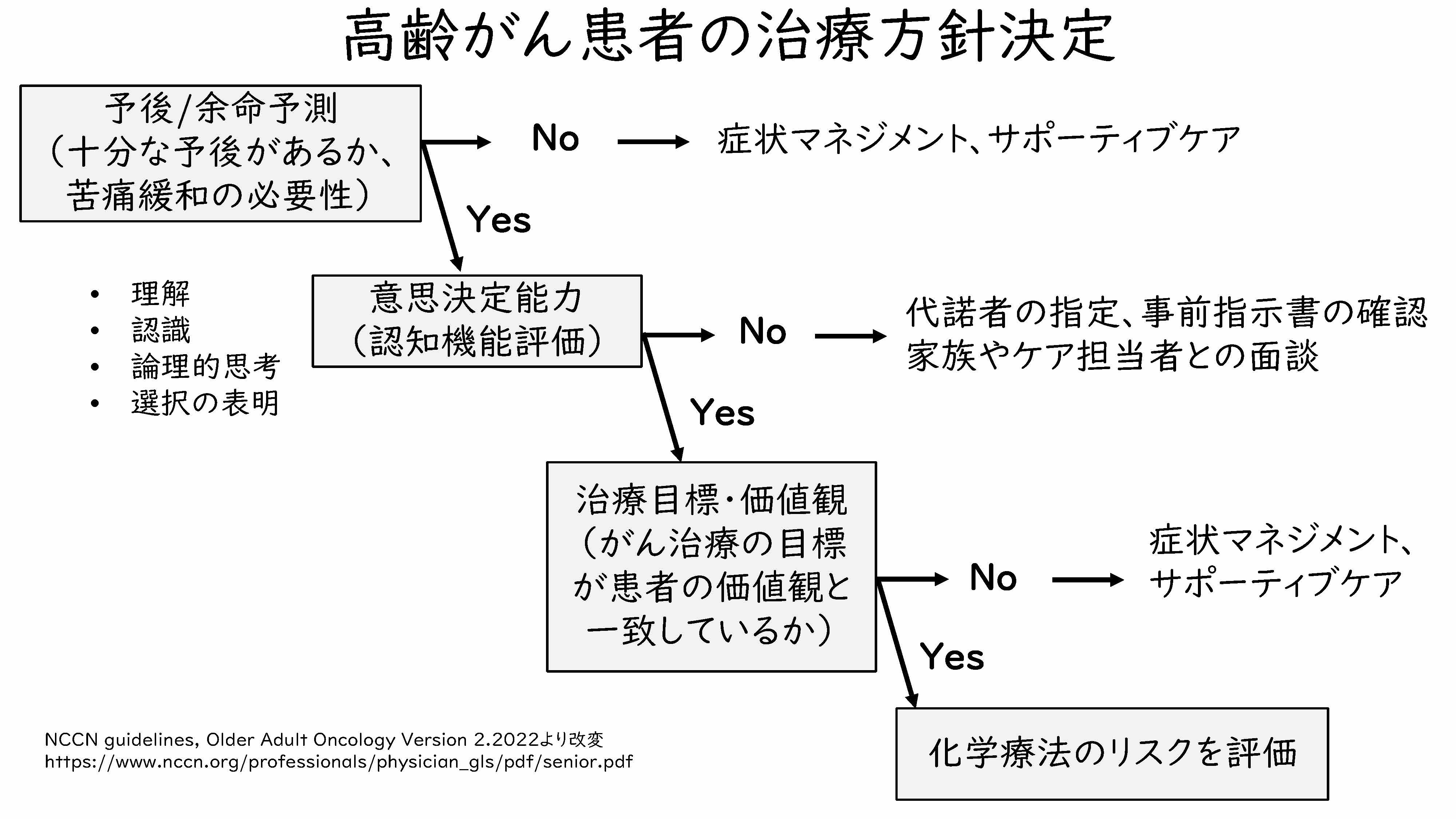
ここで、米国がん団体「NCCN(National Comprehensive Cancer Network)」から出ております「高齢がん患者の治療方針決定」というフローチャートをご紹介したいと思いますが、NCCNのガイドラインでは、まず予後や余命を予測しまして、その後に意思決定能力を含む認知機能の評価等を行います。この意思決定能力に関しましては、「理解」と「認識」「論理的思考」「選択の表明」という、この4つが重要だといわれています。この次のスライドで、もう少し詳しく紹介いたしますが、その後に、がん治療の目標や価値観が医療従事者と患者さんとで一致しているかどうかという確認を行います。
例えば、私は肺がんの内科的な治療をメインとして担っておりますので、残念ながら、根治をするということが難しい場合が多いのですが、そういった目標がきちんと患者さんと同じページにいられるかどうかということを確認しまして、その後に行おうと思っている薬物療法のリスクを評価するといったような流れで書かれております。
意思決定能力の評価に4つのステップ「理解」「認識」「論理的思考」「選択の表明」

この意思決定能力のところを、もう少しだけ詳しく追加でお話をしておきたいと思います。この意思決定能力の評価、サポートが要るかどうかに関して、いろいろなガイドライン、ガイダンスが厚生労働省から出ておりますので、そちらもまたご確認いただければと思うのですが、通常この意思決定能力があるかどうかということに関しましては、この「理解」「認識」「論理的思考」「選択の表明」、この4つのステップをクリアできるかどうかが重要であるといわれております。
すなわち、がんであるということが、ご自身の言葉で、もう一度説明できる程度に理解されているか、そして、それが自分のことであるということが認識できているか、その上で、こういった治療をしたら、どうなるかというところを論理的に考えて比較ができるか、そして、最終的にこの3つのステップを踏まえて、ご自身の選択を表明できるかという、このステップが踏める方であれば、意思決定能力はあるというふうに判断するわけですけれども、こういったステップを頭の中に置きながら、患者さんと接していくことが重要であるというふうに思います。
米国では高齢がん患者さんには「高齢者機能評価」が必須
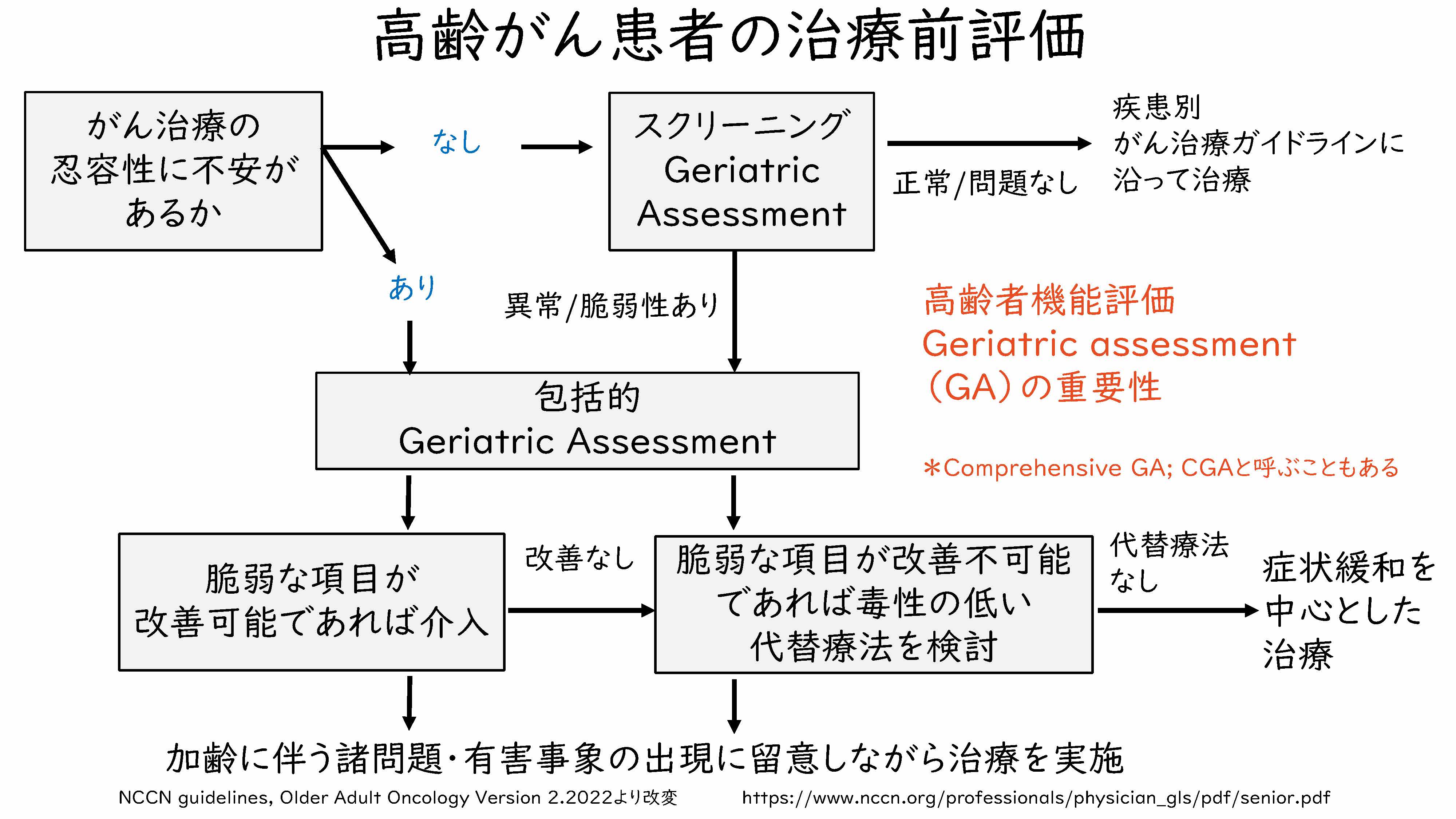
さらに、NCCNのガイドラインには、高齢がん患者さんの治療前の評価についても、フローチャートで示されております。高齢者の場合、がん治療の忍容性(薬を患者さんに投与した際に現れる副作用の程度を示したもの)に不安がある方がほとんどかとは思いますけれども、ある方か、ない方かというところで分かれておりまして、不安がなくてもスクリーニング、簡単な「GA」を行うことになっております。不安がある場合には、もう少し細かなところの「GA」を行って、その結果、脆弱(ぜいじゃく)な項目が抽出されてくれば、そちらに介入をするというところが示されております。
すなわち、スクリーニングか包括的、詳しいものかという違いはあるのですが、何らかの「GA」というものが、必ず高齢者は必要であるというのが、NCCNのガイドラインの立場というふうに理解をしております。
どのような「高齢者機能評価」を行うか
一方で、では、どういった「GA」を行っていけばよいのかということで、米国臨床腫瘍学会(ASCO[American Society of Clinical Oncology])のガイドラインをご紹介したいと思います(1。二宮先生もご紹介されていらっしゃいましたが、ASCOのガイドラインは、高齢がん患者さんの化学療法を受ける方を対象としておりますけれども、有害事象の予測のためには、エビデンスベースで強く「GA」を行うということを、推奨度Bとして推奨しております。

介入も「エキスパートコンセンサス(専門家の合意)」というところですけれども、推奨されているのですが、では、どういった「GA」を使うべきかということに関しても、ASCOのガイドラインからは紹介がありまして、ここに書いてあるような項目を、真ん中に書いてあるようなツールを使って、一番右に書いてあるようなサポートの方法で、このツールが異常であった場合に行うということが書いてあります。
例えば身体機能(転倒)という項目については、IADL(Instrumental Activities of Daily Living:手段的日常生活動作)もしくは「過去6カ月間で何回転倒しましたか」という質問をして、ここで「脆弱性がある」と判断されれば、リハビリテーションの施設への紹介を検討したり、ご家庭での安全性をソーシャルワーカーさんに介入していただいて評価したりというような、「これを行う」ということがASCOのガイドライン上、推奨されております。これは、全部できればベストなのですが、なかなかこれを全てがん診療の中で行うということは難しいので、皆さまも悩まれているのではないかと思います。

そこで、もう少しステップを踏んでご紹介してまいりたいと思います。基本的にまず、これは高齢者の方だけではないと思うのですけれども、入院患者さんには、おそらく看護師の皆さん、身体機能の評価としまして、Activities of Daily Living(ADL:日常生活動作)ですけれども、これらの生命を維持するために必要な動作というもの、バーセルインデックス(Barthel index)やカッツインデックス(Katz index)というのが有名ですけれども、こういった10項目もしくは6項目のチェックリストを、チェックしていただいているのではないかと思います。
そこにプラスして、Instrumental ADL(IADL)、この生命を維持するADLだけでは社会生活を行えませんので、そこに地域社会で自立して生活するために必要な生活動作というものを加えたスケール、ロートンスケール(Lawton scale)というのが有名だと思いますが、こちらの8項目になります。多くの病院では、入院時におそらく看護師さんが確認して、名前はいろいろあると思いますが、看護データベースや患者データベースといったところに入力されているのではないかと思います。ただ、それがきちんと医療従事者の間で情報共有されているかというところは、一つ問題かなというふうに個人的に考えております。
このロートンのIADLスケールですけれども、8項目から成っておりまして、電話をかける、買い物、食事の準備などがあります。これは何点だったらよいとか、悪いとか、そういったカットオフはなく、失点した項目に対して何らかのサポートを検討します。例えば買い物や食事の準備ができないという方がいらっしゃった場合には、配食サービスを検討するというようなかたちで使うものになります。
以前は、男性には食事の準備や家事、洗濯などの質問は省略するといったような流れがあったのですが、現在は男性でもこういったことをされることは、とても重要ですし、一人暮らしの方もいらっしゃるので、これは省略せず、性別問わず、全員に全ての質問をするというのが、スタンダードかなというふうに思っております。
したがって、こういったことをたぶん入院時にやっていただいているのではないかと思いますので、これを皆さんで情報共有して、活用していくということをすれば、それはそれでもう機能評価になるというふうに思っています。ただ、これだけでは意思決定能力があるかどうかということは、判断ができないので、もう少し「GA」というものを追加する必要があるのではないかと思います。
追加が必要な「高齢者機能評価」ツール
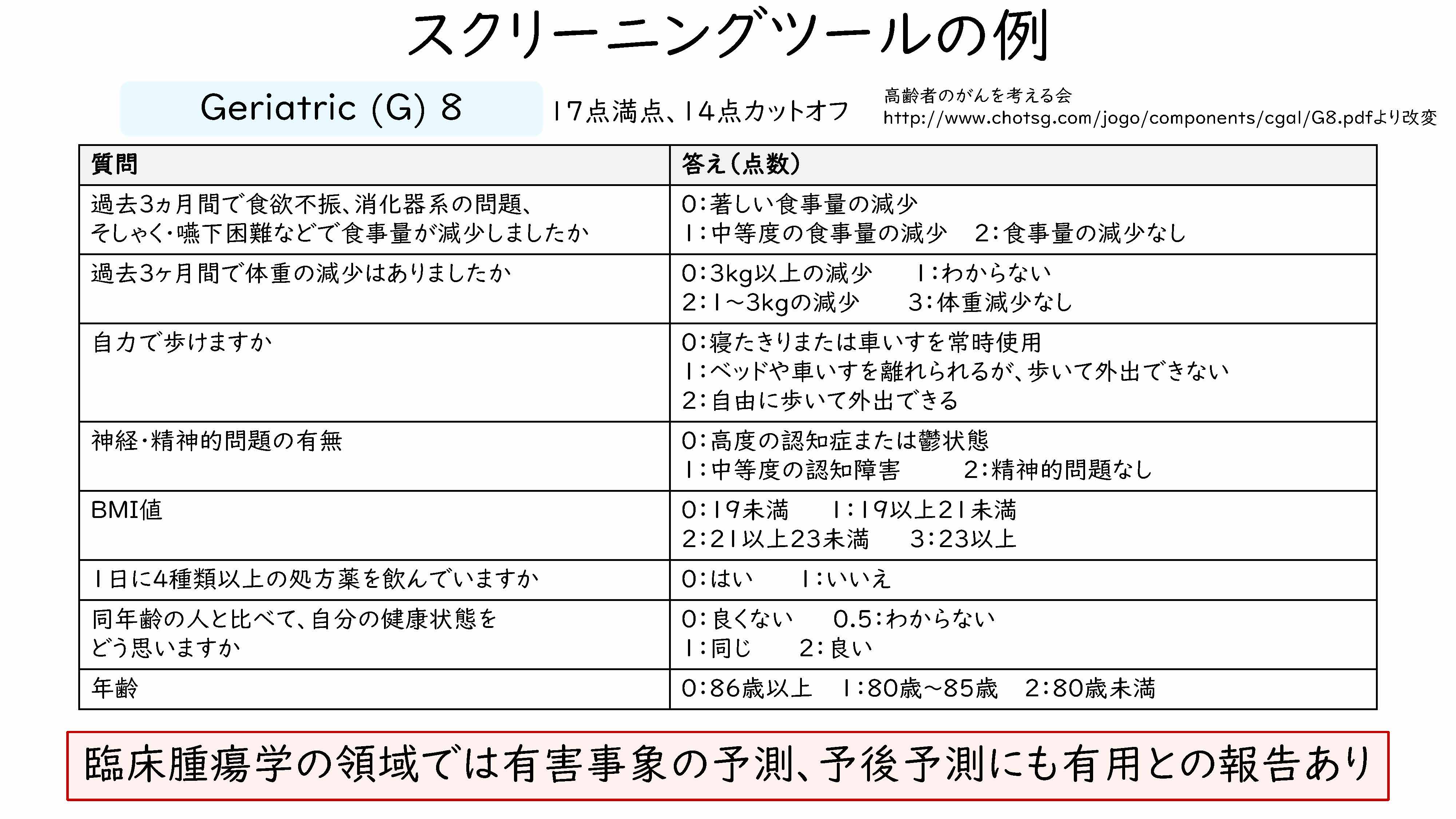
追加する「GA」として、まずはおそらく簡単なツールとして出てまいりますものが「Geriatric 8」になります。やってらっしゃらないご施設では、まずこのツールを始めていただくのがよいかと思うのですけれども、二宮先生もご紹介されておりますが、がん領域でいろいろなエビデンスが多く出ております、この「Geriatric 8」は、もともとは栄養状態を見ていくものなのですが、8というだけあって、8項目の簡便なものであります。こちらに関しては、患者さんに紙を渡していただいて、患者さんにつけていただくのが、基本的なやり方のツールとなっております。
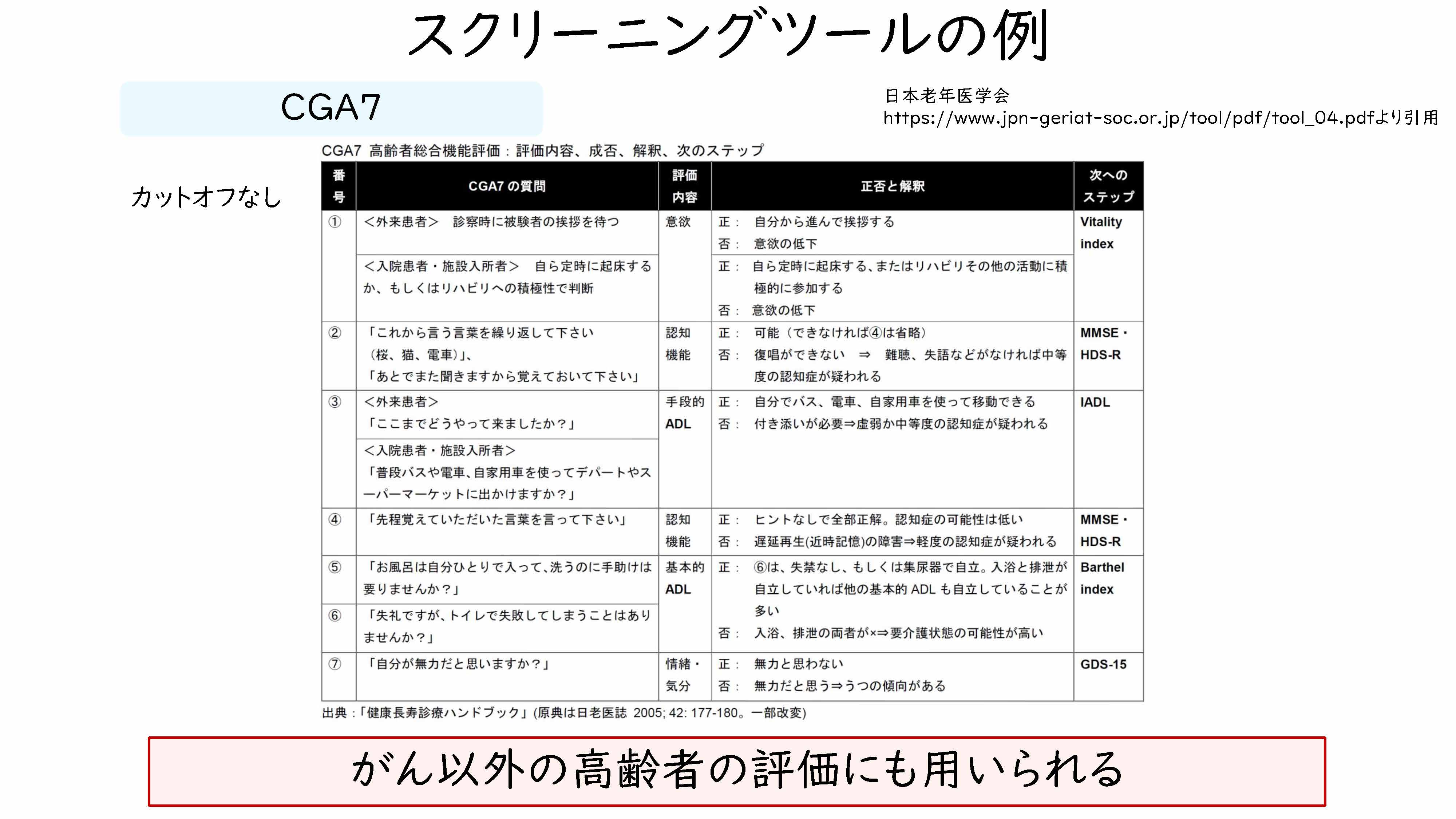
もう一つ、老年医学会からつくられて非常に古くから使われております、この「CGA7」というものがございます。こちらは「Geriatric 8」との違いとしましては、医療従事者がつけるということを想定してつくられたものでありまして、特に「3単語再生」、言葉を覚えてもらって、あとでもう一回聞いてみるといったようなところで、認知機能等の評価も簡単なものではありますが、できるということであります。
そして、それが異常だったときに、次に何をやったらよいかというところが、こちらに記載されているということがありますので、私は非常に使いやすいツールではないかというふうに思っておりますし、がん以外の高齢者の方にも用いられますので、もし何もやっていないというご施設は、こちらのツールというものもご検討いただくとよいかなと思います。
評価・情報共有・利活用を各施設で検討し「質の高い高齢者のがん医療」へ
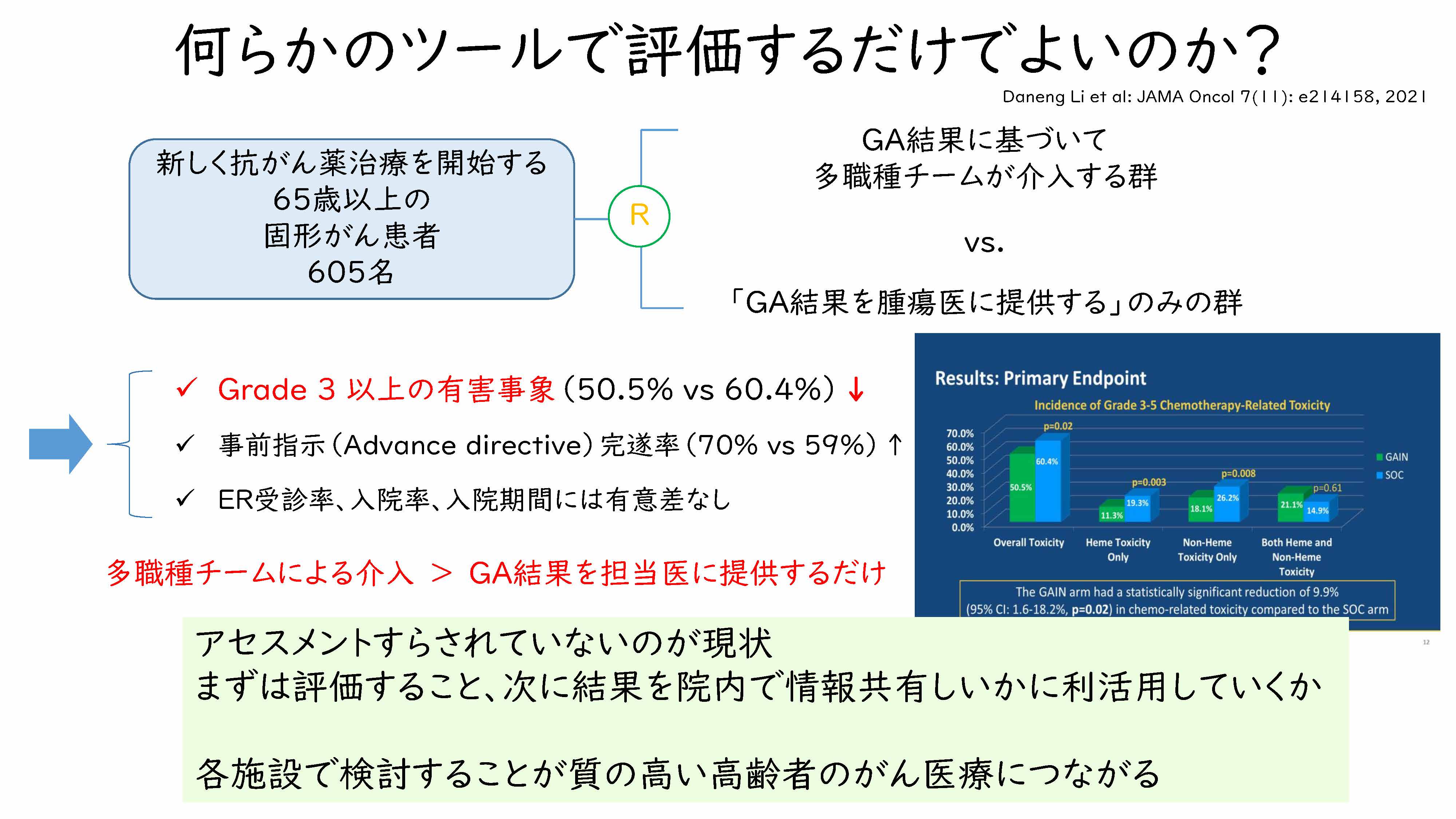
では、ツールで評価するだけでよいのかというところになるのですけれども、これはやはりツールで評価するだけではなくて、各メディカルスタッフで結果を共有して、どのように患者さんのために生かしていくかということが重要だと思っておりますが、それに関して1つエビデンスがございますので、ご紹介したいと思います。 こちらは、アメリカで行われた「GAIN Trial」と呼ばれる試験ですけれども、抗がん剤治療を開始する患者さんを対象といたしまして、「GA」の結果、レポートを腫瘍担当医に提供するだけの群と、その結果に基づいて多職種チームが介入する群をランダム化比較している臨床試験になります(2。
結果といたしまして、グレード3(有害事象の評価基準で重い段階)以上の有害事象が、多職種チームが介入するほうが減っていたということ、そして事前指示(Advance directive)の完遂率も、多職種チームが介入するほうが増えていたというような結果になっております。したがって、「GA」を評価するだけではなくて、しっかりそれを介入までつなげる、多職種チームでそれを行っていくということが、重要であるということが証明されたわけです。
そのため、こういったことを行うことが理想ではございますけれども、まずアセスメントすらされていないのが、おそらく多くの病院、日本の一般診療の現状かなというふうに思っておりますので、まずは何らかのツールで評価をすること、そして、その結果を院内で情報共有していただくこと、そして、それを利活用することをいかにやっていくかということを、各ご施設で検討いただくというところが、おそらく拠点病院の整備要件の目的とするところかなと思いますし、それを行っていただくことが、「質の高い高齢者のがん医療」につながるというふうに信じております。
実際、新しい整備要件が出たときに、連携拠点病院にアンケートを行っておりまして、先日のPDCAサイクルフォーラムで発表されておりまして、この参考資料も共有されておりますので、ご確認いただければと思います。こちらの高齢者のがん治療に関する記載の部分で、どのようなアンケートの結果があったかと申しますと、「高齢者の定義が不明である」「全ての高齢者に行うべきか、対象を限定するのか」「機能評価の具体的な方法が不明である」ということで、まさにこういった疑問をお持ちの方が、今日ご参加されているのではないかと思うのですけれども、これは整備要件の中に細かく記載するものではないのではないかと、個人的には考えておりまして、疾患によっても高齢者の定義はもちろん異なりますし、どういった方にまず行っていくのかということは、ぜひ各ご施設でご検討いただけたらなというふうに思っている次第です。
「高齢者機能評価」に関するエビデンスを日本から発信するために
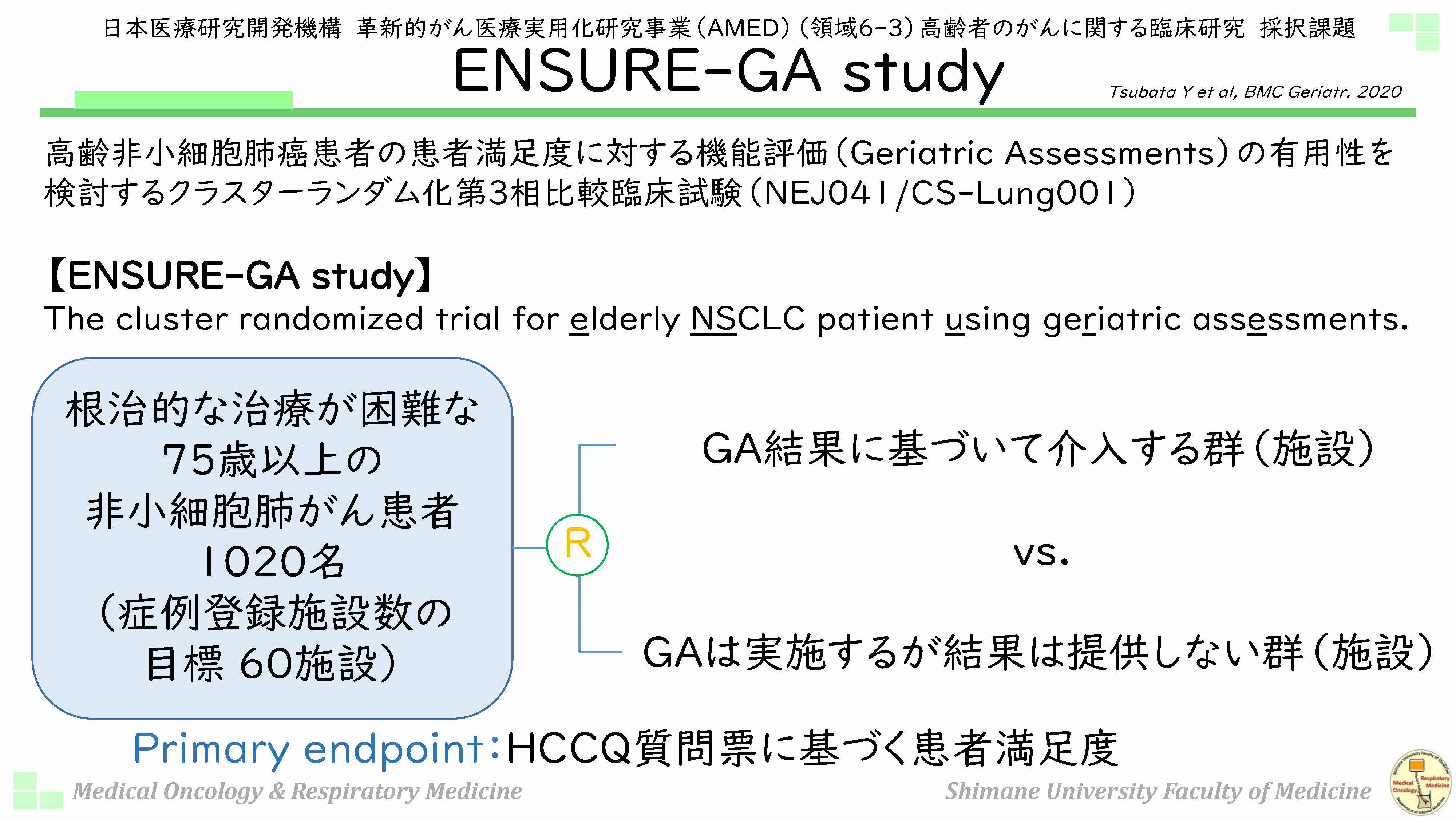
最後に少しお時間を頂戴いたしまして、私の行っております活動について、ご紹介できればと思います。私はAMED(国立研究開発法人日本医療研究開発機構)のサポートをいただきまして、「高齢者機能評価」に関する日本からのエビデンスを発信するという目的で、「ENSURE-GA study」というものを行っております。肺がんを対象としておりまして、患者さん1,020人を登録するということを行っているのですけれども、施設をクラスターランダム化いたしまして、「『GA』は実施するけれどもレポートを提供しない施設」と、「『GA』結果に基づいて介入する施設」というところで行っています。プライマリーエンドポイント(Primary endpoint:臨床試験において目的とする評価項目であり、薬理学的、臨床的に意味のある客観的評価可能な項目が用いられる)を患者さんの満足度としておりまして、非常に大規模な試験だったので、完遂できるか不安だったのですけれども、本当に皆さまにご協力いただきまして、2022年の秋に症例登録を完遂しております。
それから、満足度だけではなくて、有害事象の発症率やOS(Overall Survival:全生存期間)も見る予定にしておりまして、2023年のASCOを皮切りに、いろいろなデータを公開していく予定にしておりますので、日本からも「GA」の実施に関するエビデンスが、これから出していけるのではないかというふうに思っておりますので、ご注目いただけると幸いです。
さらにもう一つ、今日あまり「GA」の「こういった方法で使っていただいて、具体例こうですよ」といった詳しいお話ができなかったのですけれども、さらに、もう少し高齢者がん診療における「高齢者機能評価」といったようなところを、知りたいなと思っていただいた方には、国際セミナーということで、海外演者もお呼びしておりますが、同時通訳も入れておりますし、ウェブも現地参加もできるようにさせていただいております。おいしいお弁当も用意しております。二宮先生からご紹介がありました「COACH」もしくは「GAP70」の臨床試験のPrimary investigator(主任研究員)でありますSupriya Mohile教授も、現地にお呼びしておりますので、2,000円かかってしまうのですけれども、ぜひとも診療連携拠点病院で、がん診療を行っていただくためトピックといったようなものも、散りばめさせていただきたいと思っておりますので、ぜひお申し込みいただければと思っております。2023年の8月5日(土曜日)に、浜松町のコンベンションホールになります。参加のご検討のほど、よろしくお願いいたします。ということで、私からのお話は以上となります。ご清聴いただきましてありがとうございました。
渡邊:津端先生、ありがとうございました。実診療における運用というところで、現状の臨床試験ですでに取り入れられ始めているというところで、拠点病院でどのように実践していくか、そして地域でどのように普及していくかということについて、お話をいただきました。
1)SG Mohile, et al., J Clin Oncol 2018; 36(22), 2326-2347
https://ascopubs.org/doi/10.1200/JCO.2018.78.8687
2)Daneng Li, et al., JAMA Oncol 2021; 7(11), e214158
https://doi.org/10.1001/jamaoncol.2021.4158





