地域がん診療連携拠点病院「高齢者がん診療ガイドライン」研修会 2023
【第2部 基調講演】高齢者がん診療ガイドラインの紹介と解説
CQ1:高齢がん患者における高齢者機能評価(GAもしくはCGA)
ご紹介ありがとうございます。岡山大学の二宮と申します。本日は、「高齢者がん診療ガイドライン」の研修会として、私のほうからは、2022年末に発表させていただきました「高齢者がん診療ガイドライン」の内容と解説について、ご紹介させていただければと思います。 初めに、私の自己紹介を簡単にさせていただければと思います。私は岡山大学病院で現在、ゲノム医療総合推進センターというがんゲノム医療を主に担当させていただいている部署で、活動させていただいております。私は、日本肺癌学会のガイドライン委員会の委員を長く務めておりました関係で、高齢者がん医療協議会のコンソーシアムから、今回のガイドラインの作成に携わってまいりました。
超高齢社会の日本と増え続けるがん患者さん
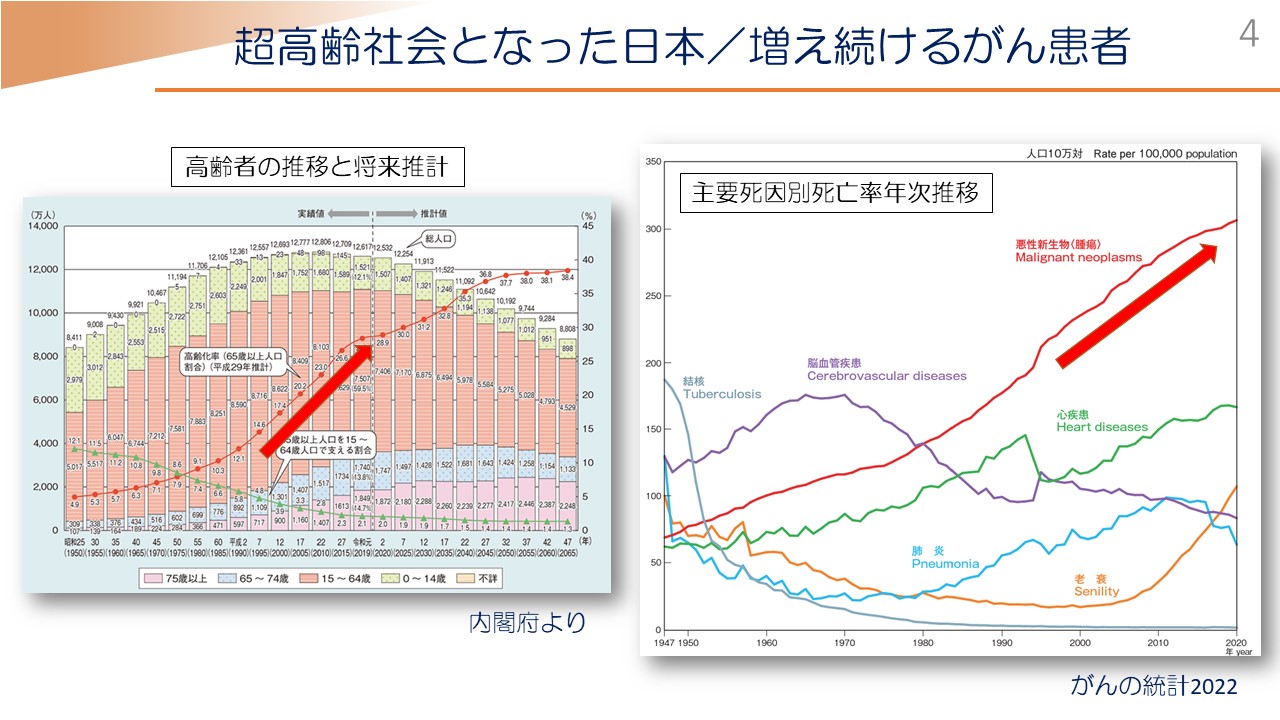
まず、高齢者についておさらいさせていただければと思います。皆さま、すでにご承知のとおりかと思いますが、今、日本は超高齢社会だと示されていまして、こちらは内閣府から提示された資料ですけれども、現在、令和の時代、65歳以上の高齢者の割合が約3割に届くほど、非常に高齢化が進んでおります。
こちらもよくご覧になるデータだと思いますけれども、「がんの統計」の最新版では、ご覧のとおり、がん死亡が非常に増加傾向にありまして、がんを診ないということは、今の医療において、ほぼないような状況になっております。その高齢者について治療する上で、皆さまもお困りの点が非常に多くあるかと思います。
高齢がん患者さんにおける課題
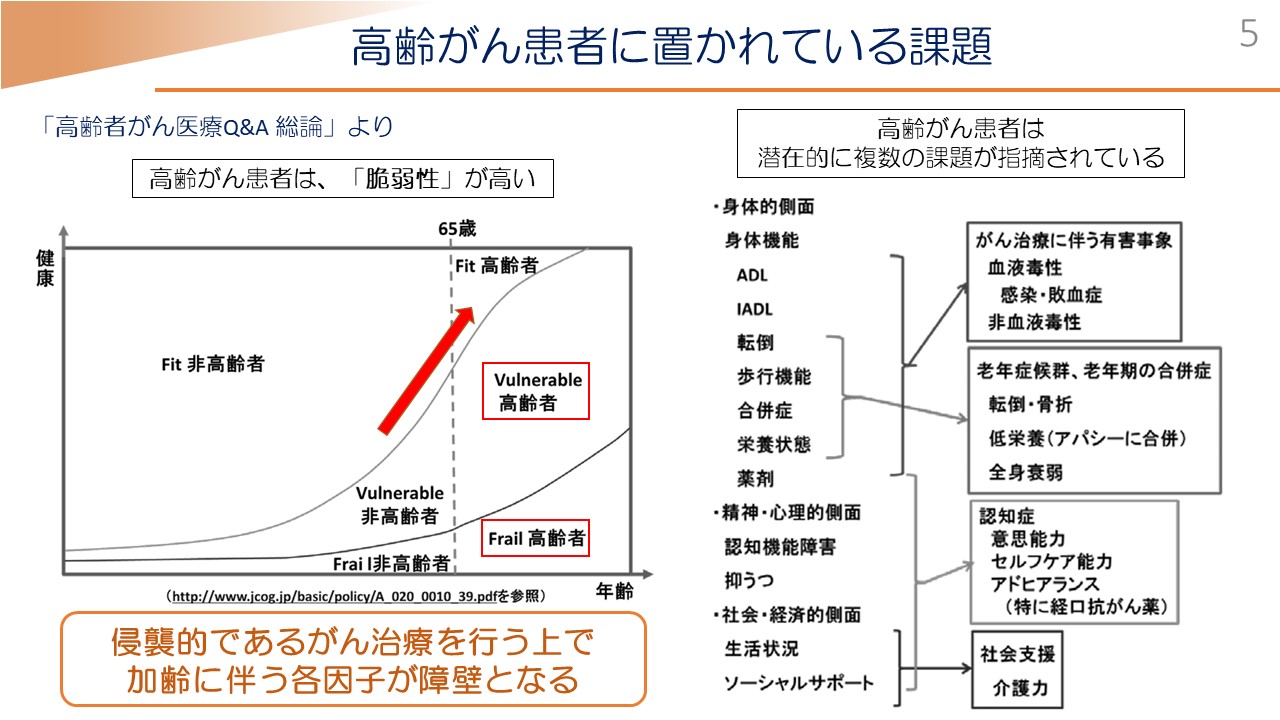
こちらは「高齢者がん医療Q&A」といわれます、コンソーシアム等から発表された内容ですが、高齢者は脆弱(ぜいじゃく)性が非常に高くて、Vulnerable(元気な非高齢者と同じ標準治療は受けることはできないが、何らかの治療を受けることはできる状態)であるとかフレイル(加齢により心身が老い衰え、積極的な治療の適応にならないと思われる状態)の患者さんが、非高齢者と比べると非常に増加することが知られています。
それはなぜかと言いますと、がん治療にかかわらず高齢者について問題点は多くございますが、特にがん治療においては、治療自体が侵襲的であることから、加齢に伴う身体的側面や精神的側面、また社会・経済的問題点という各因子が非常に治療に障壁となるからです。
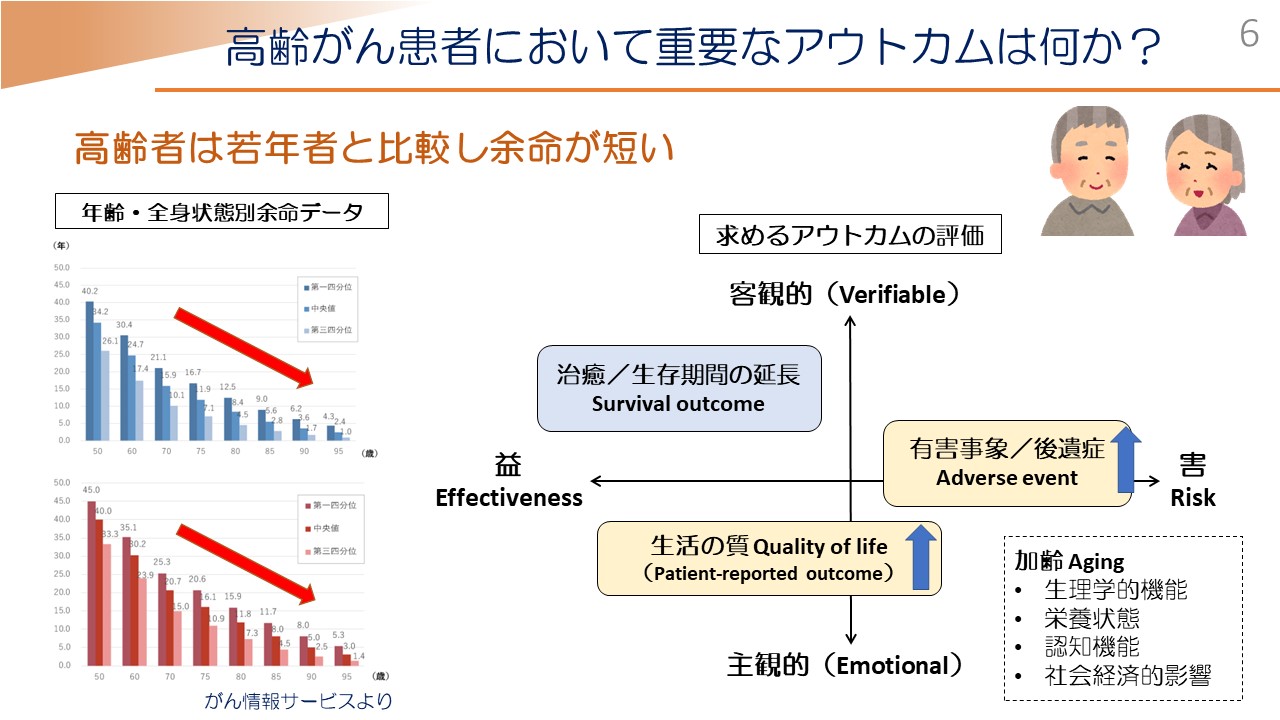
また、がんに対しての考え方というのが、若い方と高齢者では変わってくるだろうということがいわれていて、それはなぜかと言いますと、こちらは、「がん情報サービス」から持ってきておりますけれども、高齢者は若年者と比較して、当然ながら残された余命が短いことが知られていて、その中で治療に対する考え方が、やはり高齢者と若年者で変わってくることが予想されるからです。
有害事象・後遺症の軽減および生活の質の担保が重要
がん治療の最大のゴールは、われわれ医師の間では、当然「予後を延ばすこと」「治癒」を期待するわけでありますけれども、一方で「有害事象や治療が終わった後の後遺症の軽減」「治療中の生活の質の担保」というのが、より重要となってきます。これはもちろん高齢者にかかわらず全体にいえることですけれども、加齢に伴ってさまざまな問題点があげられて、アウトカムの重み付けというのが変わってくることが想定されます。
そういった考え方を患者さんと皆さまに共有することが重要だと、われわれは考えていて、今回の「高齢者がん診療ガイドライン」で示されたものを、ぜひ患者さんと家族の情報共有に使っていただければと思っています。先ほど申し上げたとおり、高齢がん患者さんにおけるアウトカム評価というのは、若年者と異なる可能性があって、治療介入において医療者と患者さんの価値観の擦り合わせをしながら、治療を進めていくことが重要だと思います。 これまでの報告でどのようなアウトカムが示されているかというのを確認することが重要でありまして、われわれガイドラインメンバーとしては「臨床疑問」、高齢がん患者さんに対する、いわゆる生存の結果や治療の合併症、後遺症、有害事象がどのようなものかを、エビデンスを収集して、皆さまにお伝えすることを今現在も目指して作成しております。
「高齢者がん診療ガイドライン」の作成にあたり、まず「臨床疑問」を設定

「高齢者がん診療ガイドライン」は、2022年に、こちらの先生方、また患者さんの代表、看護師さんや薬剤師さんも含めて、さまざまな方にご参加いただいて、Minds(厚生労働省委託事業であるEBM[根拠に基づく医療]普及推進事業)のご指導もいただきながら作成を進めてまいりました。
最初にわれわれが取りかかったものは、どのような「臨床疑問」を設定して、皆さまにお伝えするかというところであります。
がんの治療に対して高齢者の患者さんに、どのようなアウトカムを改善させるのかという「臨床疑問」の作成を進める過程で、特にがんの中では非常に多くのがん種があって、多種多様な治療がある中で、がん種横断的に考える「CQ(Clinical Question:臨床疑問)」をまず設定させていただきました。
それは「高齢者機能評価」について、どのようなことが示されているのか、また、リハビリテーションや栄養状態について、どのようなことが示されているのか、まずその点をCQとして設定して作成を進めることにしました。今回はCQ1である高齢がん患者さんに対して、「高齢者機能評価」を行うことで、どのようなことが示されているのかということをまとめさせていただいております。
「高齢者機能評価」は生活機能障がいに関連する脆弱性を特定できる可能性がある
その前におさらいになりますけれども、「高齢者機能評価」は、「高齢者がん医療Q&A」において、「『高齢者機能評価』は身体機能、併存症、抑うつ、認知機能、栄養などのさまざまな生活機能障がいに関連する脆弱(ぜいじゃく)性を特定できる可能性があって、『高齢者機能評価』を行うことが望ましい」とすでに示されております。ただ、これが示された頃には、行うことによってどのような根拠、どのようなアウトカムが示されているのかというのが、まだ十分でなかったのですね。
そこで、ほかのガイドラインでどのようなことが示されているのか。欧米ではASCO(American Society of Clinical Oncology:米国臨床腫瘍学会)のガイドラインで、65歳以上は、がん治療において「高齢者機能評価」をするべきであると、2018年にすでに示されておりました(1。日本のガイドラインは、日本臨床腫瘍学会から発出された「高齢者のがん薬物療法ガイドライン」として、こちらも「高齢者機能評価」を実施するよう提案するという記載でしたが、2020年の米国臨床腫瘍学会においては、「これからは、やはり『高齢者機能評価』を行うことによりアウトカムが改善することを示さなければならない」「忙しいがん診療の中で、これをどのように導入するかというのを考えていかなければならない」というように、ディスカッション参加者もコメントしておりました。

われわれは今回、2021年度から取り組んでおりまして、どのような結果、アウトカムが示されているのかというのを、システマティックレビューとしてまとめております。「PICO(P:治療の対象となる患者さんの特性や範囲、I:検討したい治療法、C:比較となる治療法、O:アウトカム)」は、先ほど示されておりましたとおり、高齢がん患者さんに対して、「高齢者機能評価」を行う上で、どのような結果が示されているのかというのを文献検索して、エビデンスの収集に努めてまいりました。
ここで、皆さまもまだあまりご存じのない方は注意していただきたいところがありまして、この「高齢者機能評価」、英語で言いますと「Geriatric Assessment」と言いますけれども、C、いわゆる「Comprehensive」という字体が付くこともございます。この2つ(CGAとGA)の違いとしては、高齢者に対してのさまざまな問題点を多面的に評価して、さらに介入も加えて経時的に評価するものが「CGA」であって、一方で特にがん治療においては、治療前の評価のみにとどまることが比較的多かったので、治療前のスクリーニング評価を「Geriatric Assessment」と呼ぶことが多くなっています。
「高齢者機能評価」をがん治療において評価してきました。エビデンスが確立されているものは、薬物療法にとどまってしまう点において、今回はその薬物療法に特化してCQを設定させていただいております。
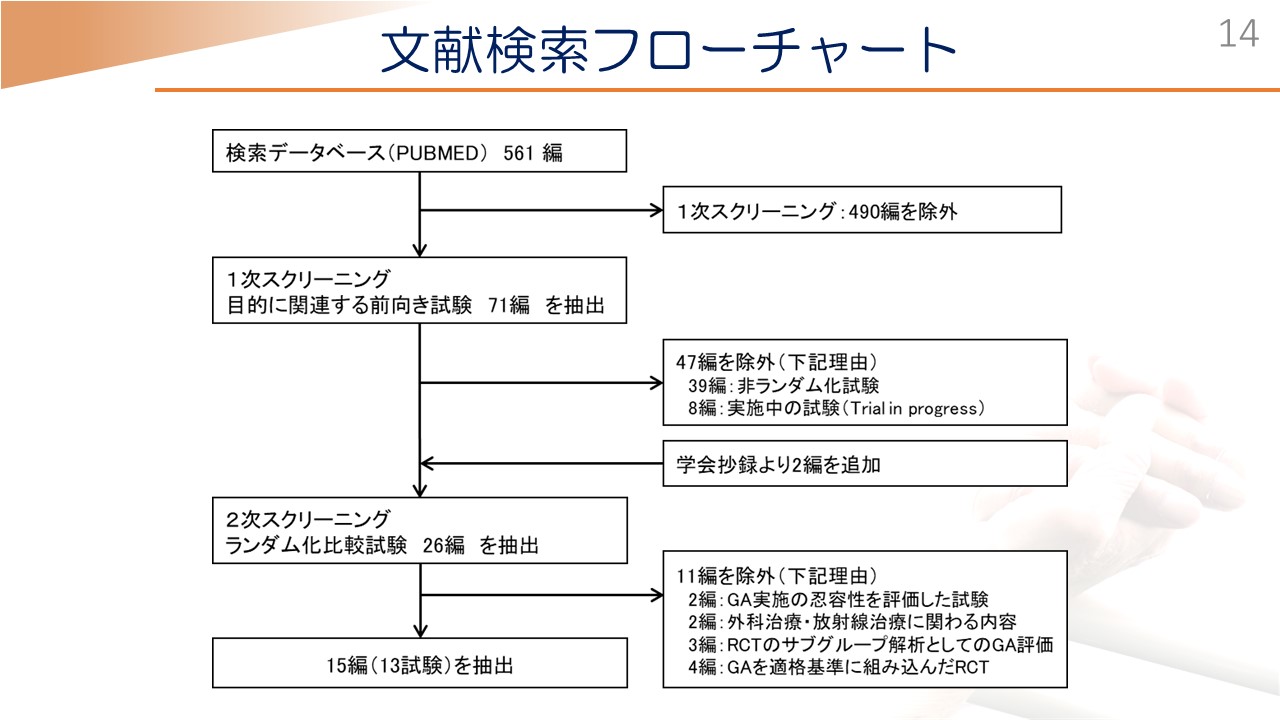
先ほどの「PICO」に基づいて文献検索を561編行いまして、最終的には「ランダム化比較試験(研究の対象者を2つ以上のグループに無作為に分け、治療法などの効果を検証すること)」を計13試験、15編を抽出しております。
「高齢者機能評価」を行うことにより有害事象を抑制
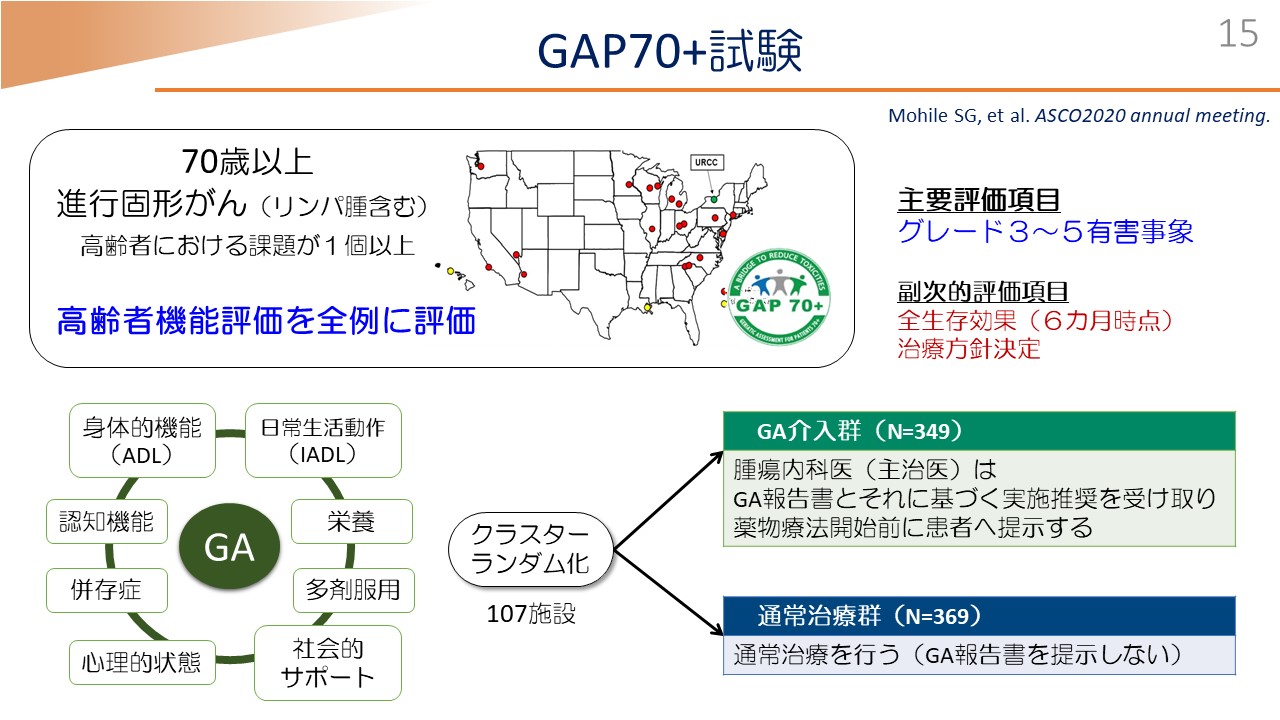
代表的なものを今回提示させていただきますけれども、「GAP70+試験」という、米国で70歳以上の進行固形がんに対して、「高齢者機能評価」を全例に行いまして、どのようなアウトカムが改善するのかを見た試験であります(2。こちらは「ランダム化比較試験」ですけれども、クラスターランダム化といいまして、施設ごとに「GA」の介入を行うか、行わないかを見ております。
「GA」は、こちらにあげられるとおり8項目を、患者さんにアンケート調査をするようなかたちで行っておりまして、その結果、腫瘍内科医(主治医)に対して報告書と実施すべき推奨を提示させていただく群と、通常治療を行う、いわゆる報告書を提示しない群で比較を行いました。主要評価項目は有害事象であります。
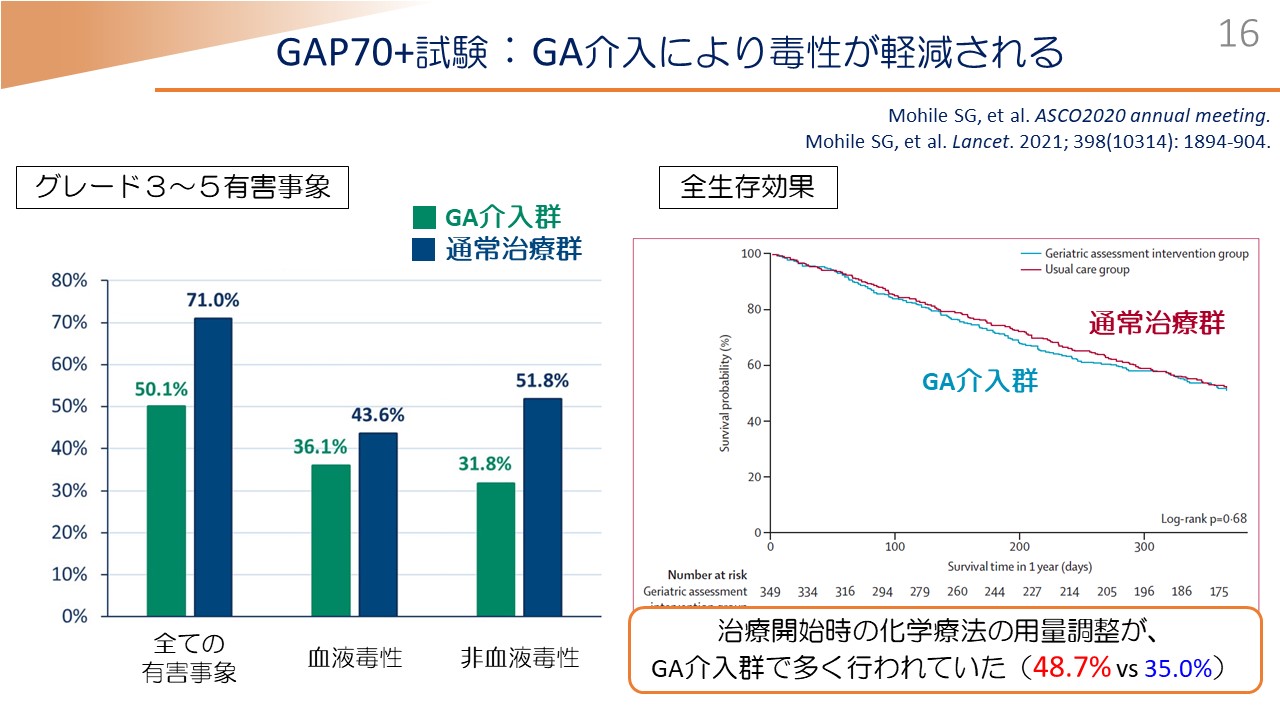
左側がその結果ですけれども、この「高齢者機能評価」を行って介入することによって、通常治療と比較して、こちらにあげられるとおり、薬物療法の有害事象を有意に抑制することが示されました。また、全生存効果に関しては、ほぼ変わらないので、生存に影響は与えないということが示されました。
その理由については、「高齢者機能評価」を行うことによって、治療前から主治医、治療チームによる化学療法の用量調整、有害事象の評価が多く行われた結果であるといわれています。
「高齢者機能評価」を行うことにより患者さん・介護者の満足度は高まる
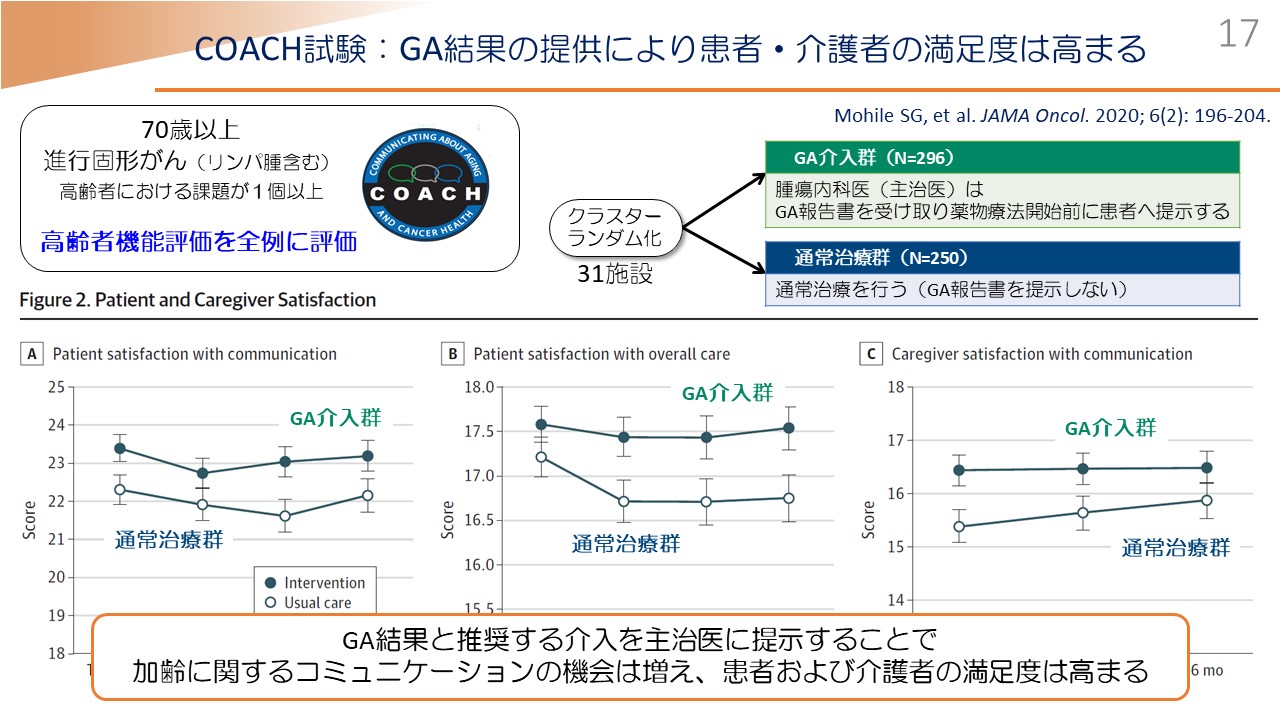
また、もう一つの同じような試験で「COACH試験」というもので、こちらもクラスターランダム化で同じように、「高齢者機能評価」を与える群と与えない群で比較したところ、患者さんのコミュニケーションの頻度、あとは、日本であれば家族であることが多いと思いますが、介護者のコミュニケーションの頻度が増えることが知られていて、患者さんといわゆる介護者の満足度が高まることもすでに示されています(3。
今日は駆け足になりますので、全てのお話ができないのですが、高齢がん患者さんの薬物療法について、「高齢者機能評価」を行う上で、生存効果に与える影響は低く、また化学療法の有害事象は有意に軽減されることが、ほかの臨床試験でも多く示されていて、どちらもエビデンスの強さはBとして示されていることが、今回わかりました。
QOL(クオリティー・オブ・ライフ:生活の質)については、調べている臨床試験が少なかったのですが、これも改善もしくは維持させる傾向にあって、ここ最近の臨床試験でこういった益のアウトカムとして得られていることがわかりました。
また、「高齢者機能評価」は質問票として時間がかかるという点も、先生方ご存じの方もおられますけれども、患者さん本人に与える害、負担は少ないと思われますので、それらの結果、どのような推奨を提示するかを、われわれガイドラインメンバーで話し合ってまいりました。
害のアウトカムとしてあげられるものは、やはり複数あります。患者さんに対して非侵襲的だけれども、臨床に与える影響は大きく、詳しく調べようと思うと1時間程度、誰か評価者が必要となってしまって、なかなかがん診療で忙しい方々の診療内で行うことが難しいのではないかということもあげられております。
「高齢者機能評価」の課題
「高齢者総合的機能評価」は、診療報酬が認められてはおりますけれども、今50点しか入らないということも問題点としてございますし、がん診療を多くされている先生方、病院の施設で、当然ながら老年医の先生方がおられないという所もありますので、どういう介入をしていくかということも、今後の問題点としてあげられております。

また、推奨に関しては、ガイドラインの主な作成方法として、GRADE Grid法を用いて、先ほどのご参加いただいたガイドラインの委員の先生方で話し合いを行いまして、最終的には「高齢者機能評価」をがん診療において、特に薬物療法においては行うよう提案する、推奨の強さ2、エビデンスの強さは先ほどあげましたとおりBということで、今回、2022年末にこれを発表させていただきました。
委員の先生方のご意見としては、時間をかけてでも、これを行うことによって、有害事象を軽減させる効果が強いのであれば、また、将来的にも診療レベルを向上させることにつながることが考えられるので、ぜひ推奨するべきだと、強く推奨するご意見もありましたけれども、やはりまだまだエビデンスが十分でない領域、特にQOLや患者さんの生活の質の改善には、まだまだ十分なエビデンスがないところもございますので、今回は弱い推奨にとどまっております。これからも先生方と一緒に考えていきたいと思います。
薬物療法以外の「高齢者機能評価」についても、少しエビデンスがありまして、外科治療については、同じように周術期(術前~術後の一連の期間)に老年医に介入いただくか、介入いただかないかの群において、通常治療と比較して「GA」介入することによって、有意差は認められておりませんけれども、術後入院期間の短縮や有害事象、また利益が改善する可能性があって、こちらも今後、有益性が認められてくるのではないかと予想しております。
「高齢者機能評価」を先生方がどのように評価していくかというのが、これからの課題であります。先ほどありました8つの「GA」について、さまざまな側面から評価されたツールがありますけれども、決められたものというのは、まだ明らかになっておりません。 代表的なスクリーニングツールは、「Geriatric 8」や「VES-13」、例えば「CGA7」といわれるさまざまなものがあって、「G8(Geriatric 8)」は栄養を中心に評価するツールであったり、「VES-13」はADL(Activities of Daily Living:日常生活動作)、IADL(Instrumental Activities of Daily Living:手段的日常生活動作)を中心に評価するツールであったり、いろいろなツールが一長一短あります。これらを行ったら、どのように利益があるかというのもまだ明らかになっておりません。これから皆さんと協議して考えていくべきだと思っております。
高齢者を客観的に評価する診療体制の構築と多職種の連携が大切
「高齢者機能評価」の介入については、例えば身体機能については、われわれ医師だけでなく、理学療法士や作業療法士、または看護師、ソーシャルワーカーなどの介入が当然ながら必要ですし、高齢者はポリファーマシー(多くの薬を服用することにより副作用などの有害事象を起こしやすくなること)の問題もありますので、薬剤師やかかりつけ医の先生方のご協力も当然必要になってまいります。
認知機能、うつ、また栄養もさまざまな職種の介入を必要とする領域でありますので、医師や看護師だけでなく、チームとなってさまざまな多職種でかかわっていく問題だと思っております。

最後になりますが、「高齢者がん診療ガイドライン」が今回公開されました。日常診療において、「高齢者機能評価」の重要性が高まっていると、われわれも感じております。高齢者を客観的に評価する診療体制の構築と、先ほども申し上げたとおり多職種の連携によって、特に侵襲的になりますがん治療に対して、高齢者を支持していく取り組みが、今後も必要だと思っております。以上です。ご清聴ありがとうございました。
渡邊:二宮先生、「高齢者がん診療ガイドライン」がカバーする大変広い領域について、エビデンスの現状や、今回、高齢者のがん診療ガイドラインをまとめる経緯についてお話をいただきました。ありがとうございました。
1)SG Mohile, et al., J Clin Oncol 2018; 36(22), 2326-2347
https://ascopubs.org/doi/10.1200/JCO.2018.78.8687
2)SG Mohile,et al., Lancet 2021; 398(10314), 1894-1904
https://doi.org/10.1016/S0140-6736(21)01789-X
3)SG Mohile,et al., JAMA Oncol 2020; 6(2), 196-204
https://doi.org/10.1001/jamaoncol.2019.4728




