がん患者さんのためのチーム医療と地域連携の推進に向けた取り組み 阪神緩和薬物療法ネットワーク学術講演会 2022
がん患者さんのためのチーム医療と地域連携の推進に向けた取り組み
2)がん患者さんのための多職種チームケア
「質の高い」がん医療を考える

今日は3つのテーマについてお話ししたいと思います。まず、がん医療の現状と多職種チームケアからお話しさせていただきます。がん患者さんのQOLを高めるためのチーム医療、そして地域連携というお話ですが、「質が高いがん医療」とは、どのようながん医療でしょうか。例えば、「がんを発見してくれる」「がんによる死亡率が低い地域とか発見率が高い病院がある」そういったところがいいのかな、とか、あるいは、「がんを治療してくれる病院がある地域」とか、「地域の中で治療実績が豊富」、というようなところもあるかもしれませんし、「見逃しの発見率が低い検診施設」があったりとか、「血液1滴での診断」というのも時々取り上げられたりしますし、「最先端の治療」なのか、あるいは「待ち時間がなくてアメニティーなどのサービスが充実しているクリニック」なのでしょうか。どういった視点でがん医療を考えていけばいいのでしょうか。
より良いがん医療に向けた「評価」の視点
ストラクチャー・プロセス・アウトカムとして、「ドナベディアン・モデル」という言葉で言及されることがあります。プロセス指標とアウトカム指標、これは「医療の質」の視点でよく紹介されるデータです。例えば、薬剤師さんということになると薬剤指導の実施件数はプロセス指標ですが、「アウトカム」は患者さんが体験する転帰(アウトカム)として「有害事象の発生率」が挙げられます。「プロセス」指標は、その内容が適切に行われているかどうか、ということであれば現場の感覚としては比較的分かりやすいですし、改善策と直結しやすいです。ただ、患者さんとしては、「件数が増えても、実際にどういったメリットがあるのかは少し分かりにくい」ということがいえるかもしれません。
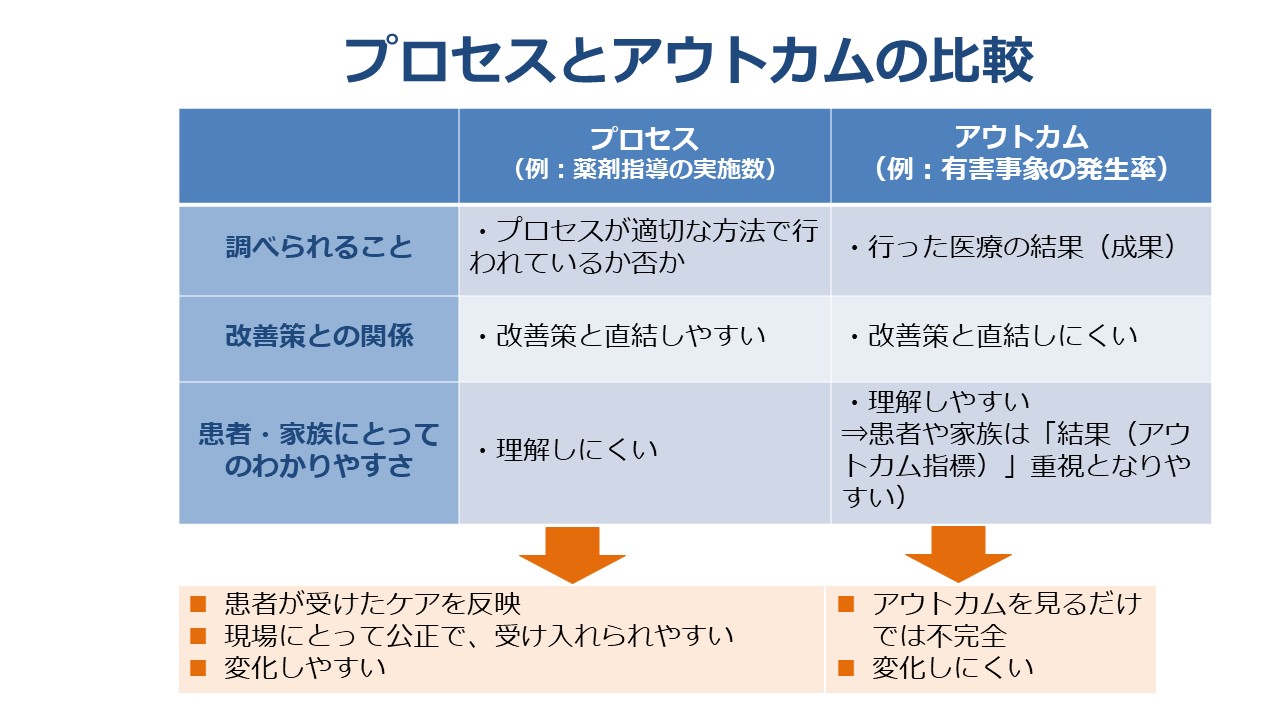
一方で、アウトカム指標は行われた医療の結果を表すものですが、ある特定の医療行為がそのまま結果に結び付くということでない場合もあります。一方で、患者さん・ご家族にとっては「分かりやすい指標」であるということがあって、これをうまく組み合わせて医療をより良くする、改善に向かっていく、サイクルを回していく、というところが大切なところといえるかと思います。
がん医療・ケアの質を「見える化する」ということで、患者さん・ご家族・支援者のニーズは何なのか、そして、われわれ医療者のニーズは何なのかをまず見るところからスタートして、そこから先は、知識をアップデートしたり、スキルを向上したり、コミュニケーション力を磨いていく、ということでしょうか。なかなか新型コロナウイルス感染症の流行下での対面での研修やグループワークは難しいところではありますが、今後コロナの影響が収まってきたら、ぜひそういった機会ができればとは考えていますが、オンラインを組み合わせれば、新しい方法で実現できるかもしれません。「チームでアプローチする」これは現場でも重要ですし、地域の枠組みの中で医療機関の枠を越えて連携する、というチームも考えられるかもしれません。
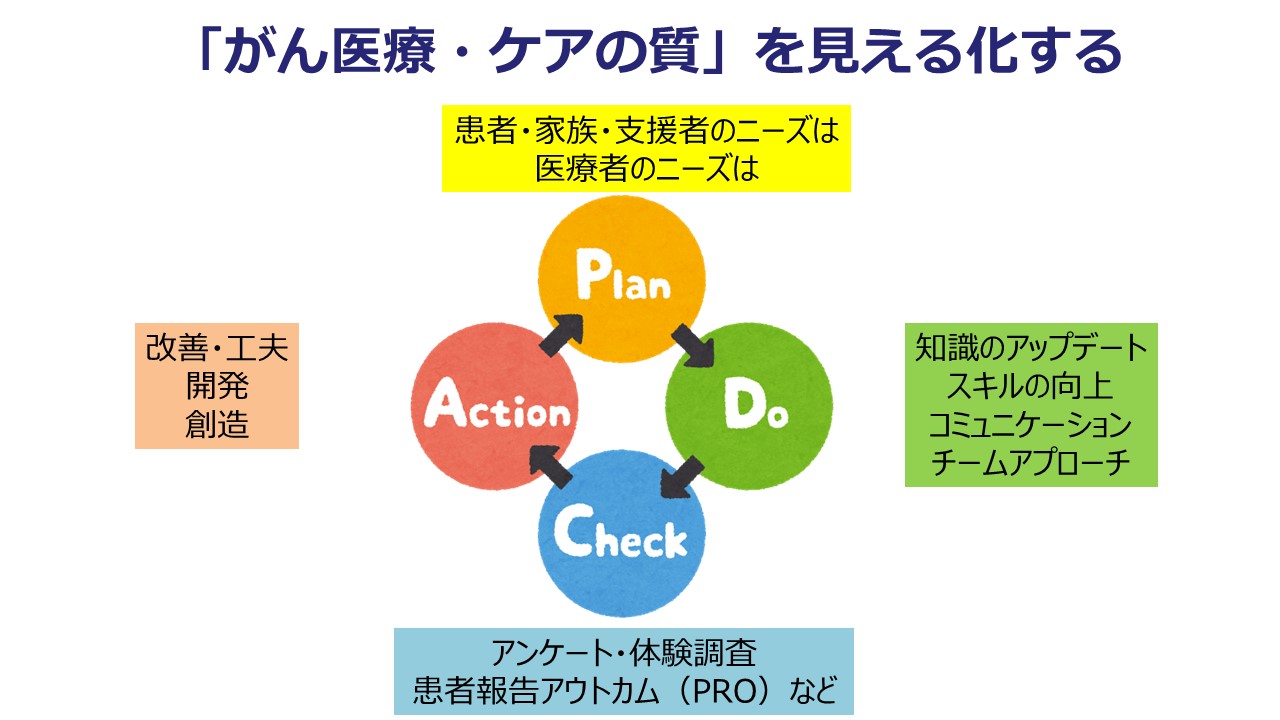
それを評価することで、何らかの数値や指標を用いて、それが「うまくいっているか」、あるいは「どんな課題があるか」を見るとなると、アンケートとか体験調査とか、患者報告アウトカム(PRO:patient reported outcome)といった指標が用いられます。患者さんが体験した「症状」とか「副作用」、こうしたことをモニターしながらチェックをしていくことも少しずつ広がってきています。データをもとに改善や工夫につなげていくというところで、またこのPDCAを回していくというイメージができるかと思います。
地域で、面で、患者さんとご家族を支える視点
最近のそのがん対策についての中間評価、あと、次期のがん対策基本計画に向けた議論の中で、「相談支援・情報提供の取り組み」「社会連携に基づくがん対策・がん患者支援」そして「ライフステージに応じたがん対策」ということで、小児・AYA、高齢者、さまざまな世代における課題に対して体制を整備していこう、相談できる体制や支援できる体制を社会で作っていこう、こうしたことが強調されています。「がん患者の就労支援」など社会的な課題への対策が挙げられていますし、第1期のがん対策推進基本計画(2007年)から緩和ケアについて、医療従事者を対象とした研修が積極的に行われています。研修を行うのはプロセス指標ですが、現場で患者さんに届けていくとなると、その医療機関という「点」ではなくて、「地域で、面で支える」視点が重要になってきているといえると思います。
がん患者さんの体験調査をもとに
がん患者さんの体験調査がこれまでに2回、国立がん研究センターで行われています。全国のがん診療連携拠点病院が全国に400か所強(兵庫県では約20施設)指定されていて、このうち一部の病院を受診したがん患者さんを対象に、実際に受けた医療についての感想や、ご本人の気持ちをお伺いするかたちで調査をするという形式で集めたデータです。これをみると、「自分らしい日常生活を送ることができている」とお答えになった方はおよそ7割で、「診断から治療開始前に病気や療養生活について相談できた」とお答えになった方は大体76%です。そして、「家族の悩みや負担を相談できる支援が十分だ」とお答えになった方は、成人では5割、小児では4割という結果でした。
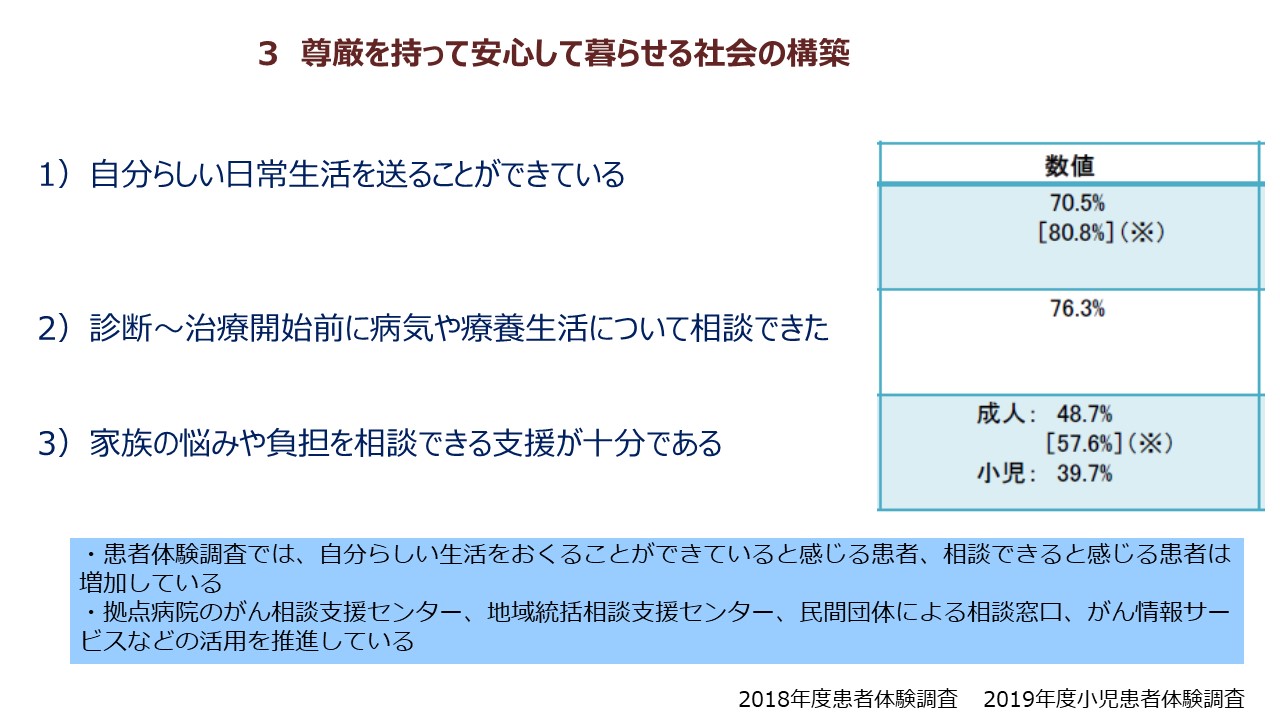
これを多いと見るか少ないと見るかはなかなか難しいことですし、患者さんの状況によってニーズも異なり、必要とされる支援体制も変わってきますので、ひとくくりに「医療従事者に相談できた」というお答えにつながっているかどうか、実際に今の患者さんそれぞれのライフコースに応じたニーズに対応できているかは、継続的に追っていく必要があると思います。
緩和ケアの提供について、「心のつらさがあるときにすぐに医療スタッフに相談できる」とお答えになったのは3分の1ぐらい、「身体的な苦痛を抱えている」という方が45%、「精神心理的な苦痛を抱えている」4割、「身体的・精神心理的な苦痛により日常生活に支障を来している」という方が3割という結果でした。緩和ケアについての医療従事者向けの研修会は全国で開催されており、対面に加えてオンラインでの対応をしながら受講できるというようになっています。また、都道府県では緩和ケアセンターが設置されるなど整備が進んでいます。実地調査のパイロット調査や遺族調査がなされていて、緩和ケアの普及に関するモニタリング(現状把握)もなされています。
緩和ケアの提供体制の整備に向けて
これを患者さんの視点から見れば、「だいぶ整備されてきた」と考えるのか、「まだまだ実際の支援が届いていない、届けられていない」と感じられる方がいらっしゃるかもしれません。このように、これがよい/悪いではなくて、こういった現状をもとに、「より良くしていく」という取り組みを地域で、現場で議論していく必要があるのではないかなと思います。
緩和ケアの提供に関しては、療養生活の最終段階において「身体的な苦痛を抱えている」という方が、痛みについては4割、体の苦痛であれば47%という回答でした。最終段階においての精神心理的な苦痛も、やはり4割ということが挙がっていました。患者体験調査で、あるいは遺族調査でも、やはりご家族から亡くなった方の苦痛についての評価がなされていました。痛みの評価や呼吸困難・せん妄などのアルゴリズム(課題を解決するための手順を示すもの)の開発なども精力的に行われていますし、こういった緩和ケアに関する課題の取り組みの議論も、国として、あるいは都道府県内でも議論が進んでいるという状況です。




