手術紹介
神経膠腫 (グリオーマ)
神経膠腫(グリオーマ)とは
神経膠腫(グリオーマ)とは、脳・脊髄に発生する腫瘍で、脳を構成する神経細胞(ニューロン)・
表1 グリオーマの分類
| 神経膠腫の大分類 | 神経膠腫の細分類 | グレード(悪性度) |
|---|---|---|
| 星状細胞系腫瘍 | 毛様細胞性星状細胞腫 | Ⅰ |
| 上衣下巨細胞性星状細胞腫 | Ⅰ | |
| 多形黄色星状細胞腫 | Ⅱ | |
| び慢性星状細胞腫 | Ⅱ | |
| 退形成性星状細胞腫 | Ⅲ | |
| 膠芽腫 | Ⅳ | |
| 稀突起膠細胞系腫瘍 | 稀突起神経膠腫 | Ⅱ |
| 退形成性稀突起神経膠腫 | Ⅲ | |
| 上衣細胞系腫瘍 | 上衣腫 | Ⅱ |
| 退形成性上衣腫 | Ⅲ | |
| 脈絡叢系腫瘍 | 脈絡叢乳頭腫 | Ⅰ |
| 脈絡叢癌 | Ⅲ |
神経膠腫の多くは、脳内・脊髄内に浸潤性に広がって発育していくことが特徴で、これがしばしば治療を難しくしています。境界がはっきりしている良性腫瘍の多くは手術で全部を摘出することが可能ですが、神経膠腫の場合、造影される病気の本体は摘出できても、周囲の浸潤部分を摘出するには正常な脳細胞を一緒に摘出する必要があります。無理をして摘出をすると手術後に重い合併症や後遺症を残すこととなり、全摘出ができないのです。
神経膠腫は病理組織学的所見(病巣を取ってきて顕微鏡で見たときの特徴)に基づいて、更に細分され、WHO(世界保健機構)では、臨床的悪性度(症状や病気の振る舞い、治療効果など)も併せてグレードで評価しています。グレードⅠ~Ⅳで数値が上がるに従って、悪性度が高くなります。一般にグレードⅢ,Ⅳを合わせて悪性神経膠腫(悪性グリオーマ)と呼びます。比較的悪性度が低い神経膠腫であっても、治療経過中に悪性度が増す(悪性転化)ことがよく見られます。また、種々のグレードの神経膠腫が混じっていることもあり、その場合には原則悪性度の高い方に合わせて治療計画がなされます。
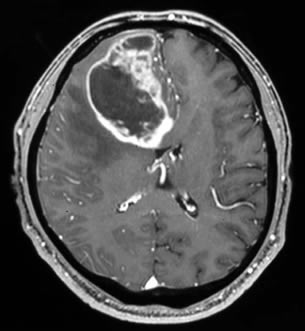
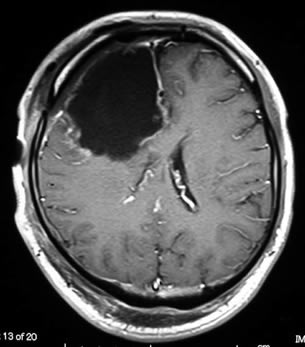
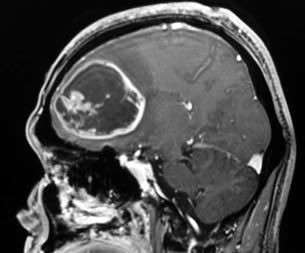
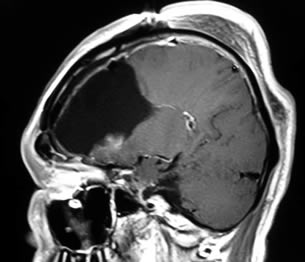
神経膠腫の手術
神経膠腫は前述の通り、正常脳との境界が不明瞭の為、術後の症状を悪化させないために、全摘出がこんな場合には部分摘出に留めます。また、全摘出ができたとしても、必ず周囲に眼に見えない腫瘍細胞が残っており、手術に引き続き、化学療法(抗がん剤の治療)と放射線治療を行うことが必要です。
手術の目的は①病理診断(腫瘍の種類を決定する)だけでなく、②出来るだけ多く摘出する、という2つの大きな柱があります。出来るだけ多くの腫瘍を取り去ることは、もっとも治療において効果があり、すべての治療の基本となります。正常な脳の機能を維持しつつ、術後の合併症や後遺症を最小限度に、「安全にできるだけ多く取り去る」ことが、神経膠腫の手術には求められます。
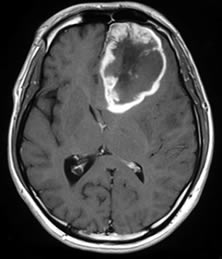
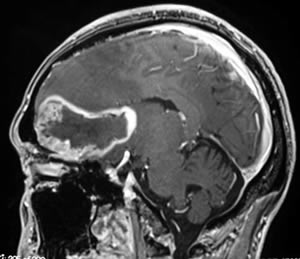
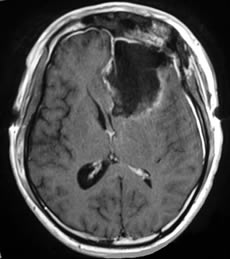
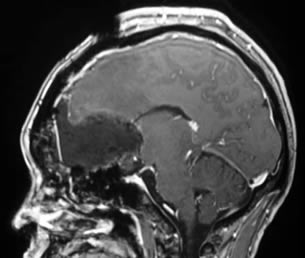
当院での手術の特徴
脳の様々な場所に腫瘍は発生し、症状・訴えが患者ひとりひとり違うこと等を考慮し、この手術において治療経験豊富な当院では、最適な治療選択とアプローチ、治療計画を提示し、本人・家族と相談しながら治療・手術方法を決定させていただきます。
当院における神経膠腫(グリオーマ)手術の柱は、大きく2つあります。①機能温存を目的とした安全な手術、②治療効果を最大限引き出すための可能な限りの病変の摘出です。すなわち、「安全な範囲で出来るだけ多く摘出する」ということです。その為に、当院で行っている取り組みは以下の4つです。
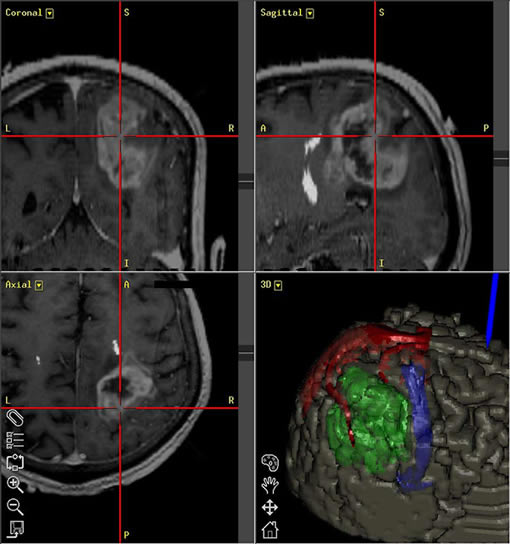
① ナビゲーションシステムを用いた手術支援体制
自動車でいうカーナビと同じようなもので、リアルタイムでリンクさせながら、重要な血管や、神経の位置を確認しながら、病巣を摘出します。全国に先駆けて、2004年より当院では神経膠腫の手術にはほぼ全例使用しております。
② 専従スタッフによる脳機能の術中モニタリング
全身麻酔の間も、運動神経や感覚神経の機能をリアルタイムで電気信号(脳波のようなもの)として認識し、術後の後遺症を減らす機能温存を助けます。
③ 腫瘍の蛍光標識(5ALA)
神経膠腫の多くは、境界がはっきりせず、病巣の見た目や、硬さも熟練した外科医をもってしてもしばしば区別が難しいことがあり、腫瘍に薬(蛍光標識薬)が集まることを利用して、腫瘍のみを光らせ、正常組織を傷つけず、病巣のみを摘出できます。2002年当時より、いち早く導入し、摘出率向上に大きな効果をもたらせています。
④ 手術中の覚醒下手術
手術中に麻酔を覚ませて手足の運動機能や言語機能を確認しながら、切除部位を決定し、術後の機能を温存することを重点に置いた手技で、事前に本人・家族と打つ合わせをし、不安や疑問を取り除いたうえで、症例を選んで行っています。
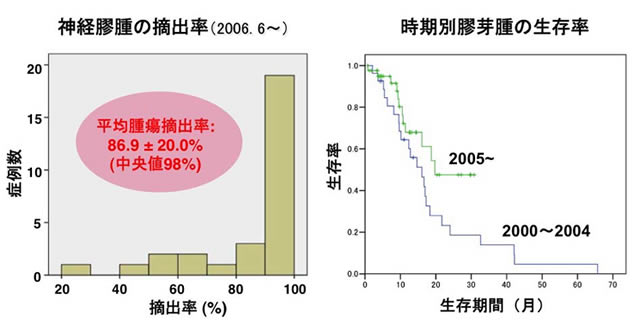
当院では、以上の手術中支援システムを使用し、専従のスタッフを配置し、熟練した脳腫瘍外科医が執刀することで、統計を取り始めた2006年6月以降の腫瘍摘出率は、機能領域にある腫瘍で部分摘出以下となった症例を含めても、摘出率の中央値は98%と高い摘出度が得られています(図左)。また、治療は、手術のみで終わるのでなく、引き続いて化学療法、放射線療法が行われることが多く、手術後の回復度合いや治療内容を考慮して、手術到達目標を決めること(集学的治療)が重要です。診断・手術から化学療法、放射線療法までを一貫して担当する、脳腫瘍専属チームを、永根基雄准教授を責任者として組織しており、ひとりひとりの状況にあった、最適な治療計画を立てています。
2005年以降の当院における最も悪性な神経膠腫である