
�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@ �@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@
�@�@������� �]�_�o�O�Ȃɂ�����
�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@ �@�@�@ �@�@�@�@
�@ �@�@�@�@�@�@
�@�@�@�@�@�@�@�@�@�@���_�o��ᇂ̎�p�K��
�@�@���_�o��ᇂ̎��ÂɁA���݂̂Ƃ���A�����łȂ���Ȃ�Ȃ��Ƃ��������߂��Ƃ�
�K�C�h���C���͂���܂���B�e�{�݁A�e��t�ɂ���āA���Õ��j�͂��܂��܂Ȃ̂������ł��B
���̍ł��傫�ȗv���ƍl������̂��A���_�o��ᇂ̎�p������A�p�҂ɂ���đS�����т�
�����o�Ă��܂����Ƃł��B���������āA�ǍD�Ȏ�p���т������߂Ă���{�݂ł͎��M��������
��p�������߂���ł��傤���A�܂��A���҂���̏Љ�W�܂�܂����A�����łȂ��ꍇ�ɂ�
�o�ߊώ@�⑼�̎��Ö@ (���ː�����)�����߂�X���������悤�ł��B
�@�@��p�����Ȃ��čςނƂ������_���������ꂪ���ȕ��ː����� (�K���}�i�C�t�E�T�C�o�[�i�C�t�E
��ʓI���j�A�b�N)�ɂ��Ă��A�\���ȗ��j�������Ă��炸�A�܂��A�Ǝː��ʂ��ߔN����Ɍ���
���Ă��邽�߂ɁA����{���Ɍ��݂̐��ʂŏ����ɂ킽���Ď�ᇑ��B���R���g���[���ł���̂�
�ɂ��Ă͒N���m�蓾�Ȃ����Ƃł��B
�@�@��p������A�قڎ�ᇂ̍Ĕ�������邱�ƂȂ����퐶����������邱�Ƃ��قƂ�ǂł����A
���ː����Âł͎�ᇂ͂Ȃ��Ȃ�܂���B���������āA50�Ζ����܂ł̊��҂���ɂ͈ꕔ�̗�O��
�����Ċ�{�I�ɂ͕��ː����Â͂������߂��Ă��܂���B
�@�@���āA���Ȃɂ����钮�_�o��ᇂ̎�p�K���ɂ��Ă��������܂����A�܂��́A�ЂƂ���
���_�o��ᇂƌ����Ă��A�傫���������Ƃ��Ă݂Ă����������Ɍ��ǂ��鏬���Ȃ��̂���]����
�������Đ���������������Ȃ��̂܂őS���قȂ�W�������̂��Ă���A����ɒ��͂̏�ԁA
�N��Ȃǂ̗v�f���l�����܂��ƁA����l����l�A���Õ��j������Ă��ĕs�v�c�ł͂Ȃ����Ƃ�
�킩��Ǝv���܂��B
�@�@���Ȃł́A�܂��A�ȉ��̃P�[�X����p�K������͂����Ă��܂��B
�@�E�@���R�������ꂽ�A�S�����͏�Q�̂Ȃ����_�o���
�@�E�@70�Έȏ�̊��҂���̒��_�o��� (�������A�]���̈����������Ȏ�ᇂ�����)
�@�E�@���҂��A��p����]���Ȃ��ꍇ��S�g�����Ɏx��̂��鎾�a���������̏ꍇ
�@�@���ɁA��L�ɊY�����Ȃ��ꍇ�Ɋ��҂���ɂ��Ă̍l�����ɂ��Ăł����A
�܂��́A���Ȃ��l����u���_�o��ᇂ̎�p�̂R�̃W�������v�ɂ��������܂��B
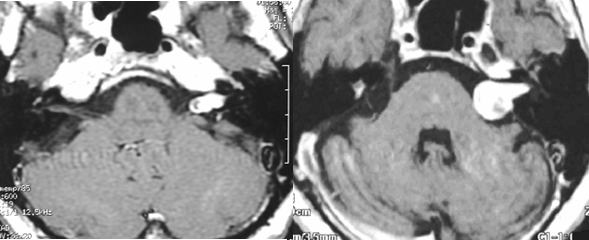
�@�@�@�n�C�N���X�̎�p
�@�@�@�@ �@ �����ȁA�L�����͂̕ۂ���Ă��钮�_�o��ᇂɑ��āA
�@�@�@�@�@�@�@�@�@�S�E�{��ʋ@�\�����{���͉����@��ڎw�����Ƃ̂ł����p�B
�@�@�@�@�@�@
�@�@�@�@�@�@�@���̂悤�ȓ���������ᇂ⏬���߂̒��_�o��ᇂ��ΏۂƂȂ�܂��B
�@�@�@�@�@�@�@�@�@�@�@ �@�@�@
�@�@�@
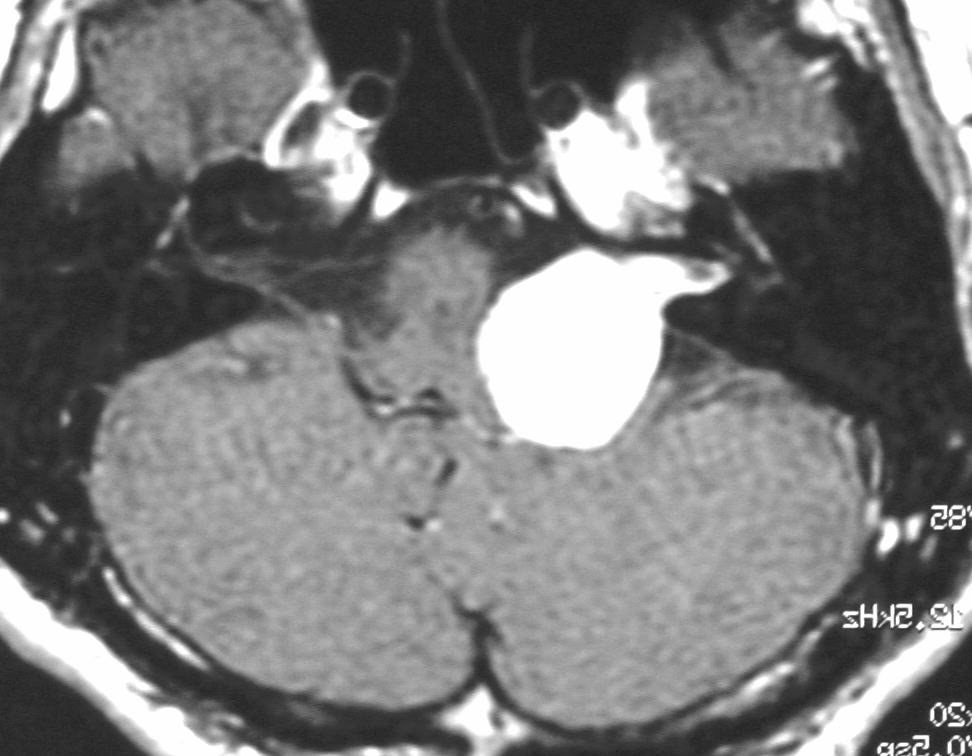
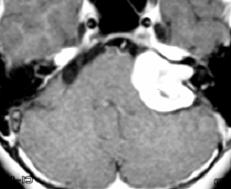
�@�A�@���N���X�̎�p
�@�@�@�@�@�@�]���ɒB���邮�炢�̒����x�̑傫���̒��_�o��ᇂɑ��āA
�@�@�@�@�@�@�@�@�@�S�E�Ȃ����قڑS�E�{��ʋ@�\�����@��ڎw����p
�@�@�@�@�@�@�@���̂悤�ɔ]���ɐڐG������A�]�����y�x��������A�����炢��
�@�@�@�@�@�@�@�傫���̒��_�o��ᇂ��ΏۂƂȂ�܂��B
�@�@�@�@�@�@�@�@�@�@�@
 �@ �@
�@ �@
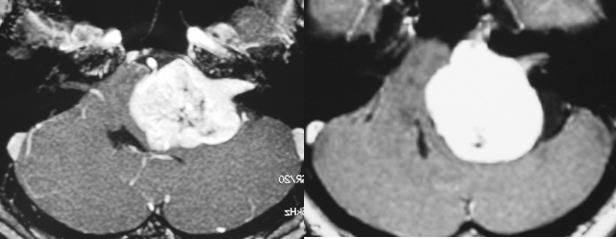
�@�B�@�������~����p
�@�@�@�@�@�@�]����������������傫�Ȓ��_�o��ᇂɑ��āA
�@�@�@�@�@�@�@�@�@�قڑS�E�Ȃ��������E�o�{��ʋ@�\�����@��ڎw����p
�@�@�@�@�@�@�@���̂悤�ɔ]�����Ɉ����Έʂ�����傫�Ȓ��_�o��ᇂ��Ώۂł��B
�@�@�@�@�@�@�@�@�@�@�@
�@�ȏ�́u�R�̎�p�W�������v����������A���̍l�������[��������Ǝv���܂��B
�@�E�@��������ᇂŁA���łɒ��͂��p�₵�Ă���ꍇ�ɂ́A���̎��_�ł͎�p�K���͂Ȃ��A
�@�@�@�o�ߊώ@���s���A����X����������Ύ�p�܂��͕��ː����Â������߂���B
�@�E�@70�ΑO�̊��҂���ł��łɒ����x�̑傫����L���钮�_�o��ᇂ��������ꂽ�ꍇ�́A
�@�@�@�S�g�����̃��X�N���S�z����鎞�� (75�Έȏ�)�ɂȂ��āu�������~�����߂̎�p�v��
�@�@�@�Ȃ�Ȃ��悤�A�o�ߊώ@���͎�p�������߂���B
�@�E�@20-30�Α�̂��Ⴂ���҂���̏ꍇ�ɂ́A�ꐶ�̂����ǂ����̎��_�Ŏ��Â�v����m��
�@�@�@���������߁A�S���Ǐ�̂Ȃ������Ȓ��_�o��ᇂ��A���łɗL�����͂������Ă��銳�҂���
�@�@�@�������ẮA��{�I�ɂ͕��ː����Â��͎�p�����߂�B
�@�@�@�������A��ᇂ��������ėL�����͂��c���Ă����Ƃ��Ă��A50�Α�ȍ~�̊��҂���ɂ́A
�@�@�@�܂��͌o�ߊώ@�����߂Ă���A��ᇂ̑���̃X�s�[�h��������x���邱�Ƃ��m�F���ꂽ
�@�@�@�ꍇ�ɂ͎�p���邢�͕��ː����Â������߂������Ƃ�����܂��B
�@�@�@��{�I�ɂ́A���������_�o��ᇂ́u��p�̐�ΓK���ł͂Ȃ��v���߁A���҂�������
�@�@�@���Ƃ܂Ŋ܂߂Ă悭�l�������ʁA����]�܂�Ď�p����]���ꂽ�ꍇ�ɍs���Ă��܂��B
�@�@�@���ɁA�]�����������Ă��钆���x����傫�Ȓ��_�o��ᇂ́A��{�I�ɂ́u��p�̐�ΓK���v
�@�@�@�ł��B3cm���z����悤�Ȏ�ᇂɊւ��ẮA�����Â�Ɍo�߂����Ă��Ă����ɗ��v�͂Ȃ��A
�@�@�@������Ɛ��邱�Ƃ����z�I�ł��B
�@�@�Ō�ɁA���Ȃ̒��_�o��ᇂɑ���ł���{�I�ȍl�����ɂ��Č�Љ�����܂��B
�@�@���Ȃ̎�p���т������������Q�Ɖ������B
���Ȃ̍ł���{�I�ȍl����
�@�@
�@�@�ł����z�I�ȏ�ԂƂ́E�E�E��ᇂ��Ȃ��A�Ǐ���Ȃ����ƁB
�@�@�@�E�@��ᇂ��Ȃ���Ԃ����o�����߂ɂ́E�E�E��p�őS�E���邱�ƁB
�@�@�@�@�@�@�@�@��p�őS�E���邽�߂ɂ́E�E�E��ᇂ������������m���������Ȃ�
�@�@�@�E�@�ǏȂ���Ԃ邽�߂ɂ́E�E�E��p�O�̏Ǐɗ͌y�����Ƃ��O��B
�@�@�@�@�@�@�@�@�@�@�@�@�܂��A��ᇂ�������������p�ɂ��@�\�ۑ��̊m���������Ȃ�B�@
�@�@�@�@�@�@�@�@��p�O�̏Ǐy�����߂ɂ́E�E�E���������A�܂���������Ă����p�܂ł�
�@�@ �@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�Ǐ�̈������Ȃ����Ƃ������B
�@�@�@�@�@�@�@�@��ᇂ����������߂ɂ́E�E�E���������A��������
�@�Ƃ������ƂŁA�ł����z�I�ȏ�Ԃ����o�����߂ɂ́A��{�I�ɂ͏Ǐy�������̏�����
���_�o��ᇂ���p�ɂ���Đ��邱�Ƃ��K�v�ƍl���Ă��܂��B�������A�N����̂�������
���҂���̂�����Ă���Љ�I�E�����I���A���҂����g�₲�Ƒ��̍l�����Ȃǂɂ���āA
���I�ɘ_���邱�ƂȂǂ͂ł����A����l����l�ɂ��āA�ł����z�I�Ȏ��Â��l���邱�Ƃ�
�K�v�Ȃ̂ł͂Ȃ����ƍl���Ă��܂��B
�@���_�o��ᇂƐf�f���ꂽ���҂��A���̃y�[�W���䗗�ɂȂ��āA���̎�ᇂɑ��ẮA���܂���
�ȗv�f�����G�ɂ���݂����Ď��Õ��j���e�{�݁E�e��t�ɂ���đS���قȂ邱�Ƃ�������
���Ƃ�Ɋ肢�܂��B
�@�@�@�@���_�o��ᇂɊւ���ڍׂȐ����ɂ��Ă͂���������Q�Ƃ��������B�W���������ł��B
�@�@�@ �@������� �]�_�o�O�ȁ@�͖쓹�G�̃y�[�W��
�@������� �]�_�o�O�ȁ@�͖쓹�G�̃y�[�W��
���_�o��ᇁE���]���p����ᇊ֘A�̃��j���[
�@�@�@�u���_�o��ᇁE���]���p����ᇂ̐����v
�@�@�@�@�@�@�@�@���_�o��ᇂ̑��A��ʐ_�o���E�O���_�o���E��Ö��E�_�o���Ȃǂ�
�@�@�@�@�@�@�@���]���p����ᇂɂ��ĉ���B
�@�@�@�u���_�o��ᇂ̎�p�K���v
�@�@�@�@�@�@�@������� �]�_�o�O�Ȃ̎�p�K���B�@
�@�@�@�u���_�o��ᇁA���]���p����ᇂ̎�p���@�̓����Ɖ���v
�@�@�@�@�@�@ ���_�o��ᇁE���]���p����ᇂɑ����X�̎�p�A�v���[�`�̗��_�ƌ��_��
�@�@�@�@�@�@�@�͂��߂Ƃ��ē���������B
�@�@�@ �u���_�o��ᇁA���]���p����ᇂ̎�p���@�̎g������
�@�@�@�@�@�@�@�@���_�o��ᇂɑ����X�̎�p�A�v���[�`�̎g���������A���]���p����ᇂ�
�@�@�@�@�@�@�@��ނɍ�������p���@�ɂ�����B
�@�@�@�u���_�o��ᇎ�p�̎��ہv
�@�@�@�@�@�@�@���҂���p�̃C���[�W�𗝉����₷���悤�A�C���X�g�Ő���
�@�@�@ �u���_�o��ᇁE���]���p����ᇂ̃��j�^�����O�v
�@�@�@�@�@�@�@���_�o��ᇁE���]���p����ᇂ���p����ۂɗp������p���_�o���j�^�����O�ɂ�����B
�@�@�@�@�u���_�o��ᇁE���]���p����ᇁE���W���ᇂ̐f�Î��сv
�@�@�@�@�@�@�@������� �]�_�o�O�ȁ@�͖�̐f�Î��сB
�@�@�@�@�u���_�o��ᇂ̎�p���сv
�@�@�@�@�@�@�@������� �]�_�o�O�ȁ@�͖쓹�G�̎�p���сB
�@�@�@�@�u���f�E�Z�J���h�I�s�j�I���O���X�P�W���[���v
�@�@�@�@�e���r�����̔ԑg���u�_�̎�v�����F�������ɐM��������t�̂P�l�ɋ������܂����B
�@ �@�@�@�@�@�s�u���e
�@�@�@�@�u�_�̎�v�����F�������Ƃ̃Z�~�i�[
�@�@�@�@�@�@ ���[�t���b�g
�@�@�@�����ⓙ�������܂����炨�C�y�ɂ����k���������B

 �@�@�@
�@�@�@
 �@ �@
�@ �@


