| 6. ドクターヘリによる時間短縮効果 | ||||||||||||||||||
|
||||||||||||||||||
|
|
||||||||||||||||||
| A.検討方法 | ||||||||||||||||||
| 予後の判明している実搬送開始後の症例を対象に、ドクターヘリによる時間短縮効果について下記の方法で検討した。ヘリポート申請、シミュレーションの終了した状況での直送患者100例について、事故発生場所、救急車による推定陸上搬送時間(以下予想救急車搬送時間)を各消防機関に依頼し調査した。ヘリ搬送の時間経緯と予想救急車搬送時間から、治療開始までの時間、搬送実時間、救命救急センター到着までの時間を比較検討した。 ヘリによる時間短縮効果を下記により計算し分析を行った。 |
||||||||||||||||||
| 治療開始までの時間短縮(e) =予想救急車搬送時間(a)−ヘリ要請から現着までの時間(b) 病院着までの時間短縮(f) = (a)−ヘリ要請から病院着までの時間(c) 搬送実時間の短縮(g) =(a)−((c)−現着から現発までの時間(d)) |
||||||||||||||||||
| 上記(a)と(b)、(c)、(c)-(d)の差について、paired t-testにより検定を行った。また、上記(e)、(f)、(g)と(a)について回帰分析および分散分析を行った。 | ||||||||||||||||||
|
|
||||||||||||||||||
| B.結果 | ||||||||||||||||||
| 1) 各消防機関に依頼し調査した傷病発生場所から東海大救命センターまでの予想救急車搬送時間と当該場所から東海大救命救急センターまでの直線距離から、救急車の直線移動速度と距離の関係を計算した。救急車の平均直線移動速度は傷病発生場所から救命センターまでの距離とは無関係に毎分約0.6Kmであったが、距離が近い場合にはばらつきが大きい(毎分0.3-1.0Km)ことが明らかになった。これは搬送時間が距離よりも道路状況などに影響されるためと考えられる。 | ||||||||||||||||||
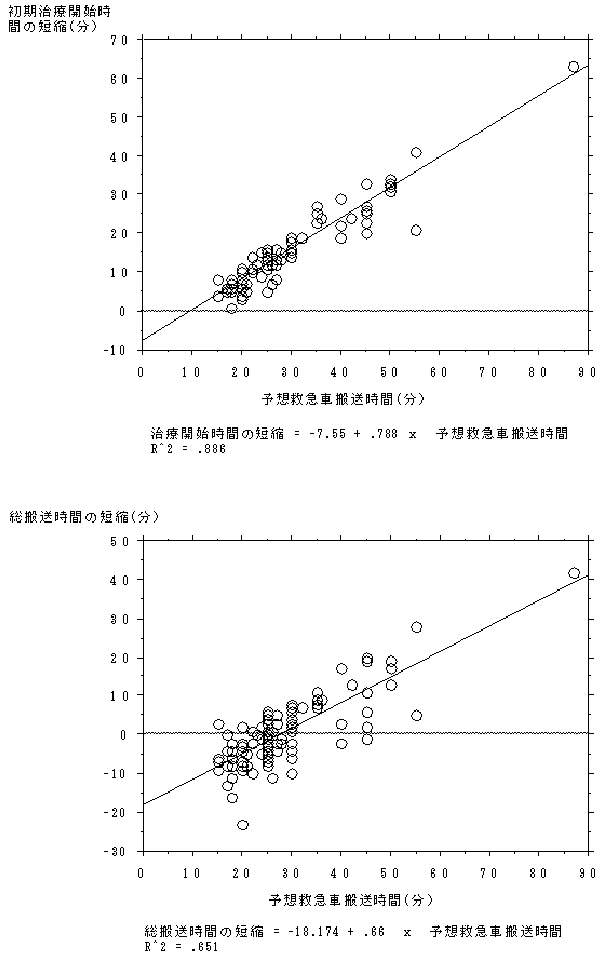
| 2) 対象例におけるドクターヘリ要請から現着までの時間は13.6+/-4.0分(平均+/-SD)で、発生場所から救急車により救命救急センターまで陸上搬送した場合の予想搬送時間(以下予想救急車搬送時間)の28.6+/-11.3分(平均+/-SD)より有意に短く、ドクターヘリにより治療開始までの時間は半分以下に短縮された。また、回帰分析では治療開始までの所要時間短縮効果は、予想救急車搬送時間が概ね10分以上の場合にプラスとなり、予想救急車搬送時間が長いほど有意に大きかった(図6-1:下記は推計式)。また、救急車搬送よりも治療開始が遅くなった症例は一例もなかった。 | ||||||||||||||||||
| 初期治療開始時間の短縮(分)=予想救急車搬送時間(分)x0.788-7.55 | ||||||||||||||||||
| 3) 対象例におけるドクターヘリ要請から病院帰着までの時間は平均27.9+/-6.7分で、予想救急車搬送時間よりも短い傾向があったが有意差はなかった。また、対象例においてヘリ搬送そのものに要した実時間(現場処置等の時間を除く)は平均19.7分で、予想救急車搬送時間より有意に短かった。予想救急車搬送時間が概ね28分を越える場合には、病院着までの総所要時間はヘリ搬送によって短縮され、短縮効果は予想救急車搬送時間が長いほど有意に大きいと考えられた(図6-1)。 | ||||||||||||||||||
| 病院着までの総搬送時間短縮(分)=予想救急車搬送時間(分)x0.66-18.174 | ||||||||||||||||||
|
|
||||||||||||||||||
| C.考案 | ||||||||||||||||||
| 1) 救命センターまでの直線距離が近い場合には、予想救急車搬送時間に基づいてヘリの適応を判断すべきである。 | ||||||||||||||||||
| 2) 救急車による予想搬送時間が概ね10分以上であれば、ドクターヘリによって治療開始までの時間が短縮される。また、予想救急車搬送時間が長い場合ほど治療開始時間の短縮効果は大きい。 | ||||||||||||||||||
| 3) 救急車による予想搬送時間が概ね28分以上であれば、ドクターヘリによって救命センター到着までの総時間(現場臨時ヘリポートでの滞留時間等を含む)が短縮される。また、予想救急車搬送時間が長いほど総搬送時間短縮効果は大きい。 | ||||||||||||||||||
| 以上から、ドクターヘリは医師の同乗とヘリの迅速性によって、治療開始までの時間が大幅に短縮される点が大きな長所と考えられる。特に初期治療開始までの時間を短縮すべき重症例に対しては、傷病発生現場が救命センターからかなり近い場合でも、救急車搬送に10分以上要する場合にはドクターヘリは治療上有効であろうと推察され、この点が医師の同乗していない救急ヘリとの大きな相違である。 | ||||||||||||||||||
| 一方、予想救急車搬送時間が長時間(28分以上)に及ぶ場合には、現場での滞留時間等を加えた総搬送時間そのものの短縮効果が見られる。従って、救急車での陸上搬送時間が長時間と予想される場合には、医師の同乗しないヘリによる救急搬送も有効と思われる。ただし、この場合にもドクターヘリを用いた方が、治療開始までの時間は大幅に短くなり、より大きな効果が期待できる。 | ||||||||||||||||||
| 図6-1:ドクターヘリによる時間短縮効果 | ||||||||||||||||||
|
||||||||||||||||||
| 7. 症例検討 | ||||||||||||||||||
|
|
||||||||||||||||||
| A.有効事例の提示 | ||||||||||||||||||
| 以下にドクターヘリ搬送の有効事例を一部供覧する。 | ||||||||||||||||||
|
|
||||||||||||||||||
| 【症例1】49歳男性 頚部切創、切迫窒息 | ||||||||||||||||||
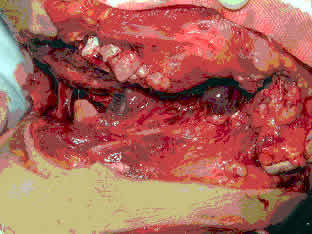
| 母親の死を機にうつ状態となっていたが、父親の目前において突然出刃包丁で自分の頚部を切りつけた。父親が救急車を要請し、箱根町救急隊が現場に到着したところ、頚部の切創は深く、また出血も多量であったため、12:09ドクターヘリ要請となった。またこのとき箱根町内の臨時ヘリポートが天候上の理由から使用できなかったため、消防隊の相互応援協定に基づき、ランデブーヘリポートを小田原酒匂川河川敷グランドに定めた。12:14東海大ヘリポートを離陸し、12:22臨時へリポートに着陸した。ドクターヘリ到着時、患者の意識は清明であったが、前頚部の切創は深さが気管まで達しており、気管は喉頭蓋の直上でほぼ3分の2周の不全断裂となっていた。左右の外頚動静脈、胸鎖乳突筋も切断されていた。呼吸は浅く毎分24回と促迫であったが、酸素10リットルマスクにて末梢血酸素飽和度は99%を維持していた。血圧は90/70 mmHgであった。まず窒息の危険があるため、経口的にマッキントッシュ喉頭鏡を使用して気管内挿管を行い、酸素投与を開始した。出血性ショックであったため、末梢静脈路を確保し輸液を開始するとともに、頚部の切創を圧迫止血しながら搬送を開始した。 | ||||||||||||||||||
| 以上の初期治療にかかった時間は約10分で12:33には臨時ヘリポートを離陸、その7分後に東海大救命救急センターに到着した。この間、無線を通じて患者の容態と、耳鼻科専門医による緊急手術が必要である旨を救命救急センターに予め連絡を入れた。救命救急センター到着時には専門医が待機しており、さらに手術室の準備も進められていた。患者は緊急手術を受け、第26病日に独歩退院となった。 | ||||||||||||||||||
| この症例は窒息の危険があり、また出血性ショックに陥っていた極めて緊急度、重症度ともに高い症例であった。陸路での搬送では搬送途上で窒息していた可能性があり、ドクターヘリで速やかに特に呼吸に関わる初期治療を開始できた意義は大きいものと考えられた。さらにドクターヘリから救命救急センターに予め病状や手術が必要な旨の連絡がついたために、救命救急センターに到着後円滑に且つ速やかに緊急手術が行えた。 | ||||||||||||||||||
|
||||||||||||||||||
|
|
||||||||||||||||||
| 【症例2】64歳男性 心肺停止 | ||||||||||||||||||
| 自宅にて突然意識障害を呈したために小田原救急隊が出動要請された。16:24救急隊が現場到着時には患者の意識は昏睡状態(JCS 200)で便尿失禁を認め、呼吸は毎分20回で下顎呼吸、脈拍毎分28と極度の除脈であった。16:41ドクターヘリの要請があり、16:49に離陸、7分後の15:56に臨時へリポートに到着した。臨時ヘリポート到着時、患者は心肺停止状態であり、直ちに気管内挿管、静脈確保、エピネフリンを投与。以上の初期治療を臨時へリポート到着後8分で行い、17:04離陸、心肺蘇生を施行しつつ患者を搬送した。17:10救命救急センターに着陸、ER到着時、患者の心拍は心室頻拍にまで回復していた。18:30には循環動態が安定した。心筋梗塞を疑い心臓カテーテル検査を施行し、右冠動脈近位部に90%の狭窄を認めたために、PTCAを行った。この患者はその後意識清明となった。しかしもともとの糖尿病性腎症が、心肺停止により腎不全へと増悪したために、透析導入のために第123病日に他院へ転院となった。 この症例ではドクターヘリにより、心肺停止症例に対する2次救命処置が救急車搬送の場合よりも早くに行えたことで、患者の心拍が再開し、同時に脳の虚血性障害も最小限に抑えられた結果、意識清明まで回復したと考えられる。患者の予後改善にドクターヘリが大きく貢献した症例と推測できる。 |
||||||||||||||||||
|
|
||||||||||||||||||
| 【症例3】53歳男性 ハチ刺傷によるアナフィラキシーショック | ||||||||||||||||||
| 公園を清掃中にアシナガバチに右側頭部を刺された。その後次第に嘔気を自覚したため、知人により厚木救急隊が要請された。救急隊到着時、患者はショック状態にあり、この患者は以前にも同様にハチに刺された経験を有したことからアナフィラキシーショックと判断され、9:13ドクターヘリ要請となった。09:18離陸、09:22臨時へリポートに到着、このとき患者は意識清明であったが、血圧69/36 mmHg、皮膚蒼白、全身に冷汗を認め、明らかなショック症状を呈していた。エピネフリン皮下注、酸素マスク、静脈確保を行い、11分後に離陸、09:36に救命救急センターへ到着した。ER到着時、患者の血圧は130/70 mmHgにまで回復していた。 | ||||||||||||||||||
| ハチ刺傷によるアナフィラキシーショックでは時に致命的となる。この症例では、ドクターヘリによる救急現場での迅速な初期治療により、ショック症状が改善し、救命された。 | ||||||||||||||||||
|
|
||||||||||||||||||
| 【症例4】66歳女性 くも膜下出血 | ||||||||||||||||||
| 自宅にて頭痛を訴え、引き続いて嘔吐をし、このとき吐血を認めたため秦野市救急隊が要請された。救急隊が到着した時、患者の意識が悪化し昏睡状態に陥っていたために16:37ドクターヘリが要請された。16:42離陸、16:50臨時へリポートに到着。患者の意識レベルはJCS 300と深昏睡であり、呼吸が弱かったため、気管内挿管、静脈確保を施行。5分後に離陸、人工呼吸を行いながら17:00に救命救急センターへ到着した。来院時意識レベルはJCS 200まで改善、意識障害の原因精査のために頭部CTを施行したところ、クモ膜下出血を認めたため、脳神経外科により血管撮影の後に緊急開頭クリッピングとなった。また、吐血は激しい嘔吐に伴うマロリーワイス症候群を合併したものと診断した。術後患者の意識は清明となり、第57病日に独歩にて退院した。 | ||||||||||||||||||
| クモ膜下出血は、致命的な疾患であり、患者の生命予後改善のために、特にプレホスピタルケアにおいては動脈瘤再破裂を防止しなければならない。ドクターヘリ試行的事業を行っている期間に救急車で搬送された症例では約20%で再破裂が起きたのに対して、ドクターヘリで搬送中に再破裂を起こした症例は無かった(次項参照)。 | ||||||||||||||||||
|
|
||||||||||||||||||
| 【症例5】32歳父親、35歳母親、11歳長男、9カ月長女の排気ガスによる一家心中 | ||||||||||||||||||
| 乗用車内に排気ガスを引き込み、一家心中をはかったもので、車内で4人が倒れていたところを通行人が発見して愛川町救急隊を要請した。救急隊は一酸化炭素中毒であると判断したため、08:19ドクターヘリを要請、08:23東海大離陸、08:29臨時へリポートに着陸した。このときドクターヘリには医師が2名、看護婦が1名乗っていた。現場でまず医師の1人が母親を診察、意識レベル200、呼吸脈拍とも微弱であったために気管内挿管を施行したうえで酸素をフラッシュで投与、静脈確保をしたところ脈拍がよく触れるようになった。ヘリの定員では家族4名を全員収容することはできなかったため、救急隊にまず母親を救急車で搬送するように指示した。もう1人の医師はこのとき9カ月の女児についた。意識レベル300、呼吸脈拍ともに微弱であったため、気管内挿管、酸素投与、静脈確保を行った。父親は意識レベル100、自発呼吸は安定していたので酸素投与と静脈確保、さらに長男は酸素投与開始したところまもなく意識レベル1にまで回復、引き続き酸素投与と静脈確保を行った。結局母親を除く3名をヘリで搬送することになった。09:01離陸、09:07救命救急センター着、なお母親は09:15に救急車で救命救急センターへ到着した。来院後測定した一酸化炭素ヘモグロビン濃度は父親11.6%、母親9.6%、長男10.4%、長女4.5%といずれも高値を示したため、直ちに全員に対して高圧酸素治療を施行し、それぞれ後遺症無く、第8から20病日にかけて退院した。 | ||||||||||||||||||
| この症例は、救急現場から初期治療を開始することの重要性が示されたのみではなく、医療スタッフがヘリコプターで救急現場に急行することで、多数負傷者が発生する災害現場において医師によるトリアージが可能であるという、ドクターヘリの長所が生かされたものである。 | ||||||||||||||||||
|
|
||||||||||||||||||
| 【症例6】52歳男性 腹部刺傷、腸管脱出 | ||||||||||||||||||
| 公園内に停車中の乗用車内に男性が通れているとの119番要請があった。秦野市救急隊が現場に到着してみると、腹部刺傷により腸管脱出を認め、脈拍触知しなかったため、09:50ドクターヘリが要請された。09:56東海大離陸、10:01ドクターヘリ現場到着時、意識は清明であったが、ショック状態であったため、静脈路確保して急速輸液を開始し、10:09離陸、緊急開腹術が必要である旨を救命救急センターへ無線で連絡した。10:14救命救急センター着。血圧は100mmHgまで回復、そのまま手術室へ搬送した。患者は34病日に独歩退院となった。 | ||||||||||||||||||
| 現場での初期治療開始により、ショックが遷延することなく速やかに回復、さらに現場から医師により正確な情報が予め救命救急センターに伝わることにより、到着後速やかに手術が行えた症例であった。 | ||||||||||||||||||
|
||||||||||||||||||
| 【症例7】61歳男性 多発外傷 | ||||||||||||||||||
| エレベーター工事中に約6メートルの高さより転落したため、足柄救急隊が要請された。09:11に救急隊が現場到着したところ、意識レベルはJCS 1。収縮期血圧90mmHgと低く、また右側胸部を打撲しているとのことで、09:32ドクターヘリが要請された。09:36東海大を離陸、09:45に臨時へリポートに到着したところ、患者の意識レベルはJCS 10から20に低下、また血圧も低く、胸部を触診すると、右側胸部にて肋骨部に礫音、皮下気腫を触知。さらに聴診上右側呼吸音が明らかに低下していたことより、緊張性気胸と診断、これに対し胸腔穿刺にて脱気を行った。さらに自発呼吸下で酸素投与を開始した。腰部から腹部にかけて圧痛あり、腹腔内臓器損傷もしくは骨盤骨折を疑い、静脈確保の後、輸液を行いながら、09:56臨時へリポートを離陸、10:05に救命救急センターに到着した。このとき意識レベルは清明となっており、また血圧も102/80 mmHgにまで回復していた。検査の結果、右緊張性気胸、多発肋骨骨折、肺挫傷、肝挫傷、骨盤骨折、腰椎破裂骨折、出血性ショックと診断した。その後全身状態は改善し、第42病日に腰椎骨折の治療継続のため転院となった。 | ||||||||||||||||||
| 一般に緊張性気胸は、きわめて緊急度が高い外傷で、重症な場合には数分間で血圧低下から心停止に陥る。したがって可及的速やかに緊張性気胸の解除が必要であるが、現在のところ救急隊員では治療行為ができない。本症例に対してドクターヘリにより医師が救急現場で気胸の治療が行えたことの意義は大きい。 | ||||||||||||||||||
| また救急現場において多発外傷はその診断、重症度の評価が難しい。さらに重症であるほど初期治療の必要性は大きくなるが、一方で技術的に難しくなる。ドクターヘリにより外傷の対応に熟練した救急医が現場に急行し適確な初期治療を早期に開始することは、多発外傷の患者を救命するうえで非常に重要と考えられる。 | ||||||||||||||||||
|
|
||||||||||||||||||
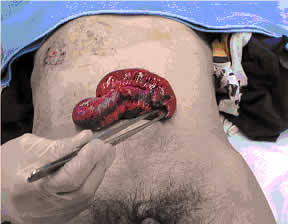
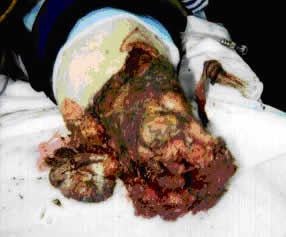
| 【症例8】60歳男性 両下肢離断、出血性ショック | ||||||||||||||||||
| 崖崩れに巻き込まれ下肢が土砂の下敷になり現在救出中、とのことで東伊豆町救急隊から17:49にドクターヘリが要請された。17:52東海大離陸、17:57臨時へリポートに到着。このとき患者の意識は清明、呼吸24、血圧80。左下肢は膝関節上部で離断されており、挫滅部からの出血が続いていたため、大腿部ターニケットを巻き止血した。右下肢は同様に膝関節上部でほぼ離断されていたが一部皮膚および挫滅組織でつながっており、また挫滅部よりの出血を認めた。挫滅部位をメスで切断し、さらに出血部位を鉗子で止血した。静脈確保を行い、酸素投与をしながら5分後の18:02に離陸、下肢切断部に対して整形外科による緊急手術が必要である旨無線で救命救急センターへ連絡、18:08に救命救急センターに到着、ERにて術前処置を行った後ただちに緊急手術となった。 | ||||||||||||||||||
| この症例では右下肢は皮一枚でつながった状態で、これをそのままの状態でおくことは搬送や処置の妨げになるため、現場で下肢切断を行った。外傷患者を救命するうえで、ドクターヘリによって行える初期治療の多様さがわかる症例である。 | ||||||||||||||||||
|
||||||||||||||||||
|
|
||||||||||||||||||
| B.くも膜下出血例の検討 | ||||||||||||||||||
| 1999年10月1日から厚生省試行的事業として東海大学病院救命救急センターにドクターヘリコプターが導入された。くも膜下出血は搬送中に再出血を起こしやすく、ヘリコプターによる搬送は、気圧の変化や離陸時の振動、騒音など救急車に比べ再出血を起こしやすいのではないかと考えられていた。そこで、今回ヘリ搬送を行ったくも膜下出血例について検討した。 | ||||||||||||||||||
| (対象と方法) | ||||||||||||||||||
| 1999年10月1日から、2001年1月31日までの18カ月間に、ヘリ搬送を行った、くも膜下出血の症例は22例であり、今回この22例と、同期間に救急車搬送されたくも膜下症例の96例、合計118例中を対象として比較検討した。 | ||||||||||||||||||
| ヘリコプターの22例中、15例が現場からの直送、7例が転院搬送であった。治療開始までの平均時間(救急隊覚知からヘリ臨時ヘリポート着)は31分、平均年齢は59歳で男性:女性は同数であった。これに対し、救急車症例は、直送72例、転院搬送24例、治療開始までの平均時間(救急隊覚知から救命救急センター着)36分、平均年齢59歳、男性:女性は34:62であった。ヘリコプター内の医療行為例は、22例全てに行っており、静脈確保95%、気管内挿管18%、降圧剤投与64%、鎮静剤投与45%、止血剤投与5%であった。 | ||||||||||||||||||
| ヘリ搬送例と同期間の救急車搬送例について、覚知時点での意識レベル、搬送中の意識レベル変化、予後(Glasgow Outcome Scale)を比較検討した。 | ||||||||||||||||||
| (結果) | ||||||||||||||||||
| 1)救急隊現着時の意識レベルはヘリ搬送例ではJCS一桁10/22(45.4%)、二桁5/22(22.7%)、三桁7/22(31.8%)で、救急車搬送例ではJCS一桁37/96(38.5%)、二桁12/96(12.5%)、三桁47/96(49.0%)であった。、 | ||||||||||||||||||
| 2)ヘリ搬送された22例では搬送中に、再出血を含む意識レベルの低下は全く認めなかった。これに対し,同期間の救急車搬送された96例中13例(23%)に意識レベルの低下を認めた。 | ||||||||||||||||||
| 3)ヘリ搬送症例は、GR(完全回復)+MD(中等度障害)が12/22(54.5%)なのに対して、救急車搬送では、37/96(38.5%)であった。また、SD(重度障害)+PV(植物状態)+D(死亡)はヘリ搬送が10/22(45.5%)に対し、救急車は59/96(61.4%)であった。 | ||||||||||||||||||
| (症例) | ||||||||||||||||||
| 具体的な症例を1例提示する。症例は49歳男性、入浴中に突然後頭部痛を自覚し、その後、けいれんを起こしたためヘリ要請となった。要請7時59分、指示8時、離陸8時7分、ヘリポート着8時12分、現着時、JCS=300、呼吸数16回、血圧190、SpO2=98%(ルームエアー)であった。静脈確保し、鎮静剤と降圧剤の投与を行った。8時12分離陸、8時21分病着。来院時JCS= 30、呼吸数14回/分、脈拍87回/分、血圧180/140mmHgであった。その後も降圧剤等を投与しながら、血管造影を施行した。右椎骨動脈解離性動脈瘤であり、コイリングを行った。経過は順調であり社会復帰した。 | ||||||||||||||||||
| (考察) | ||||||||||||||||||
| ヘリコプターによるくも膜下出血例の搬送は、救急車搬送に比べ再出血を起こしやすいのではないか、と考えられていたが、今回の結果ではヘリコプター搬送の方がむしろ再出血を起こしにくいという結果が得られた。ヘリコプター搬送時の振動は救急車搬送時より少なく、騒音は備え付けのヘッドフォンで十分減少させられる。また、医師が同乗しているため、搬送前に降圧剤や鎮静剤の投与を行う事ができる。これらによって再出血が起きにくいのではないかと考えられた。 | ||||||||||||||||||
| ヘリ搬送例の方が救急車搬送例よりも予後は良好であった。一方、救急隊現着時の意識レベルもヘリ搬送例の方が良好な傾向が見られたため、両者の母集団が同一でない可能性がある。従って、今回の結果から予後がヘリ搬送によって改善されたと断定はできず、今後さらに検討する必要がある。 | ||||||||||||||||||
| (まとめ) | ||||||||||||||||||
| 1) ドクターヘリで搬送したくも膜下出血症例22例では、搬送中に意識レベルが低下した症例はなかった。一方、救急車搬送したくも膜下出血例96例では23%に意識レベルの低下を認めた。 | ||||||||||||||||||
| 2) くも膜下出血症例をドクターヘリにて搬送すると、救急車搬送に比較してむしろ予後が改善される可能性があるが、現状で断定はできない。 | ||||||||||||||||||
| 表7-1:くも膜下出血例の予後比較(GLASGOW OUTCOME SCALE) | ||||||||||||||||||
|
||||||||||||||||||
東海大学ドクターヘリ試行的事業報告書目次へ ■ E-E-J2号(2002年9月号)目次 □ e-media のホームページ