治療指針
神経線維腫症2型(NF2)治療指針(2016年10月改訂)
1. 治療指針総論
神経線維腫症2型(NF2)に伴う腫瘍に対する治療には、手術による摘出または定位放射線治療が行われる。NF2に伴う腫瘍は大部分良性腫瘍で、成長が比較的速いこともあるが、殆ど成長しない腫瘍もある。一般的に、MRIあるいはCTで腫瘍の成長が明らかな時、または腫瘍による症状が出現した時には摘出術を行う。
NF2には腫瘍が多発するため、各腫瘍の治療が遅れる傾向がある。治療時期が遅れると手術が困難になることも多いため、時期を逸しないように治療を計画することが重要である。
手術に際して同一術野内に摘出可能な腫瘍があれば、後遺症が予測されない限りできるだけ摘出する。
ベバシズマブ治療によりNF2患者の約半数で腫瘍の縮小や有効聴力の改善が得られることが報告されているが、保険収載になっていない。
2. 治療指針各論
a. 聴神経鞘腫
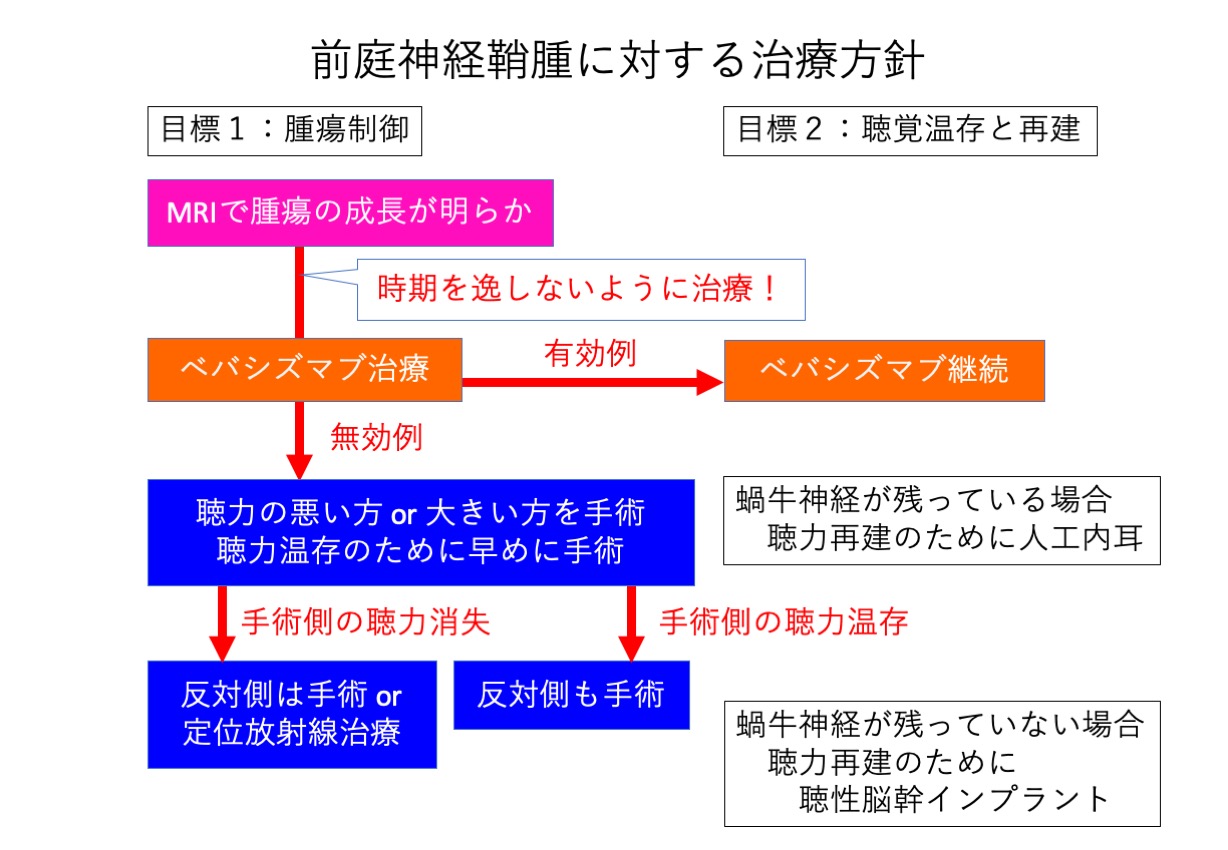
聴神経鞘腫については左右の腫瘍サイズと残存聴力に応じて種々の病状が想定され、各病態に応じた治療方針が要求される。一般に、腫瘍が小さい内に手術すれば術後顔面神経麻痺の可能性は低く、聴力が温存できる可能性もあるが、大きな腫瘍の手術では聴力温存は困難で、術後顔面神経麻痺やその他の神経障害を合併することもある。治療時期を逸しないように治療を計画することが重要である。外科手術の他に、小さな腫瘍にはガンマーナイフなどの定位放射線治療も有効である。
○ 治療原則:
小さな腫瘍は経過観察も可能であるが、大きな腫瘍や経過観察中に増大を示す腫瘍には治療を行う。特に聴力損失を伴うなら積極的に治療する。手術による全摘出が望ましいが、小さな腫瘍には定位放射線治療も有効である。
○ 一側目の治療方針:
経過観察中に増大を示すまたは聴力損失を伴うなら積極的に治療する。早期治療が望ましい。手術による全摘出が望ましいが、小さな腫瘍には放射線手術も有効である。
○ 二側目の治療方針:
一側目の治療後に有効聴力が温存されれば、二側目にも手術または放射線手術を行う。一般に一側目は治療後に聴力損失となるため、二側目の治療は有効聴力がなくなってから行う。ただし、この間に二側目の腫瘍が増大して歩行障害などの強い脳幹症状や小脳症状を呈するなら、早めの治療が必要となる。
b. 脊髄神経鞘腫
MRI検査をすると、多くの患者に多発性の脊髄神経鞘腫がみられる。症状がない限り、MRIを定期検査して経過を観察する。多発する腫瘍の成長速度は各々異なる。腫瘍が成長して脊髄を強く圧迫するか、脊髄症状が出現した時には手術で腫瘍を摘出する。通常全摘出が可能で、腫瘍の発生した脊髄知覚神経は切断することになるが、後遺症として問題になることは少ない。
c. 三叉神経鞘腫
小さな無症状の腫瘍は、MRIを半年毎に繰り返し撮影し、腫瘍の成長を経過観察する。腫瘍による症状(顔面知覚低下、咬筋麻痺、三叉神経痛など)があるときや、増大する腫瘍には定位放射線治療または摘出術を行う。外科的に全摘出すれば再発の可能性は低いが、術後には顔面の知覚低下や咬筋の麻痺が後遺症として残りやすく、両側が障害されると経口摂取ができなくなる。腫瘍の成長が明らかであれば早めの治療がすすめられる。
d. 髄膜腫
MRIを半年毎に繰り返し撮影し、腫瘍の成長を経過観察する。腫瘍に圧迫された脳に脳浮腫が見られる場合や腫瘍の成長が明らかな場合には、摘出手術を検討する。脳神経症状がみられれば、摘出手術が必要である。できれば腫瘍を全摘出するが、脳神経や脳血管を巻き込んでいる場合には亜全摘出にとどめ、神経機能の温存を優先する。残存腫瘍には定位放射線治療を検討する。なお、同一術野内に複数の腫瘍が存在する場合には、後遺症が予測されない限りできるだけ摘出する。
e. その他の腫瘍
聴神経や三叉神経以外の脳神経にも神経鞘腫が多発する。MRIで経過観察し、腫瘍の成長が明らかな場合には摘出手術を検討する。腫瘍を摘出すると、腫瘍の発生した神経は切断することになるので、神経機能が残っているときにはできれば経過観察する。顔面神経、舌咽神経、迷走神経など神経機能が障害されると日常生活に重大な障害が生じる神経の腫瘍には、定位放射線治療など早めの治療が必要である。
四肢など体の末梢神経にも神経鞘腫が多発する。かなり大きくなっても神経脱落症状はまれである。腫瘍の大きさのために四肢の運動制限や衣服の着脱制限があるときや、痛みなどにより日常生活に支障があるときには、腫瘍を摘出する。被膜下に摘出すれば、術後神経脱落症状は軽度のことが多い。
また、脊髄には上衣腫が発生することがある。脊髄症状が明らかであれば、摘出手術を行う。