抄録
(スライドへ)
心肺停止は病院内外で発症した最も重篤な病態であるが、適切な蘇生治療により最小限の神経学的後遺症しか残さずに退院できる例がある。そのような患者を増やすこと、すなわち心肺停止患者の生存退院(社会復帰)率を向上させることは現代の医療の最も重要な課題の1つである。これは心肺停止は重篤な全身疾患の終末像として発生するものだけではなく、突然の重症不整脈、窒息などによって生じ、蘇生治療が奏功した場合、その後の長い一生を享受することができるのである。
それでは ACDなどのCPR補助器具を使用した場合、心肺停止患者の最終転帰が改善すると言われているであろうか。もちろんこれらが幾つかの原因による心肺停止患者の蘇生中の血行動態パラメータ、心拍再開率、入院率などが改善するという報告はある。しかしこれらが決定的な、最終転帰に明白な影響を持つ蘇生治療であるとは証明されていない。
ならば最終転帰に明白な影響をもたらす要因とは何か。それは第1にVF/pulseless VTの早期検出と電気的除細動である。これは最終的に生存退院できる心肺停止患者の初期心電図が大部分 VF/VTであること、これに対し早期に除細動が実施された場合であることが物語っている。第2は心肺停止発症からできるだけ早期にCPRを実施することである。CPRの質については諸説があるが、すぐれたCPRと下手なCPRの間に転帰の差はなく、CPRが行われたかどうかがより重要な決定要因であるとの報告も多い。
ACDなどのCPR補助器具の蘇生局面における有用性については認めるとして、これらの導入によって後退せざるを得ないものもあるのではないか。それはCPR行為の単純さである。CPRが市民によって行われる場合でも、救急隊員・看護師などの医療関係者によって実施されるにしても、さらには蘇生チームによる二次救命処置の場面においても、躊躇なく実施し、その処置を引き継いでゆく上で、手順や器具が単純であることには大きな価値が認められる。
心肺停止が突発的に発生し、しかも発生直後からCPRを実施することに大きな価値があるとすれば、器具の存在・準備が必要であるもの、使用法に習熟する必要があるもの、余分な体力や技術を必要とするCPR補助器具は、結局は実際的な器具としては広く活用されずに現在に至っているし、そのことは理由のあることではないだろうか。一部の習熟した実施者が使用して蘇生時の血行動態の改善や心拍再開率の向上がみられるとしても、現時点では研究的、試行的な応用という域にとどまっていると言わざるを得ないのである。
Slide-01(次スライド)


私からは「CPRにACD等の補助器具あるいは変法CPRを積極的に採用する価値はない」という立場でお話します。

心肺蘇生(CPR)の最終目標は言うまでもなく、心肺停止患者の生存退院率の向上であります。ACD等の補助器具や変法CPRを積極的に使用すべきかどうかも、この目標にかなうかどうかで判断する必要があります。

そして最近の蘇生科学における非常に重要な知見として、心肺停止患者の転帰に最も強く影響する要因が心室細動・無脈性心室頻拍の早期検出と早期除細動であると言われています。そしてこの早期除細動体制を確立するために世界中で、社会をあげての救急医療体制の整備が行われています。

心肺停止患者の転帰を改善するにはまず、心停止の予防が重要です。このためには、心筋梗塞などの警告兆候を見逃さず、心停止に至るまでに適切な医療機関に収容することが重要です。不幸にして病院外で心肺停止状態に陥った場合には、発見者が直ちに119番通報を行い、また一次救命処置(BLS)を実施します。そして電気的除細動の適応となる心室細動・無脈性心室頻拍をできるだけ速やかに検出し、除細動を行う必要があります。そして現場に到着した救急隊員や医師により適切な二次救命処置(ACLS)を開始し、病院での救命処置に引き継ぐ必要があります。
この中でACDなどが活用される可能性があるのは、発見者による一次救命処置、搬送中ならびに病院での一次・二次救命処置の場面でありましょう。

最初に、発見者の一次救命処置においてACDなどは有用でしょうか。
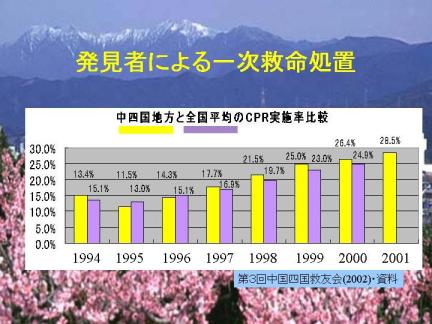
図は第3回中国四国救友会(2002年)の資料ですが、中国四国地方ならびに全国において救急車で搬送された心肺停止患者に対する市民による心肺蘇生法の実施率の推移を示しています。実施率は消防庁の全国調査開始当初はおよそ15%でしたが、関係者の努力の結果、最近は約25%程度まで上昇しています。
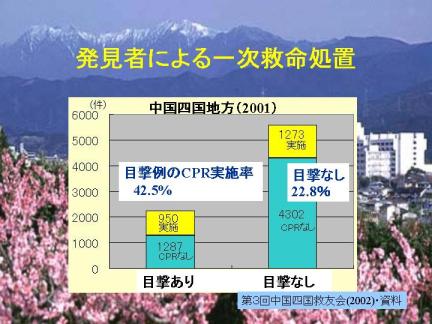
2001年の中国四国地方のデータでは、目撃された心肺停止例における市民CPRの実施率は42.5%でした。年間1300人におよぶ患者では、人がいる所で倒れながら、救急隊員が到着するまで蘇生処置が行われていないのです。この数を全国にあてはめますと13,000人に上ります。特に目撃例における市民CPRの実施率を100%にすること、これは非常に優先度の高い問題であると考えます。
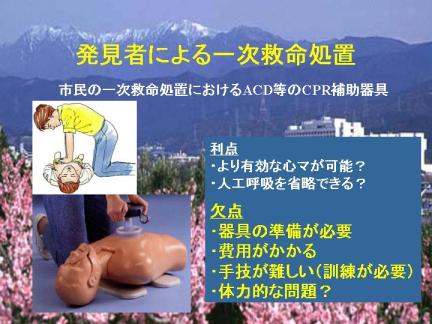
市民の一次救命処置におけるACD等のCPR補助器具の利点は、適切な使用により有効な心臓マッサ−ジの効果が得られることです。またACDの換気効果に注目した場合、市民CPRの障害となる人工呼吸を省いた「心マのみの心肺蘇生(compression only CPR)」の効果を高めることができるでしょう。
一方、その欠点として器具の準備が必要であり、費用がかかります。また手技が難しく、事前訓練なしには的確な使用は困難と考えられます。さらにACD法では体力の消耗が大きく、心肺停止患者の最も多い発見者である主婦などが実施するのは現実的ではないでしょう。

心室細動・無脈性心室頻拍の早期検出と除細動は院外心肺停止患者を生存退院させるための最重要課題であります。中でも時間が最も重要な要素であると言われています。
そのためにはまず、海外で推進されている市民による除細動を、わが国でも実現する価値があります。最近、厚生労働省は市民が緊急避難として自動式体外除細動器(AED)を用いた除細動を行うことができるという認識を明らかにしています。あとはAEDを心肺停止が高頻度で発生するおそれのある場所に配置することと、使用者となる可能性のある市民への情報提供と訓練が必要です。
米国では一般救急隊員、消防士、警察官など(すなわちファーストレスポンダー)による除細動が行われており、本格的な医学的処置が許されたパラメディックが現場に到着したときにはAEDによる心電図解析と必要により除細動が行われている体制をとっています。わが国おいても救急救命士のみならず標準課程修了後の救急隊員にもAEDによる除細動を許すことには意義が認められます。
一方、救急救命士制度発足以来、救急救命士には除細動が許されていますが、除細動を実施するにあたり指導医師との間に通信を確立し、医師の具体的な指示を受ける必要があります。さらに多数の消防本部が、法的に必須でなく、現在行政からも求められていない医師への除細動前の心電図伝送を行うことにより、除細動前の貴重な時間を浪費しています。医学的根拠のある救急隊活動を行うためには心電図伝送を省略することが求められます。なお来年度より、医師の指導体制が確立された地域の救急救命士は医師の事前指示あるいはプロトコールに基づいて除細動を実施できるようになります。できるだけ多くの地域において救急救命士による早期の除細動が実現することを望みます。
また院内で発生した患者に対する早期除細動体制の確立するためには、緊急コールをはじめとする心肺停止患者への初期対応プロトコルの作成と周知、看護師、研修医・各科医師などによる二次救命処置の訓練、AEDの導入などが必要となります。

1994年、米国Pittsburgh市の心肺停止患者において、推定心停止時刻から一次、二次救命処置、除細動までの時間を調べました。Pittsburgh市では除細動が必要な患者の63.4%が10分以内に最初の除細動処置を受けています。また4分以内に一次救命処置を受けた患者は70%、10分以内に二次救命処置を受けた患者は60%以上を占めています。
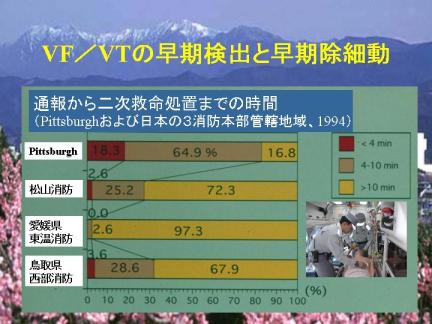
一方、Pittsburghでは83.2%が通報から10分以内に二次救命処置を受けているのに対し、同じ年、ほぼ同じ人口規模の地方都市である松山市では10分以内に二次救命処置を受けたのは27.8%に過ぎません。その後、わが国では救急救命士の数などに大きな改善がみられますが、欧米の先進地区に大きく遅れていることには変わりはありません。
さて、搬送中などプレホスピタルケアにおいてACDなどを使用する価値があるでしょうか。その利点として、適切に用いられればより有効な心マが可能となります。欠点として、機器の配備、費用などの問題はありますが、市民の場合ほど問題にはならないでしょう。しかし救急隊員や医療関係者にとってもACDを使いこなすことは難しく、事前の訓練が必要です。特に揺れる走行中の救急車内において2名の救急隊員で心マ、人工呼吸ほかの処置を行うことはかなり難しく体力の消耗も大きいと言われています。

続いて医療施設における心肺蘇生の体制についてみてみましょう。2002年畑中らが「院内早期除細動体制について」と題して、日本蘇生学会が実施したアンケート調査の結果を発表しました。それによると、日本蘇生学会会員が勤務する有床施設のうちで、院内蘇生・初期対応プロトコルを作成している施設は30%、そのプロトコルを院内に周知していると答えたのは全体の17%に過ぎませんでした。

新任医師への蘇生教育を実施している施設は一次救命処置が26%、二次救命処置が20%に過ぎませんでした。新任看護師に対しては一次救命処置の訓練が64%、二次救命処置は31%に行われていました。
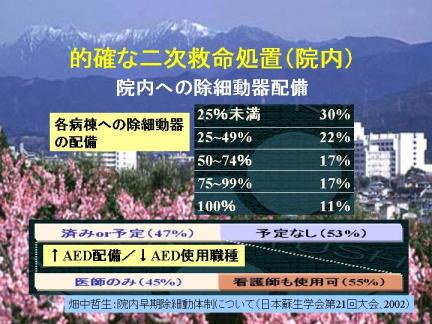
院内への除細動器の配備ですが、院内の50%以上の病棟に除細動器を配備していると答えた施設は45%に過ぎませんでした。またAEDを配備済みまたは予定していると答えた施設は47%のみで、そのうち看護師のAED使用も念頭に置いている施設は半分に過ぎませんでした。厚生労働省によると、医師が到着するまでに看護師がAEDを用いて心電図解析と除細動を行うことは緊急避難に該当するという。院内早期除細動体制を確立する上で、AEDの配備と看護師への訓練は非常に重要であると考えられる。

それでは、院内蘇生においてACDなどを使用する価値はあるでしょうか。その利点としては、適切な使用によりより有効な心マが可能であるほか、初期対応時に人工呼吸を省略できる可能性があります。欠点としては同様に機器の配備、費用、訓練の必要性などが上げられます。
一方で、救急専門施設や集中治療部門において並行して推進すべき治療法として、外傷例に対する開胸心マやPCPSなどがあります。一方、院内ウツタイン様式を導入して、院内心停止の疫学分析、各種治療法の効果などにを客観的に検証してゆく必要があります。
以上のような観点からみて、院内蘇生におけるACDなどを普及させてゆくことの優先度はきわめて高いものとは言えません。

結論として、病院内外の心肺停止患者を救命し生存退院させるためには、院内外における「救命の連携」の強化、特に早期除細動体制の確立が求められます。
ACDなどの心臓マッサ−ジの補助器具を使いこなすには訓練を要し、蘇生手順を複雑にするなどの欠点があります。一次、二次救命処置を普及させる努力を前提として、オプションとしてこれらの方法を習得するべきであると考えます。

以上、ご静聴有難うございました。
参考資料
http://plaza.umin.ac.jp/~GHDNet/02/m5chusi3.htm
http://plaza.umin.ac.jp/~GHDNet/98/9801pitt.html
http://plaza.umin.ac.jp/~GHDNet/02/def-mc3.htm