E.
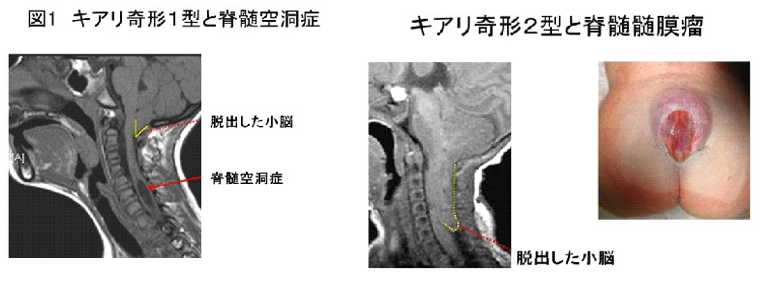
キアリ奇形
1.概要(総論)
本来、頭蓋骨の中に納まっているべき小脳や脳幹の一部が、頭蓋骨の出口である大後頭孔
という部分を通って頚椎の脊柱管(脊髄が通る背骨の中のトンネル)の中に脱出・陥入した状態を
キアリ奇形といいます。
キアリ奇形は、その脱出・陥入した小脳が脳幹を圧迫したり、頭蓋骨と頚椎の境界部分
(頭蓋頚椎移行部といいます)で脳脊髄液の通過を障害したりして、症状を出すことがあります。
キアリ奇形は、脱出した脳組織や合併する疾患によって1~4型に分類されています。
キアリ奇形1型は、小脳扁桃という部分のみが脊柱管内に下垂するもので、
後頭骨の低形成が原因と言われています。通常は単独の疾患ですが、ときに水頭症や頭蓋骨縫合早期癒合症、
脳腫瘍、脊髄係留症候群などの疾患によって二次的にキアリ奇形1型を認めることもあります。
通常遺伝はしませんが、まれに家族発生の報告もあります。2型と異なり脊髄髄膜瘤の合併はほぼありません。
キアリ奇形2型は、小脳虫部という部分の下部、延髄、橋、第4脳室が変形や伸展をしながら下垂するものです。
通常脊髄髄膜瘤を伴い、水頭症も合併します。
アーノルド・キアリ奇形とはこの2型のことをさします。
キアリ奇形3型は小脳、脳幹が頭蓋頚椎移行部の嚢胞(ふくろ)内に下垂したものです。
キアリ奇形4型は小脳の無形性、低形成で小脳は脊柱管内に陥入しません。
現在はキアリ奇形に含めないという考えが一般的です。1型と、2型がほとんどです。
脊髄空洞症は脊髄内に脳脊髄液が貯留した状態のことをいいますが、
キアリ奇形では、頭蓋頸椎移行部での髄液通過障害や頭蓋内・脊柱内圧差に関連して脊髄空洞症
をしばしば伴います。
本項では、頻度が高く、臨床上重要なキアリ奇形1型、2型について述べます。
◆ 医療者向け ◆
オーストリアの病理学者Hans Chiariが、1891年に大後頭孔から小脳や脳幹が下垂する脳の形態を、
解剖学的所見を元に4つの型に分けて報告しました。
当初は脳幹部の下垂の有無で1型と2型とを区別していましたが、
現在の診断の中心となるMRIでは脳幹部の下垂の有無を明確に区別することは困難なため、
現在は脊髄髄膜瘤に合併するものを2型、合併しないものを1型と呼ぶようになりました。
キアリ奇形1型の発生原因は後頭骨の形成不全と考えられています。
後頭骨の形成不全の影響で後頭蓋窩の体積が小さく、正常に発育しようとする小脳や脳幹部
が大後頭孔から押し出される形で小脳扁桃が下垂すると考えられています。
脊髄髄膜瘤では、胎児期に脳脊髄液が脊髄髄膜瘤より流出するため、髄液腔が縮小、
頭蓋内圧が低下します。
そのため,影響が受けやすい前頭部がへこむレモンサイン(前頭部がへこみ、水平断にて頭蓋がレモン状の形態に見える)や、
大槽が消失するバナナサイン(小脳が変位、変形、大槽が消失し、水平断にて小脳がバナナ状の形態に見える)
といった胎児エコーにおける特徴的な所見が得られます。
このように髄液腔が縮小することで後頭蓋窩の体積が小さくなること、また、
脳脊髄液流出によって髄液が頭蓋から尾側に向かう一方通行の流れがあることが、
キアリ奇形2型の発生原因と考えられています。
2.症状
1) キアリ奇形1型:
頭痛、頚部痛が頻度の高い症状です。めまい、眼振、誤嚥、嗄声、歩行障害なども認めます。
咳やくしゃみによって頭痛が誘発されることが特徴の1つです。症状は何年もかけてゆっくり進行します。
一般には成人になってから診断されることが多いですが、小児期から症状を出す場合もあります。
小児期では年齢によって症状が異なります。0~2歳では嚥下(飲み込み)障害や胃食道逆流、
いびき、睡眠時無呼吸などが認められますが、3~5歳以上では脊髄空洞症の合併の頻度が増加し、
空洞症の症状や脊椎側彎、頭痛といった症状が多くなります。
1) キアリ奇形2型:
出生直後は少なく、多くは乳幼児期に発症しますが、症状は年齢によって異なります。
2歳以下では嚥下障害(鼻腔へのミルク逆流、誤嚥)、呼吸障害(喘鳴、無呼吸発作)が主で、
重症例では早期に気管切開や胃瘻が必要になることもあります。
2歳以上ではキアリ奇形1型と似た症状になってきます。
致死的経過をとることもあるため、とくに乳児では症状が出た場合に準緊急的な対応が
必要になります。
◆ 医療者向け ◆
1) キアリ奇形1型:
キアリ奇形により生じる神経症状は、小脳や脳幹の圧迫と脊髄空洞症によるものです。
脊髄空洞はキアリ奇形1型の20-50%に合併するとされます。小脳や脳幹の圧迫症状としては、
小脳失調、中枢性無呼吸、嚥下障害などがあり、脊髄空洞症の症状としては,上下肢の筋力低下、
深部腱反射の亢進、解離性知覚障害、側弯などがあります。
側弯は脊髄空洞の1/3に合併するとされます。側弯は比較的多い疾患で、
多くは整形外科的疾患ですが、その中に、キアリ奇形、脊髄空洞症、二分脊椎など、
脳神経外科的疾患が紛れていますので、注意が必要です。
1) キアリ奇形2型:
キアリ奇形2型は脊髄髄膜瘤の95%以上の症例で画像上確認できるものの、
臨床症状を呈する割合は10-30%と言われます。症状で重要となるのが下位脳神経障害や
延髄機能障害による嚥下障害と呼吸障害です。
特に重要な障害が呼吸障害で、発症すると死亡率が上昇することから適切な呼吸管理が
必要になります。呼吸障害には、①上気道閉塞性の呼吸障害、②睡眠時呼吸障害、
③痛みや啼泣に引き続くチアノーゼを伴う息止め発作などがあります。
2016年に国立成育医療センターから、脊髄髄膜瘤症例の24%に呼吸障害を認めたと報告されています。
また、発症時期は2ヶ月までが多いとされています。
3.検査・診断
MRI検査がもっとも重要で、小脳の一部分が頸椎の脊柱管内に落ち込んだ所見を確認することで、
キアリ奇形の診断が確定します。また脊髄空洞症の有無とその範囲が確認できます。
CTやX線はMRIよりも骨の描出に優れているので、頭蓋骨の形成異常、
側弯など脊椎の変形を調べるため行われます。
キアリ奇形 2 型では、合併する水頭症、脊髄髄膜瘤の評価もあわせて行います。
◆ 医療者向け ◆
MRIの矢状断にて、大孔から下垂している小脳扁桃先端までの距離を測定し、
3mmまでは正常、3-5mmを境界領域、5mm以上を異常と判断します。
下垂する距離が大きいほど症状を呈する可能性が高くなり、12mmを超えると全例で神経症状
を呈するとの報告があります。
嚥下障害の検査としては、嚥下造影検査などがあります。
呼吸器障害の検査としては、終夜パルスオキシメトリ検査、ポリソムノグラフィー検査などがあります。
終夜パルスオキシメトリ検査で睡眠時に酸素飽和度が低下するかどうかの確認を行い、
ポリソムノグラフィー検査で睡眠自己呼吸障害の原因(閉塞性・中枢性・混合性)を分類します。
中枢性であればキアリ奇形による延髄圧迫が原因である可能性が高く、大後頭孔減圧術を考慮します。
キアリ奇形2型は多くの場合水頭症を伴い、シャント術が施行されています。
シャント機能不全によって呼吸器障害や嚥下障害が出現している可能性もありますし、
シャントバルブ圧設定が高い、あるいは、便秘による腹圧上昇によってアンダードレナージ状態となっている可能性もあります。
まずはシャントバルブの触診、頭部画像撮影を行って、シャント機能が問題ないかを確認する必要があります。
また、脊髄髄膜瘤修復術後の再繋留症候群によって、脊髄空洞症が発生している可能性もあります。
全脊髄MRIを撮影して脊髄にも問題がないかを確認する必要があります。
4.治療
1) キアリ奇形1型:
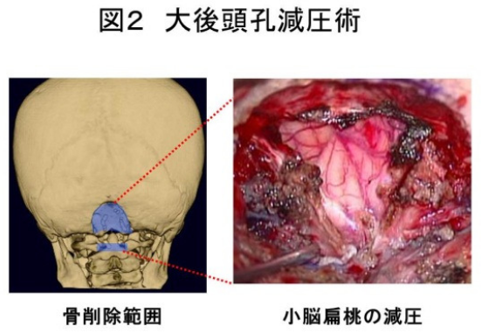
治療の目的は大孔部の小脳・脳幹圧迫、またその周囲の髄液循環障害を解除することです。
外科的治療が必要になります。
基本的には大後頭孔減圧術(骨を外す)および 第1頚椎(C1)椎弓切除術に加えて、
硬膜を拡げて脳の入っているスペースをより広く作ります(硬膜形成術)。
2) キアリ奇形2型:
まず合併する脊髄髄膜瘤の修復術と水頭症に対する治療が優先されます。
これらの治療にもかかわらず症状が出現した場合には、キアリ奇形に対する減圧術が必要になります。
大後頭孔から小脳が下垂している頚椎部分まで、十分な後方減圧を行います。
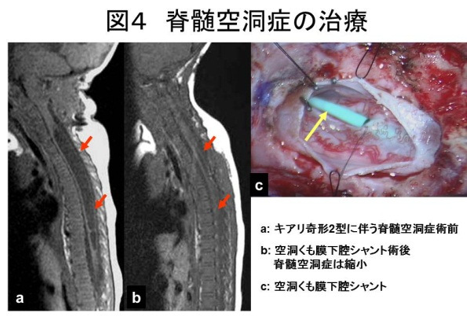
脊髄空洞症に対しては、上記のごとく、原因となっているキアリ奇形の治療を優先させることが一般的です。
ただし、キアリ奇形の治療を行っても、脊髄空洞症に改善が見られない場合には空洞-くも膜下腔短絡術(S-S シャント)
などの手術を行います。
◆ 医療者向け ◆
治療適応:
脊髄空洞症を伴わず、無症状であれば経過観察で問題ないと考えられています。
ただ、強い神経症状が出現してしまうと、その後に外科的治療を行っても症状が残存することがあります。
一見無症状に思えても、画像上強い圧迫がある場合は積極的に治療するべきという意見もあります。
キアリ奇形の治療は、1型でも2型でも基本的には骨を削除して圧迫を解除するという方法になります。
大後頭孔減圧術+ C1椎弓切除術が基本になりますが、必要に応じて術式を追加します。
| ① |
C2椎弓以下の拡大:小脳扁桃がC2レベル以下まで下垂して圧迫していたら、
同部の拡大が必要になります。 少しの拡大でいい場合は、C2椎弓の上半分の骨削除、 C2椎弓の腹側の骨削除を行います。大きく拡大する必要がある場合は、 C2椎弓以下の椎弓削除が必要ですが、C2椎弓以下の骨削除は骨安定性に問題が生じる可能性があります。 必要な場合には,拡大した状態で椎弓形成術を行うのが望ましいでしょう。 |
| ② |
硬膜形成:骨削除のみでも硬膜が自然に広がって圧迫が解除されることが期待できますが、
圧迫が強い場合は硬膜形成を行います。 後頭蓋窩の尾側部から椎弓切開を行った部分まで、硬膜を切開し、生体膜(骨膜や筋膜)や 人工硬膜を用いて拡大します。人工硬膜を用いた場合は,感染や髄液漏に注意が必要です。 |
その他、小脳扁桃切除などの術式があります。
小脳扁桃を切除してもそれ自体で症状が出ることはありませんが、癒着による髄液循環を悪化させるリスクがあり、 積極的には行われていません。
また、水頭症や狭頭症(頭蓋骨縫合早期癒合症)に合併するキアリ奇形は、 原疾患の治療によって改善する可能性があります。未治療の水頭症であれば、 VPシャントを、VPシャントが施行されている場合はシャント不全になっていないかどうかチェックが必要です。
5.予後
キアリ奇形1型の 80-90%は手術により症状が改善し予後良好とされています。
キアリ奇形2型で症状が出ている場合には、約1/3は永続的な神経脱落症状を伴い、
約 15%は3歳までに死亡することがあるといわれています。
特に年少期に症候性となった場合の予後は不良です。
脊髄髄膜瘤のお子さんでは、キアリ奇形2型による症候を早期にとらえて準緊急的な対応
を要することがあります。
◆ 医療者向け ◆
国立成育医療センターからの報告によると、呼吸障害のうち息止め発作は全例で自然軽快したが、
気道閉塞と睡眠時呼吸障害の改善は半数にとどまったとのことでした。
呼吸障害が改善しなかった場合は、在宅酸素療法のみで管理できる場合もありますが、
重度の上記気道閉塞がある場合には気管切開術が必要になります。
また、睡眠時呼吸障害がある場合には、在宅人工呼吸器管理が必要になります。
手術によって充分な減圧ができていなかった場合は、脊髄空洞症が再発し、症状が再発します。
その場合、圧迫の原因となっている部分の拡大減圧を行います。
手術時に小脳扁桃切除を行っていたり、硬膜形成時にくも膜下の損傷があったりして、
くも膜下腔に強い癒着が生じていると考えられる場合は、脊髄空洞の改善を目指し、
空洞-くも膜下腔短絡術(S-S シャント)などの手術を行います。
【参考文献】
- 水口 浩一, 師田 信人, 久保田 雅也:脊髄髄膜瘤におけるキアリ奇形Ⅱ型と呼吸合併症に関する検討. 脳と発達 48 (1): 25-28, 2016





