都道府県の医療計画:病院小児科あたりの小児科医師数が少ない地域は重点化に積極的である
江原朗
要旨 各都道府県の医療計画における小児医療の重点化の進捗状況を検討した. 平成20年11月20日現在,18の道県で重点化を行う病院の具体名が示されているが,他の29の都府県では重点化施設が示されていなかった.また,重点化施設の具体名を示した道県の病院小児科あたりの小児科医師数は,2.08人と施設名の提示のなかった29都府県の2.57人を下回っていた. 地域医療の崩壊を懸念した自治体は重点化を推進しているものと思われる.
平成17年12月,厚生労働省・文部科学省・総務省連名で小児科の集約化・重 点化を推進する通達が出された1).また,平成19年7月,厚生労働省は都道府県に対し,小児医療(小児救急医療を含む.)の確保に必要な事業を平成20年4月からの医療計画に盛り込むことを求めた2).そこで,小児医療の重点化について各都道府県がどこまで具体策を示すことができたのか比較検討することにした.
1.18の道県が小児科の重点化を行う施設名を提示した
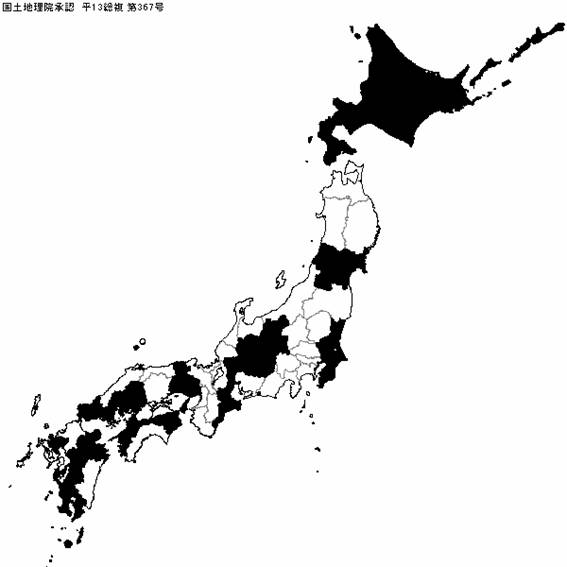
平成20年11月21日現在,小児救急医療を24時間365日提供する小児救急拠点病院3)や重点化施設の具体名を18の道県が示していた(図1,北海道,宮城県,山形県,茨城県,千葉県,長野県,岐阜県,三重県,兵庫県,広島県,山口県,徳島県,愛媛県,佐賀県,熊本県,大分県,鹿児島県,沖縄県).

図1 重点化施設・小児救急拠点病院の施設名の提示を行った18道県
(沖縄県をふくむ,Mapmap6で作製)
しかし,他の29都府県は,重点化をうたわずに2次医療圏,3次医療圏における医療機関名を単に列挙するにとどまるか,具体名の提示を行っていなかった. さらに,18の道県の医療計画における重点化施設数,小児救急拠点病院数および小児医療に関する圏域数(2次医療圏や小児医療圏など)を示す(表).
表 施設名を提示した18道県の重点化施設・小児救急拠点病院数
(平成20年11月21日現在)
|
道県 |
名称 |
提示 施設数 |
小児医療に 関する圏域 |
施設/圏域 |
|
北海道 |
重点化病院 |
21 |
21 |
1.00 |
|
宮城 |
地域小児科センター |
4 |
7 |
0.57 |
|
山形 |
地域小児医療センター (入院を要する小児救急医療) |
7 |
4 |
1.75 |
|
茨城 |
地域小児救急センター, 小児救急中核病院 |
7 |
3 |
2.33 |
|
千葉 |
地域小児科センター, 小児救急拠点病院 |
12 |
9 |
1.33 |
|
長野 |
連携強化病院 |
8 |
10 |
0.80 |
|
岐阜 |
小児救急拠点病院 |
2 |
5 |
0.40 |
|
三重 |
地域小児救急医療センター, 小児救急拠点病院 |
4 |
4 |
1.00 |
|
兵庫 |
地域小児医療センター |
9 |
8 |
1.13 |
|
広島 |
小児救急拠点病院 |
3 |
7 |
0.43 |
|
山口 |
連携強化病院 |
6 |
8 |
0.75 |
|
徳島 |
小児救急拠点病院 |
1 |
3 |
0.33 |
|
愛媛 |
連携強化病院 |
5 |
4 |
1.25 |
|
佐賀 |
地域小児医療センター |
6 |
5 |
1.20 |
|
熊本 |
小児救急拠点病院 |
3 |
11 |
0.27 |
|
大分 |
地域小児科センター |
8 |
6 |
1.33 |
|
鹿児島 |
地域拠点病院 |
8 |
9 |
0.88 |
|
沖縄 |
小児救急病院 (うち,地域小児科センター(NICU型)) |
18 (5) |
5 |
3.60 (1.00) |
・宮城県:10二次医療圏であるが,小児医療提供体制のイメージは7地域
・茨城県:小児救急中核病院は2次・3次救急を担当
・大分県:医療計画本文中では5施設,図では8施設を提示
・沖縄県:小児救急病院18か所,うち地域小児科センター(NICU型)5か所
小児医療に関する圏域あたりの重点化施設・小児救急拠点病院の数は,0.27から3.60とばらつきが大きかった.
2.病院小児科あたりの小児科医師数が少ない道県において小児救急拠点病院・重点化施設の名称提示がなされている
小児救急拠点病院・重点化対象施設の名称を提示した18道県における病院小児科の小児科医師数(主たる診療科が小児科であり,病院に従事する医師の数)は,平成17年医療施設調査4),平成18年医師歯科医師調査5)を用いると平均2.08人となる.一方,重点化施設や小児救急拠点病院の提示のない29都府県の病院小児科あたりの小児科医師数は平均2.57人である.両者の間には,有意な差異を認めた(P<0.05,Mann-WhitneyのU検定)(図2).
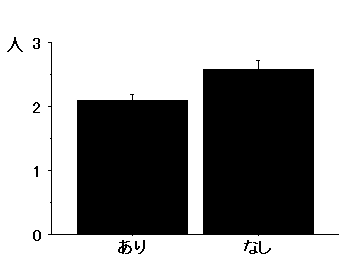
図2 各都道府県における重点化施設・小児救急拠点病院の提示の有無と病院小児科あたりの小児科医師数
(両群の間に有意差あり,P<0.05, Mann-WhitneyのU検定)
病院小児科あたりの小児科医師数が少ない道県では,重点化が率先して行われていると考えられる.
3.病院小児科あたりの小児科医師数は全国平均で2.61人であり,終日の救急応需は無理である
24時間365日の救急応需を行うならば, 168時間(週7日)÷2.61人(病院小児科当たりの医師数の全国平均値)=64.6(時間/人) と週平均64.6時間の勤務が必要となる.この条件下では,月あたりの時間外勤務は平均104.6時間に達する.過労死の認定基準が月80時間以上の時間外労働6)とされているので,この値を大きく上回ることになる.このままでは医師の疲弊は避けられないと思われる.しかし,重点化を行って病院あたりの小児科医師数を増やせば,24時間365日の小児救急医療体制を維持することは可能である. 病院小児科あたりの医師数が全国平均を大きく下回る自治体では,医療提供体制の崩壊を阻止するため,重点化施設をいち早く提示したものと思われる.「小児科医師が少ない自治体では重点化は不可能である」との声も聞かれるが,現実は逆である.重点化を行わなければ,現場が疲弊して医療体制は崩壊する.受診の利便性が若干低下しても,広域圏に24時間365日診療を行う拠点施設を1か所確保するほうが賢明ではないだろうか.
文献
1)小児科・産科における医療資源の重点化・集約化について.医政発第1222007号,雇児発大1222007号,総財経第422号,17文化高第642号.平成17年12月22日.厚生労働省医政局長,厚生労働省雇用均等・児童家庭局長,総務省自治財政局長,文部科学省高等教育局長.
2)医療計画について,医政発第07200003号.平成19年7月20日,厚生労働省医政局長.
3)厚生労働省.事業評価書(事前),小児救急拠点病院運営事業. http://www.mhlw.go.jp/wp/seisaku/jigyou/jizen/dl/isei8.pdf
4)厚生労働省統計情報部.平成17年医療施設調査.
5)厚生労働省統計情報部.平成18年医師歯科医師薬剤師調査.
6)脳血管疾患及び虚血性心疾患等(負傷に起因するものを除く.)の認定基準について.基発第1063号,平成13年12月12日,厚生労働省労働基準局長. http://wwwhourei.mhlw.go.jp/cgi-bin/t_docframe.cgi?MODE=tsuchi&DMODE=CONTENTS&SMODE=NORMAL&KEYWORD=&EFSNO=6258
なお,各都道府県の医療計画へのリンクは, http://pediatrics.news.coocan.jp/iryokeikaku2.htm で示しております.