二次医療圏の中心都市からの距離と小児の死亡率に関する検討ー北海道を例としてー
江原朗
コアラメディカルリサーチ
キーワード:小児救急、集約化、死亡率、距離、二次医療圏
Mortality rate of children and distance from a central city in each of 21 secondary-medical-care areas of Hokkaido Prefecture
Akira Ehara
Koala Medical Research
論文要旨
北海道では、二次医療圏(入院医療がほぼ完結する地域で保健所の管轄地域にほぼ一致する)の中心都市(小児科医が最も多く働いている市町村)に小児科医の85%が集中している。そこで、全国で小児科が集約化された場合に予後がどう変わるか推定するため、各市町村における小児の死亡率と中心都市からの距離との関係を解析した。
中心都市からの距離と小児の死亡率との間にはほとんど相関関係がなく、両者の相関係数は15歳未満を対象とした場合0.003、5歳未満を対象とした場合0.008と低いものであった。
集約化が行われると、受診の際の移動距離は延長する。しかし、それにより小児の予後が悪化するとは現時点ではいえない 。
Summary
In order to study the effect of concentration of pediatric emergency center, the relationship between mortality rate of children and distance from a central city in each secondary-medical-care area of Hokkaido Prefecture was analyzed.
Mortality rate does not increase by the increase in distance. In almost all part of Japan, concentration of pediatric facilities is discussed. However, the prognosis of sick children will not be worse after the regionalization.
平成17年12月、厚生労働省、総務省、文部科学省は、小児科医療の適切な提供を行うために、集約化・重点化を推進するよう都道府県に対して通達を出している[1]。また、日本小児科学会も、二次医療圏(入院医療がほぼ完結する地域で保健所の管轄地域にほぼ一致する)を単位として地域小児科センターを整備し、集約化・重点化した上で、24時間365日体制の小児医療を提供しようと提言している[2]。
北海道では小児科医(主たる診療科が小児科である医師)の85%が二次医療圏の中心都市(小児科医が最も多い市町村)に勤務している[3]。したがって、重篤な小児患者のほとんどは、二次医療圏の中心都市に存在する中核病院で行われていると思われる。そこで、中心都市からの距離に応じて小児の死亡率が悪化するのか、検討することにした。
方法
各市町村の死亡数は、平成17年北海道保健統計年報[4]を、各市町村の小児人口は、平成17年国勢調査[5]を用いた。なお、死亡数は患者の住居地で算定しており、死亡した医療施設の所在地ではない。また、各市町村の小児科医数(主たる診療科が小児科である医師)の数は、平成16年医師歯科医師薬剤師調査[3]によった。二次医療圏の中心都市(小児科医が最も多い市町村)から周辺の市町村までの距離は、各市町村の役所・役場間の自動車で到達できる最短距離とし、ゼンリン社のソフトウェア「ゼンリン電子地図帳Z[zi:]Professional5」を用いて計測した。
結果
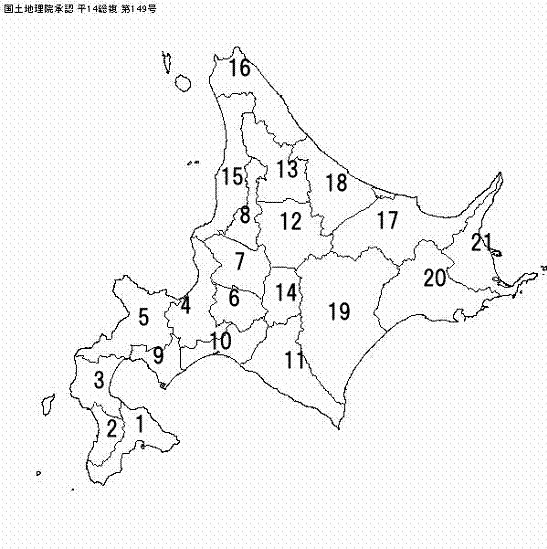
北海道の21二次医療圏(図1)と各二次医療圏の中心都市における小児科医(主たる診療科が小児科である医師)の集中度を示す(表1)。
図1 北海道の二次医療圏地図
(1:南渡島、2:南檜山、3:北渡島檜山、4:札幌、5:後志、6:南空知、
7:中空知、8:北空知、9:西胆振、10:東胆振、11:日高、12:上川中部、
13:上川北部、14:富良野、15:留萌、16:宗谷、17:北網、18:遠紋、
19:十勝、20:釧路、21:根室)

表1 各二次医療圏における小児科医(主たる診療科が小児科である医師)が中心都市(小児科医が最も多く存在する市町村)に集中する割合
|
医療圏 |
中心都市 |
二次医療圏 小児科医数 |
中心都市 小児科医数 |
中心都市への 集中度 |
|
南渡島 |
函館市 |
48 |
43 |
90% |
|
南檜山 |
江差町 |
1 |
1 |
100% |
|
北渡島檜山 |
八雲町 |
7 |
6 |
86% |
|
札幌 |
札幌市 |
269 |
237 |
88% |
|
後志 |
小樽市 |
29 |
24 |
83% |
|
南空知 |
岩見沢市 |
13 |
7 |
54% |
|
中空知 |
滝川市 |
9 |
5 |
56% |
|
北空知 |
深川市 |
5 |
5 |
100% |
|
西胆振 |
室蘭市 |
19 |
13 |
68% |
|
東胆振 |
苫小牧市 |
20 |
18 |
90% |
|
日高 |
浦河町 |
4 |
2 |
50% |
|
上川中部 |
旭川市 |
75 |
75 |
100% |
|
上川北部 |
名寄市 |
7 |
4 |
57% |
|
富良野 |
富良野市 |
4 |
4 |
100% |
|
留萌 |
留萌市 |
2 |
2 |
100% |
|
宗谷 |
稚内市 |
5 |
4 |
80% |
|
北網 |
北見市 |
19 |
12 |
63% |
|
遠紋 |
遠軽町、紋別市 |
8 |
4 |
50% |
|
十勝 |
帯広市 |
27 |
19 |
70% |
|
釧路 |
釧路市 |
21 |
21 |
100% |
|
根室 |
中標津町 |
6 |
3 |
50% |
|
合計 |
|
598 |
509 |
85% |
遠紋二次医療圏は紋別市に4人、遠軽町の4人の小児科医が存在
中心都市への集中度は、21二次医療圏でばらつきがあったが、最低50%、最高100%で、北海道全域では85%であった。
21医療圏の中心都市から各市町村までの距離と各市町村の15歳未満の死亡率(15歳未満の死亡数/15歳未満人口10万)の撒布図を図2に示す。
図2 各市町村の15歳未満の年齢階級別死亡率(人口10万対)と二次医療圏の中心都市(小児科医が最も多い市町村)からの距離(相関係数0.003)
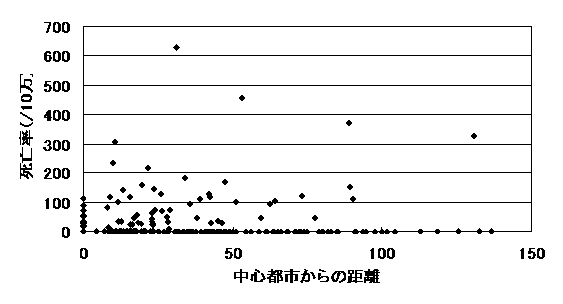
距離と15歳未満の死亡率との間の相関係数は0.003にすぎなかった。
同様に、21二次医療圏の中心都市から各市町村までの距離と各市町村の5歳未満の死亡率(5歳未満の死亡数/5歳未満人口10万)の撒布図を図3に示す。距離と5歳未満との間の相関係数は、0.008にすぎなかった。
図3 各市町村の5歳未満年齢階級別死亡率(人口10万対)と二次医療圏の中心都市(小児科医が最も多い市町村)からの距離(相関係数0.008)
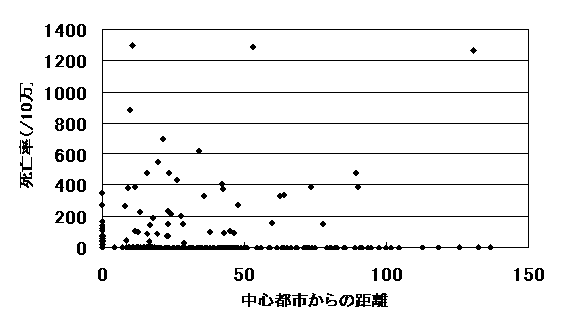
なお、各市町村の小児科医数(主たる診療科が小児科である医師の数)と死亡率との間の相関係数は15歳未満では0.006、5歳未満では0.007であった。
考察
平成17年12月に厚生労働省、総務省、文部科学省は連名で産科・小児科の集約化・重点化を行うよう通達を出し[1]、多くの都道府県は集約化に向けて医療対策協議会を立ち上げている。しかし、重点化病院から遠く離れた子どもたちの生命予後どう変化するかは検討されてはいない。
北海道は広域ではあるが、小児科医等の専門医は二次医療圏の中核都市に局在する傾向が高い。今回の検討でも、北海道の小児科医591名のうち、503名(85%)の医師が二次医療圏の中心都市に在住している[3]。したがって、北海道の中心都市と各市町村との距離とその市町村における小児の死亡率との相関を検討すれば、全国で病院小児科の集約化・重点化が行われた場合に、小児の生命予後がどう変化するかを類推することができる。
北海道の二次医療圏の解析では、中心都市との距離と小児の死亡率(15歳未満、5歳未満ともに)との間の相関係数がほぼ0に等しく、距離の遠近が小児の死亡率にほとんど影響を与えていない。したがって、面積からいえば北海道よりも狭い本州、四国、九州地区の二次医療圏[6]においても、集約化により重篤な小児患者の生命予後が悪化するとは考えにくい。
搬送時間が延長すれば救命率が下がるはずであるのに、距離の遠近がどうして死亡率の悪化につながらないのだろうか。
まず、小児の人口に占める不慮の事故死の割合が低いために、市町村ごとの死亡率のばらつきが大きくなった可能性がある。全国では、5347人の小児(15歳未満)が1年間で死亡している(平成17年、表2)[7]。小児人口の3276人に1人(10万あたり30.5人)が命を落とした計算になる。しかし、死因の上位3位中、迅速な医療機関への搬送により救命が期待されるものは、不慮の事故だけである。0-14歳の不慮の事故のよる死亡が年間790人(小児人口の22178人に1人:10万あたり4.5人)と全死亡に占める比率が小さいために、各市町村の死亡率に大きなばらつきが生じて距離と死亡率の相関が認められなかった可能性がある。さらに、さまざまな交絡因子の検討がなされていないために距離と死亡率との関連が浮き彫りになっていない可能性もある。
今回の検討では、二次医療圏の中心都市と各市町村との距離によって小児の死亡率が変化することはいえなかった。したがって、二次医療圏で24時間365日の小児救急を行う施設を1か所に集約したとしても圏域内の小児の死亡率が上がる可能性があるとはいえない。
集約化においては、地域の利便性の問題は残るものの、患者の予後に大きな影響は与えないようである。
参考文献
1) 厚生労働省医政局長,厚生労働省雇用均等・児童家庭局長,総務省自治財政局長,文部科学省高等教育局長.小児科・産科における医療資源の重点化・集約化について.医政発第1222007号,雇児発大1222007号,総財経第422号,17文化高第642号.平成17年12月22日.
2) 日本小児科学会小児医療政策室,小児医療改革・救急プロジェクトチーム .小児医療・小児救急・新生児医療提供体制の改革ビジョン.http://jpsmodel.umin.jp/
3) 厚生労働省:医師歯科医師薬剤師調査。 平成16年。第5表 医療施設従事医師数、診療科名(主たる)・従業地による二次医療圏・市区町村別。http://wwwdbtk.mhlw.go.jp/toukei/data/180/2004/toukeihyou/0005182/t0112187/E50001_001.html
4) 北海道。平成17年北海道保健統計年報。http://www.pref.hokkaido.lg.jp/NR/rdonlyres/20044029-1985-444B-9AB0-BA0A2C2866AE/996618/tt029.xls
5) 総務省統計局:平成17年国勢調査。都道府県・市区町村別統計表(一覧表)。http://www.stat.go.jp/data/kokusei/2005/ichiran/zuhyou/001.xls
6) 田久浩志.統計学的解析に関する研究.主任研究者田中哲郎.二次医療圏毎の小児救急医療体制の現状等の評価に関する基礎的研究,平成13年度厚生科学研究.http://www.mhlw.go.jp/topics/2002/07/dl/tp0719-2j.pdf
7) 厚生労働省統計情報部.人口動態統計.平成17年.http://wwwdbtk.mhlw.go.jp/toukei/data/010/2005/toukeihyou/0005667/t0126422/MC150000_001.htmlおよびhttp://wwwdbtk.mhlw.go.jp/toukei/data/010/2005/toukeihyou/0005654/t0125443/MC170000_001.html