北海道大学大学院医学研究科予防医学講座公衆衛生学分野 客員研究員
江原朗(えはらあきら)
キーワード:医師不足,外国人医師,医師数
(要旨) 医師不足が社会問題化している.医学部医学科の入学定員を増やす動きはあるが,養成期間が長いため,実際に入学定員増の効果が現れるには,約10年の月日を要する.一方,アメリカやイギリスをはじめとして,医師不足を外国人医師の導入で解決する国も存在する.そこで,日本における医師不足を外国人医師の導入で解決することができるのか検討することにした. 日本における勤務医の給与水準は,英米よりも低く,労働時間はこれらの国々よりも長い.言語の壁もあり,日本の医療現場が外国人医師にとって魅力ある職場とはなりえない.日本における医師不足の解決策として,外国人医師の導入は非現実的である.
1.はじめに
2005年の「病院小児科医の将来需要について」(日本小児科学会)によれば,継続性のある医療体制を構築するのに1,000〜2,000名程度の医師の増員が必要である[1].一方,医師総数にしめる小児科医(主たる診療科が小児科である医師)の比率は,ここ10年間は5〜6%前後で大きな変化がない[2].したがって,小児科医を増やすには,医師総数の増加が不可欠である.たしかに,医学部医学科の入学定員を増やす動きはあるが[3],医療現場でマンパワーの増加が見込めるのは,入学者数の増員後約10年後となる.
一方,アメリカやイギリスをはじめとする諸外国では,医師不足を外国人医師の導入で解決しようとする国もある.日本も外国人医師により医師不足を解決することができるのか検討することにした.
2.英米においては外国で教育を受けた医師が医師総数の3割を超える
2009年のOECD Health Data[4]によると,日本の人口1,000人(全年齢層)あたりの医師数は2.09人である.一方,アメリカ2.43人,イギリス2.48人,フランス4.16人,ドイツ3.50人である.日本は先進諸国と比べて,人口あたりの医師数は少ない.
表1 OECD加盟主要国における人口1,000人あたりの診療を行う医師数
|
|
医師数 |
年 |
|
オーストラリア |
3.47 |
2006 |
|
カナダ |
2.37 |
2007 |
|
フランス |
4.16 |
2006 |
|
ドイツ |
3.50 |
2007 |
|
イタリア |
3.65 |
2007 |
|
日本 |
2.09 |
2006 |
|
イギリス |
2.48 |
2007 |
|
アメリカ |
2.43 |
2007 |
|
韓国 |
1.74 |
2007 |
|
メキシコ |
1.96 |
2007 |
|
スペイン |
3.65 |
2007 |
|
トルコ |
1.51 |
2007 |
出典 OECD.OECD Health Data,2009.
・全年齢層の人口に対する医師の総数である
しかし,2009年に,「医療」の資格で日本に在留している医療者(医師およびその他の医療職,特別永住者を除く)は,146人(医師の0.05%)にすぎない[5].
表2 外国で教育を受けた医師の比率(OECD加盟主要国)
|
国名 |
診療を行う 医師数 |
外国で教育を 受けた医師数 |
外国で教育を 受けた医師の比率 |
年 |
|
オーストラリア |
58,167 |
16,357 |
28.1% |
2006年 |
|
カナダ |
71,805 |
14,051 |
19.6% |
2007年 |
|
フランス |
208,249 |
6,455 |
3.1% |
2007年 |
|
ドイツ |
288,182 |
2007年 |
||
|
イタリア |
214,956 |
176 |
0.1% |
2007年 |
|
日本 |
266,431 |
146* |
0.05%* |
2006年 |
|
イギリス |
151,070 |
47,407 |
31.4% |
2007年 |
|
アメリカ |
732,234 |
243,457 |
33.2% |
2007年 |
出典 OECD.OECD Health Data,2009,OECD,Paris.
法務省入国管理局.2006(平成18)年在留外国人統計
*日本における在留外国人統計で「医療」の資格を有する者(医師およびその他の資料職)を指す.なお,「特別永住者」は含まない.
医師不足を,外国人医師の招へいで補おうとする動きはほとんどない.一方,イギリスでは47,407人(医師の31.4%),アメリカでは243,457人(医師の33.4%)が外国の医学校で教育を受けた医師である[4].英米では,外国の医学校を卒業した医師が貴重な戦力となっている.
表3に外国人医師の出身国を示す[6].イギリスおよびアメリカでは,インド,パキスタンをはじめ,英語圏出身の医師が多く働いている.
表3 外国人医師の出身国比率
|
受け入れ国 |
1位 |
2位 |
3位 |
調査年 |
|
オーストラリア |
イギリス |
アジア |
ニュージーランド |
1998 |
|
39.0% |
28.0% |
12.0% |
||
|
オーストリア |
ドイツ |
イタリア |
|
2001 |
|
|
84.3% |
7.3% |
|
|
|
ベルギー |
オランダ |
イタリア |
イギリス |
2001 |
|
28.0% |
17.7% |
16.5% |
||
|
カナダ |
イギリス |
南アフリカ |
インド |
1998 |
|
|
32.0% |
9.7% |
9.6% |
|
|
デンマーク |
ノルウェー |
スペイン |
ドイツ |
2001 |
|
50.0% |
24.7% |
20.1% |
||
|
フランス |
欧州 |
北米 |
サハラ以南 |
2000 |
|
|
49.0% |
33.0% |
7.0% |
|
|
ドイツ |
EU非加盟 の欧州 |
欧州以外 |
EU域内 |
2000 |
|
37.0% |
35.5% |
27.5% |
||
|
アイルランド |
イギリス |
EU |
ドイツ |
2001 |
|
|
29.2% |
13.6% |
6.0% |
|
|
ノルウェー |
ドイツ |
スウェーデン |
デンマーク |
2001 |
|
32.7% |
19.9% |
15.8% |
||
|
スイス |
ドイツ |
ユーゴスラビア |
ベルギー |
2001 |
|
|
59.7% |
13.1% |
7.4% |
|
|
イギリス |
インド |
アイルランド |
南アフリカ |
2001 |
|
18.3% |
15.2% |
7.0% |
||
|
アメリカ |
インド |
パキスタン |
フィリピン |
2001 |
|
|
19.5% |
11.9% |
8.8% |
|
出典 OECD Health Working Papers No21,The Supply of Physician Services in OECD Countries, 2006.
3.外国人医師の受け入れと日本の制度
「出入国管理及び難民認定法第7条第1項第2号の基準を定める省令」[7]によれば,「医療」の資格で医師が在留許可を得る場合,「日本人が従事する場合に受ける報酬と同等額以上の報酬を受けて従事すること」が条件となる.十分な報酬が支払われれば,外国人医師を受け入れることは法的に問題ない.さらに,「外国医師又は外国歯科医師が行う臨床修練に係る医師法第17 条及び歯科医師法第17 条の特例等に関する法律」[8]では,外国人医師が日本の医師免許を取得せずに医療行為を行える条件を示している.厚生労働大臣が指定する病院において,臨床修練指導医の実地の指導監督のもとで行う診療は,日本の医師免許のない外国人医師にも開放されている.
4.外国人医師招へいの障害は何であるのか
法務省入国管理局の資料によれば[5],「医療」の資格により日本に在留する外国人医療者(医師およびその他の医療職,特別永住者を除く)の数は,毎年100〜200名で推移している.臨床修練制度の許可を得て,日本の医師免許を持たずに診療することができる外国人医師も毎年30〜90人程度にすぎない.外国人医師にとって日本の医療現場が魅力的な職場とはなりえないのであろうか.外国人医師の導入に関する問題点を示す.
1)言語の壁
表3に示したとおり,イギリスやアメリカは,英語圏の外国人医師を受け入れる傾向がある.同様に,他国においても同じ言語圏の外国人医師を多く受け入れている[6].英語圏のオーストラリアにおける外国人医師で最も多いのは,イギリス人である.また,ドイツ語圏のスイスやオーストリアで最も多い外国人医師は,ドイツ人である.
日本語を公用語とする国は日本以外にはない.したがって,外国人が日本で診療を行うためには,日本語を新たに習得する必要が生じる.この点,外国人医師の導入には言語の上で障壁が生じる.
2)欧米に比較して低い日本の勤務医給与
表4にOECD主要加盟国における一般医の報酬を示す[4].
表4 最近のOECD主要加盟国の医師報酬(購買力平価換算,一般医)
|
国 |
報酬(購買力平価換算,万円) |
収入/日本給与 |
年 |
|
|
勤務 |
自営 |
|||
|
オーストラリア |
872.6 |
0.75 |
2006 |
|
|
カナダ |
1,358.9 |
1.17 |
2006 |
|
|
フランス |
1,035.5 |
0.89 |
2006 |
|
|
ドイツ |
1,026.3 |
0.89 |
2006 |
|
|
日本 |
1,159.5 |
1.00 |
2008 |
|
|
イギリス |
1,959.5 |
1.69 |
2006 |
|
|
アメリカ |
1,565.7 |
1.35 |
2001 |
|
出典 OECD.OECD Health Data, 2009.
厚生労働省統計情報部.2008(平成20)年賃金構造基本統計調査
・各国の医師の診療は勤務医と自営と雇用形態が異なる
・金額の比較は,為替レートに物価水準を加味した購買力平価($1= 116.32円,2008年)を用いた.
各国の報酬は,為替レートに物価水準を加味した購買力平価(PPP,平成20年現在,$1=¥116.3[2]で示している.なお,オーストラリア,カナダ,イギリスは給与ではなく自営による報酬を示している.日本における勤務医給与[10](きまって支給する現金給与(月)額×12か月+年間賞与その他特別給与額)と比較して,アメリカにおける医師給与は1.35倍である(2001年値).一方,自営による報酬ではあるが,イギリスの医師の報酬は,日本の勤務医給与の1.69倍となる.雇用形態が異なるので,一概に比較はできないが,イギリスおよびアメリカに比べて,日本の勤務医給与は低いといえよう.
3)日本の勤務医の長時間労働
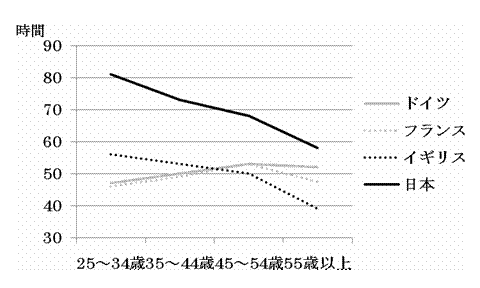
また,労働時間においても,イギリス,フランス,ドイツの医療職のそれは週40〜50時間であるのに対し[11],日本では,男性医師が週60〜80時間,女性医師が週50〜70時間とこれらの国々よりも労働時間が長い(図)[12].
図 医師の週労働時間の国際比較
(男性)

(女性)
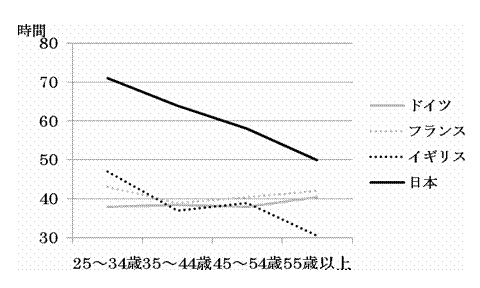
出典 厚生労働省医政局 医師の需給に関する検討会(第12回),2006年
Eurostat Labour Force Survey,2000年
・日本のグラフは該当年齢の中点の値,55歳以上は60歳値を示す
・欧州の調査は,医師,歯科医師,薬剤師,獣医師を対象職種としている
そればかりではない.アメリカと比較しても,同様である.アメリカにおける医師の労働時間は,2006〜2008年の平均で51.0時間/週であり[13],日本の勤務医の労働時間の長さが突出している.また,労働契約が遵守されているとも言い難い.率先して法律を順守すべき国公立病院において,労働基準法の違反が指摘され[14],時間外手当の支給がなされていないことが多く報じられている.
これらのことから,言語の壁ばかりではなく,イギリスやアメリカと比較して給与水準が低く,労働時間が長い日本の医療現場が,外国人医師から見て魅力的な労働市場であるとは考えにくい.
5.まとめ:外国人医師の導入で日本の医師不足を解決するのは非現実的である
外国人医師が日本において診療を行うこと自体は,法律上不可能ではない.しかし,アメリカやイギリスなど海外から医師を受け入れている国々と比べて,日本の医療現場は低賃金で長時間労働を余儀なくされる.外国人医師から見て魅力的とはいえない.
さらに,人口に対する医師数を2.09人/1,000人[4]からOECD諸国の平均レベルである3.00人/1000人まで医師数を増やすためには,約12万人(1.3億人×(3.00-2.09)人/1,000人)の医師の増員が必要である.しかし,医師数が日本よりも多い国は中国,アメリカ,インド,ロシア,ドイツの5か国しかない(表5)[15].
表5 医師数が10万人を超える国
|
国名 |
医師数 |
人口1000人あたり医師数 |
年 |
|
中国 |
1,364,000 |
1.06 |
2001 |
|
アメリカ |
730,801 |
2.56 |
2000 |
|
インド |
645,825 |
0.60 |
2005 |
|
ロシア |
609,043 |
4.25 |
2003 |
|
ドイツ |
277,885 |
3.37 |
2003 |
|
日本 |
251,889 |
1.98 |
2002 |
|
イタリア |
241,000 |
4.20 |
2004 |
|
フランス |
203,487 |
3.37 |
2004 |
|
ブラジル |
198,153 |
1.15 |
2000 |
|
メキシコ |
195,897 |
1.98 |
2000 |
|
ウクライナ |
143,202 |
2.95 |
2003 |
|
スペイン |
135,300 |
3.30 |
2003 |
|
イギリス |
133,641 |
2.30 |
1997 |
|
パキスタン |
116,298 |
0.74 |
2004 |
|
アルゼンチン |
108,800 |
3.01 |
1998 |
出典 WHO.World Health Report 2006, Geneva.
http://www.who.int/whr/2006/annex/06_annex4_en.pdf
特に,中国やインドには,それぞれ136万および64万人の医師がいるが,人口あたりの医師数は日本よりも少ない.もし,こうした国々から医師を招へいすれば,国際社会から非難をあびることは必至である.また,人口あたりの医師数が多い,アメリカ,ロシア,ドイツから医師を招へいすることも,言語の壁があるため簡単であるとはいえない.
地域における医師不足が社会問題化しているが,短期的な解決法として外国人医師を導入することは,日本では無理であると思われる.新たに医師の養成を行うには10年程度の年月が必要となる.したがって,今後10年間は,医師不足は解消しない.限りある医療資源をいかに有効活用するかがカギとなる.医療機関を重点化・集約化すること,不要不急の時間外受診を抑制することが今後さらに必要となるだろう.
継続性のある医療をどう構築するのか,国民を巻き込んだ議論が必要である.
ご助言をいただきました聖隷浜松病院 腫瘍放射線科崔秉哲先生に深謝いたします.
参考文献
1) 日本小児科学会.病院小児科医の将来需要について,2005年4月6日.
http://jpsmodel.umin.jp/DOC/demandofpediatricianinfuture.doc
2) 厚生労働省統計情報部.医師歯科医師薬剤師調査,平成8年〜20年.
3) 文部科学省高等教育局 医学部医学科入学定員の推移(2009年)
4) OECD.OECD Health Data, 2009.
5) 法務省入国管理局. 在留外国人統計,平成3〜平成21年
6) Simoens S, Hurst J. OECD Health Working Papers No21,The Supply of Physician Services in OECD Countries, 2006.
7) 出入国管理及び難民認定法第7条第1項第2号の基準を定める省令. (平成2年5月24日法務省令第16号,最近改正 平成19年8月24日法務省令第50号)
8) 外国医師又は外国歯科医師が行う臨床修練に係る医師法第17 条及び歯科医師法第17 条の特例等に関する法律. (昭和62年法律第29号)
9) 厚生労働省医政局.臨床修練外国医師許可数,昭和63年度〜平成20年度.
10) 厚生労働省統計情報部.平成20年賃金構造基本統計調査.
11) EUROSTAT. Eurostat Labour Force Survey,2000.
12) 厚生労働省医政局 医師の需給に関する検討会(第12回),2006年.
13) Staiger DO, Auerbach, DI,Buerhaus, PI. Trends in the Work Hours of Physicians in the United States. JAMA. 2010;303:747-753.
14) 江原朗.国立大学病院・公立病院は労働基準監督署からどのような是正勧告を受けたのか.日本小児科学会雑誌2009;113:1268-1270.
15) WHO.World Health Report 2006.