当院における慢性リンパ性白血病関連疾患
高の原中央病院
(臨床検査科)大井 智子,天野 ふく子,長谷川 章,三浦 教次
(血液内科)澤田 仁
【はじめに】
当院は病床数199床の中規模病院で、血液内科は平成13年1月に開設された。この2年間で慢性リンパ性白血病(CLL) 4例、原発性マクログロブリン血症(WM) 1例、splenic lymphoma with villous lymphocyte(SLVL) 1例、chronic NK lymphocytosis 1例、γδlymphocytosis 1例、計8例の慢性リンパ性白血病関連疾患(CLLs)を経験した。
CLLは欧米に多く、日本を含むアジア人には稀な疾患である。米国では全白血病に占めるCLLの割合は約30%とされ、白血病の中では最も多いが、日本では約3%であり、一般内科で診断されることはかなり少ない。多くは白血球の増加や分画異常、貧血、血小板減少、脾腫などを契機として診断されるが、長年他の疾患に伴った原因不明の異常とされている可能性がある。
当院で経験したCLLsおよびCLLとの鑑別が必要であった白血化悪性リンパ腫の症例について考察を加えた。
【症例1】
患者:70歳 女性
平成13年5月に肺癌にて手術を受けた際、好中球減少と血小板減少を指摘され、同年7月、当院血液内科に紹介となった。患者は以前より脾腫が認められ、数年前に血管造影を受けたが原因不明とされていた。
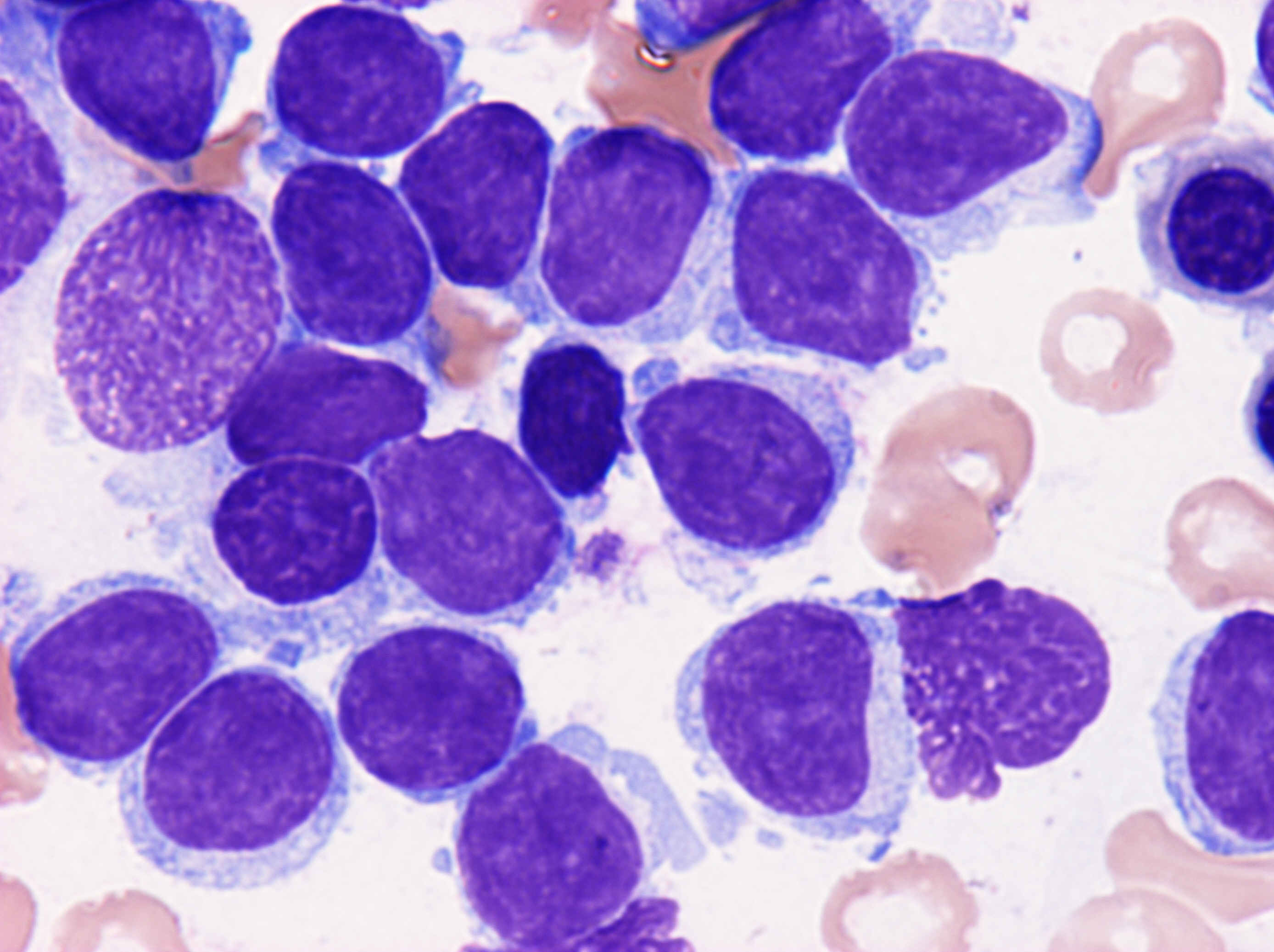
検査所見(表1):血液検査では、WBC 6310/μl、Neu 21%、Lym 71%、Hb 10.6g/dl、PLT 11.4×104/μlで、好中球と血小板の減少、リンパ球の増加が認められた。可溶性IL-2レセプターは高値を示した。末梢血の細胞表面マーカーはCD19、CD20、CD11c、HLA-DR陽性で、免疫グロブリン重鎖遺伝子再構成が認められた。血液像では、自然乾燥標本上、リンパ球はややN/C比大、両端に毛髪状突起が確認された(図1)。酒石酸抵抗性酸ホスファタ-ゼ(TRAP)は陰性であった。骨髄検査は、有核細胞数(NCC)2.0×104/μl、リンパ球53.6%。
診断:SLVL
考察:骨髄はdry tapではなく、また汎血球減少は強くないこと、CD25-、CD103-などにより当初、hairy cell leukemia Japanese variant(HCL-JV)も疑われたが、図1のような毛髪状突起のbipolar distributionが確認されたことからも、SLVLの診断に相当する。
【症例2】
患者:81歳 男性
糖尿病で当院内科にてfollowを受けていたが、白血球の増加とリンパ球数の増加が認められ、平成13年4月に血液内科へ紹介された。
検査所見(表2):WBC 14000/μl、Neu 40%、Lym 52%、Hb 15.3g/dl、PLT 17.9×104/μlで、リンパ球優位の白血球増加があり、血液像(図2)では、リンパ球の細胞質に粗大なアズ-ル顆粒が認められた。顆粒リンパ球数は4000/μlであった。末梢血の細胞表面マーカーはCD16、CD56、CD57陽性であった。T細胞レセプターβ遺伝子再構成は認められなかった。
診断:chronic NK lymphocytosis
考察:数年間持続したリンパ球増加や、大型の顆粒リンパ球の存在、表面マーカーがNK細胞の性格を示していることなどから、NK細胞性白血病が考えられた。しかしながら、EBウイルスのクローナリティは認められず、腫瘍性ではなく反応性の増加と考えられ、chronic NK lymphocytosisと診断された。
【症例3】
患者:69歳 男性
平成11年7月より循環器内科にてfollowを受けていたが、平成12年12月に高度の脾腫と、白血球増加、リンパ球増加が認められ、血液内科へ紹介となった。
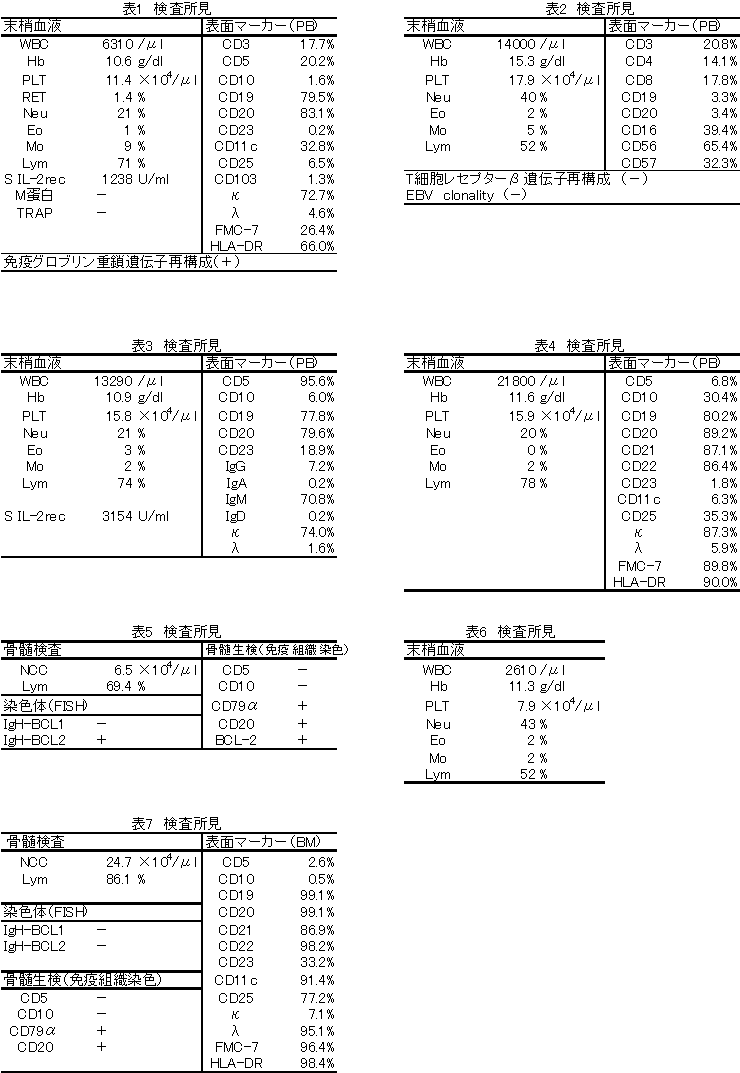
検査所見(表3):WBC 13290/μl、Neu 21%、Lym 74%、Hb 10.9g/dl、PLT 15.8×104/μlで、リンパ球の増加が認められた。血液像(図3)では、小型、N/C比大、核が濃縮したリンパ球が多数認められた。末梢血の細胞表面マーカーはCD5が高率に陽性を示し、CD19、CD20、IgM、κ陽性であった。骨髄検査では、NCC 16.0×104/μl、リンパ球46.3%で、小型リンパ球の増加が認められた。
診断:B-CLL
考察:末梢リンパ球の絶対的増加があり、高度脾腫、リンパ球の形態やCD5+などの結果からもB-CLLの典型例である。
【症例4】
患者:61歳 女性
関節リウマチと高血圧によりfollowを受けていたが、リンパ球優位の白血球の増加にて血液内科に紹介となった。
検査所見(表4・5):リンパ節腫脹はなく、肝脾腫は高度であった。WBC 21800/μl、Neu 20%、Lym 78%、Hb 11.6g/dl、PLT 15.9×104/μlで、リンパ球の増加が認められた。血液像では、N/C比大で核が濃縮した異常リンパ球(図4)や、核に切れ込みのある異常リンパ球(図5)を多数認めた。末梢血の細胞表面マーカーはCD5-、CD10+、CD19+、CD20+、CD21+、CD22+、κ+、FMC-7+、HLA-DR+を示した。骨髄のリンパ球は69.4%を占めており、その主体は小型で核に切れ込みのある異常リンパ球であった。骨髄の染色体FISH法でIgH-BCL2の融合シグナルが認められた。
診断:follicular lymphoma(白血化)
考察:この症例では、リンパ球の絶対数が増加していたことなどから、CLLも疑われたが、形態上、follicular lymphomaに特徴的な切れ込みのあるリンパ球を多数認めたこと、CD5陰性、骨髄の染色体FISH法でIgH-BCL2の融合シグナルが認められたことなどにより、follicular lymphomaの白血化と診断された。
【症例5】
患者:72歳 男性
以前から汎血球減少を指摘されており、前立腺癌で他院入院中に血液疾患の疑いにて、当院血液内科へ紹介となった。
検査所見(表6�・7):初診時、リンパ節腫脹はなく、脾腫は軽度であった。WBC 2610/μl、Neu 43%、Lym 52%、Hb 11.3g/dl、PLT 7.9×104/μlで、白血球減少、血小板減少が認められた。血液像(図6)。骨髄像では、細胞質はやや青染で、小型から中型の異常リンパ球が多数認められた(図7)。骨髄の染色体FISH法ではIgH-BCL1、IgH-BCL2の融合シグナルは認められず、細胞表面マーカーはCD5-、CD10-、CD19+、CD20+、CD21+、CD22+、CD11c+、CD25+、λ+、FCM-7+、HLA-DR+であった。免疫組織染色では、CD5-、CD10-、CD79α+、CD20+であった。
診断:marginal zone lymphoma(骨髄浸潤)
考察:この症例は、形態は一部CLL様であったが、リンパ球の絶対数が約1300/μlと少なく、CD5陰性であり、CLLは否定的と考えられた。また、follicular lymphomaも考えられたが、CD10陰性、 末梢血でcleaved cellは認められず、follicular lymphoma も否定的であり、marginal zone lymphoma (骨髄浸潤)と診断された。
【まとめ】
慢性リンパ性白血病群はわが国では稀な疾患であるが、当院2年間での全白血病39例中狭義のCLLは4例で、10%を占めていた。CLLは慢性に経過するため、検査室で臨床検査技師が白血球やリンパ球の数的異常・形態異常を見落とさないことがその診断に大きく関与する点で重要な疾患群である。

図1血液 図2血液
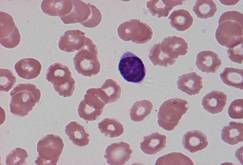
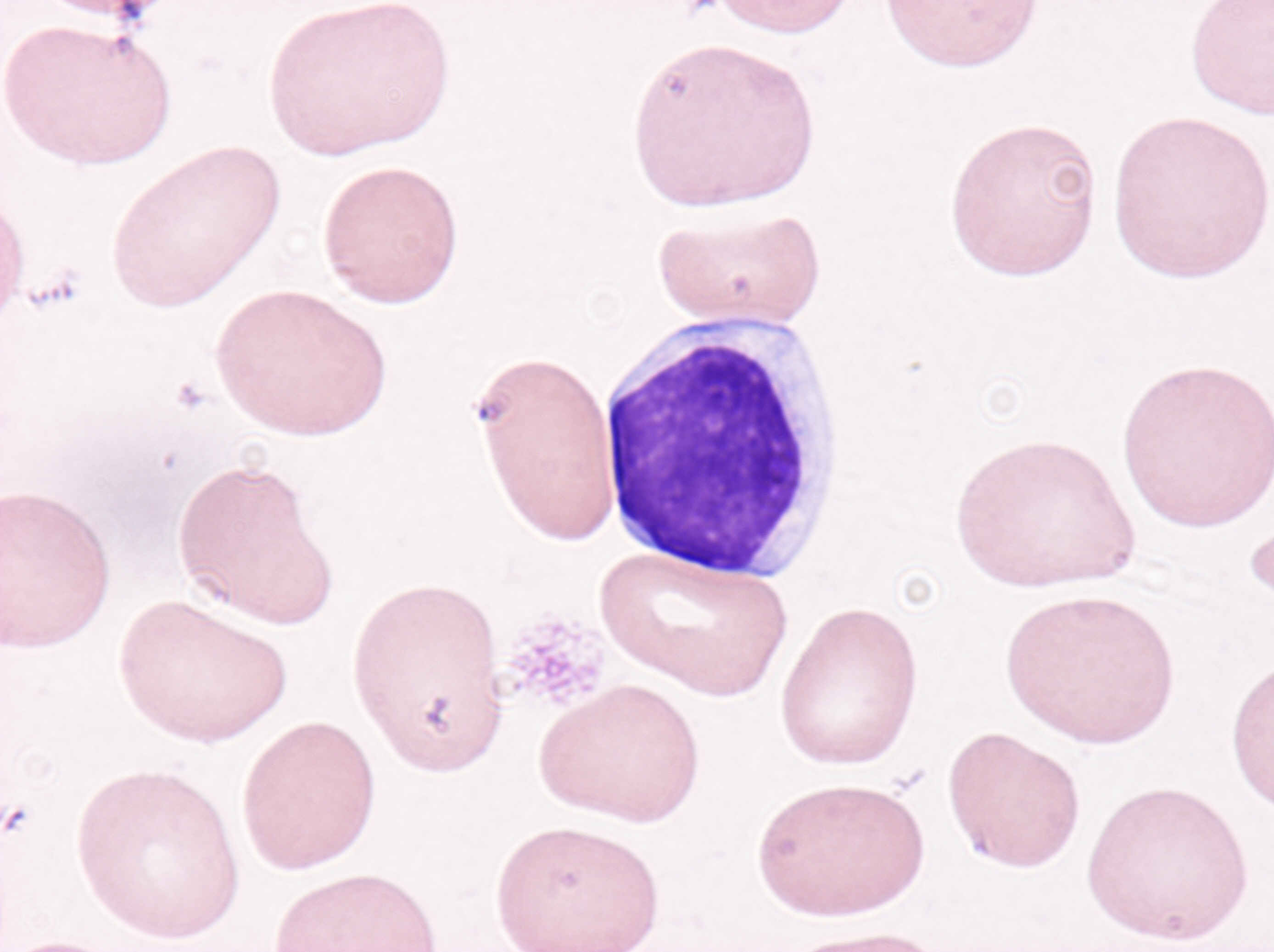
図3血液 図4血液
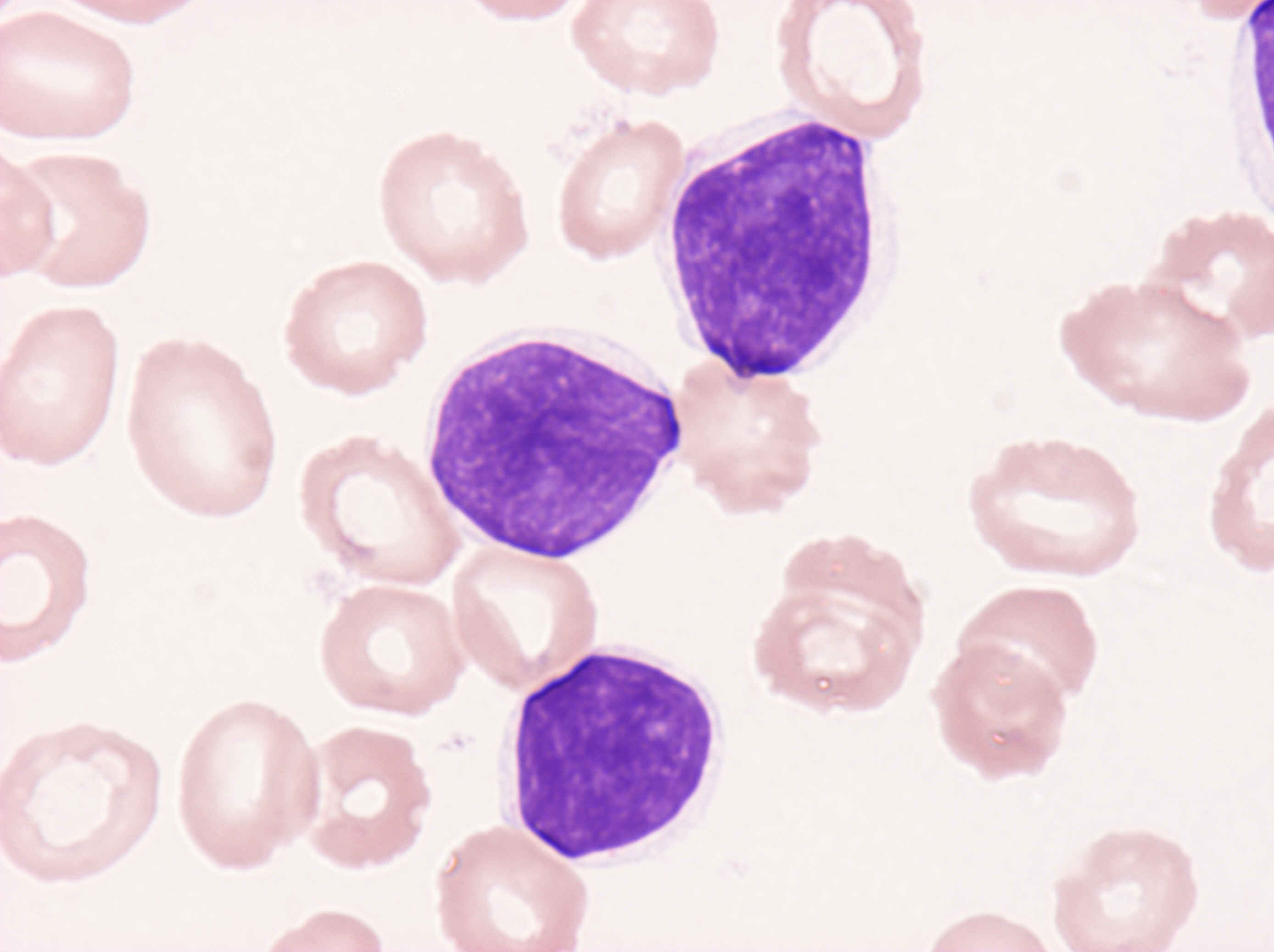
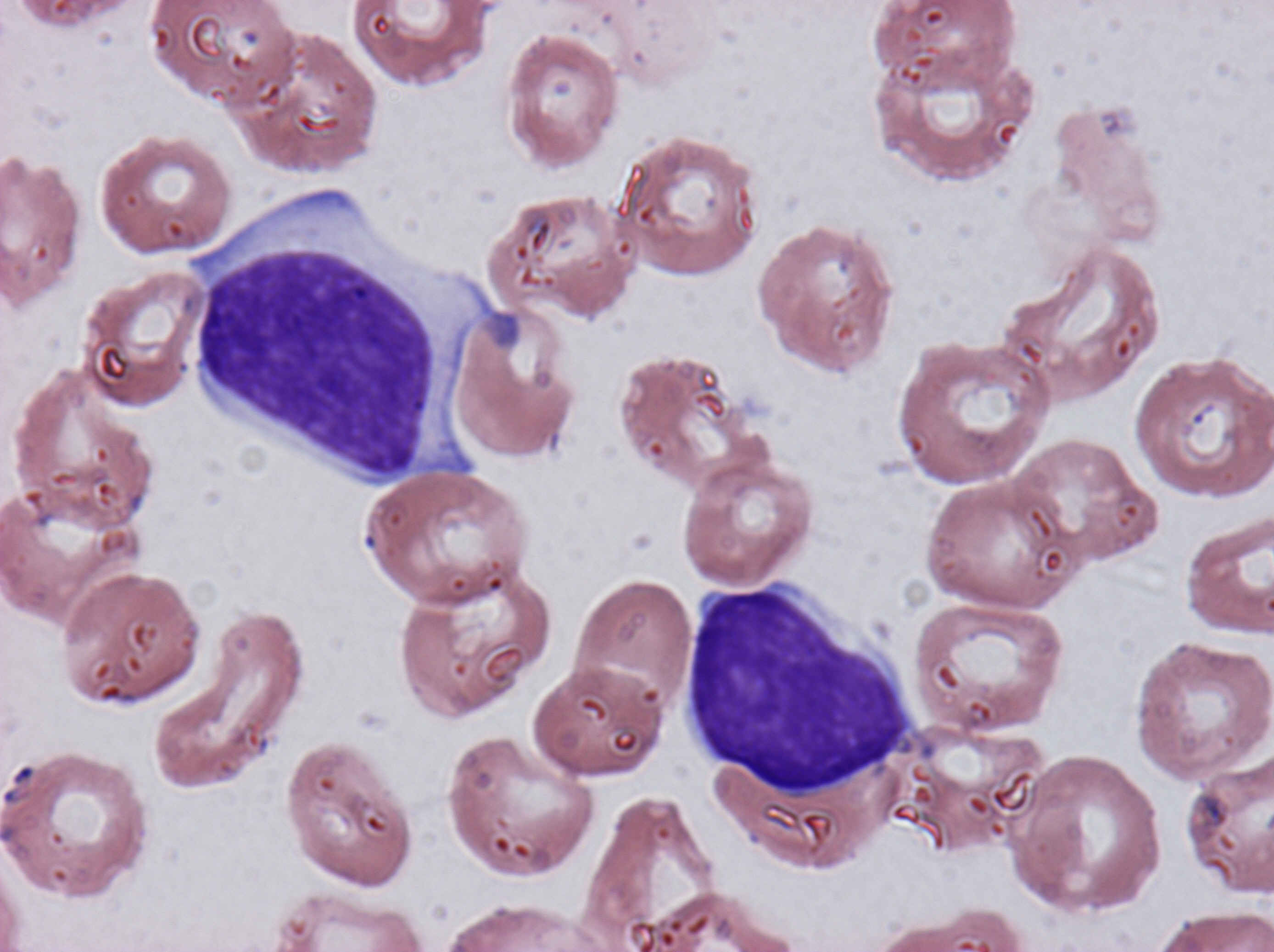
図5血液 図6血液
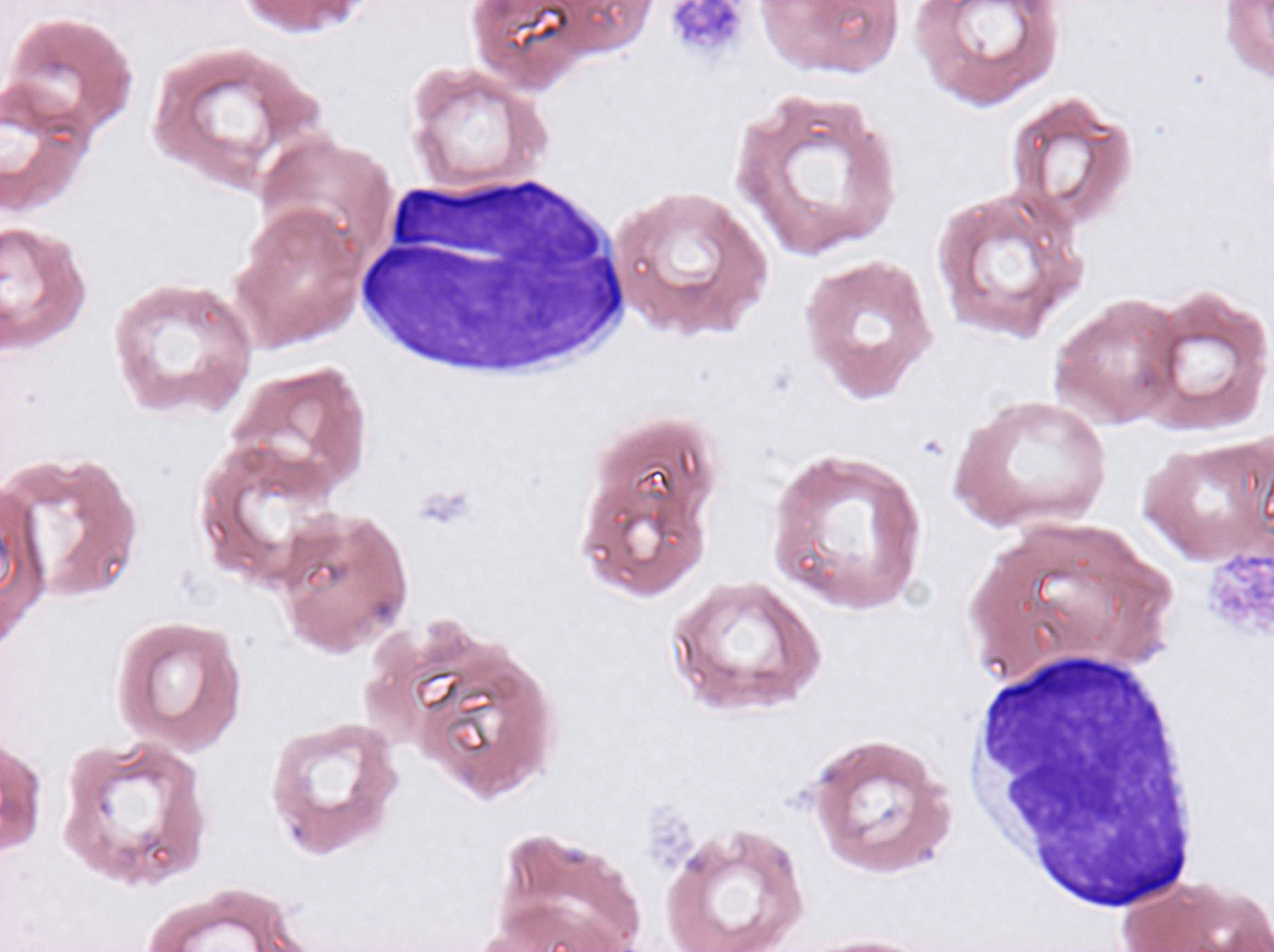
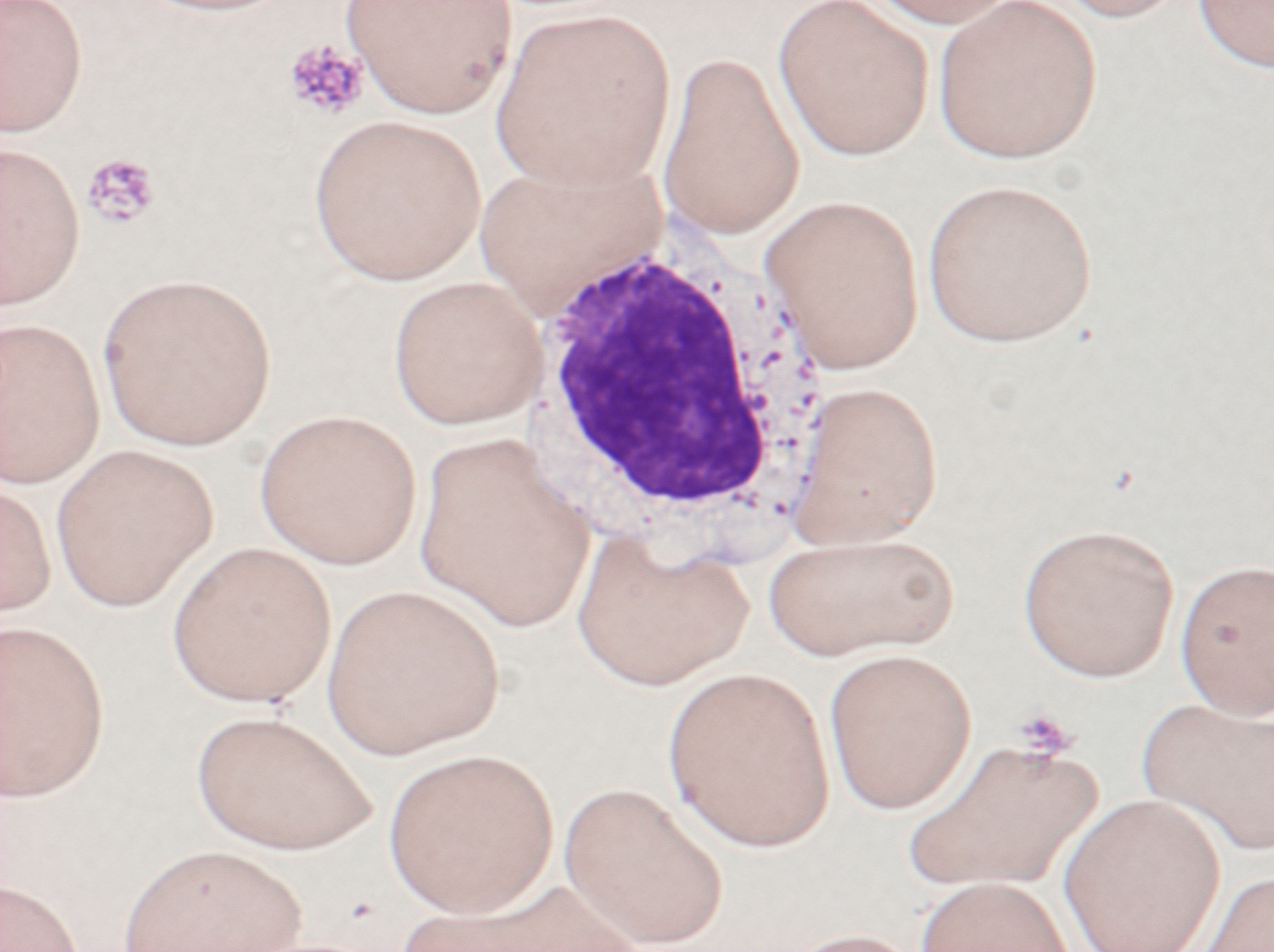
図7骨髄